Se você puder e quiser, contribua com o nosso canal, direcionando a câmera do seu celular no QR code abaixo. Eu ressalto que essas doações são voluntárias, não são obrigatórias. Importante lembrar que o YouTube não tem nenhuma relação com essas doações que são feitas diretamente do doador para o criador de conteúdo.
Agradeço a sua atenção. Vamos começar agora a próxima aula. Olá, sejam bem-vindos.
Hoje vamos falar de diabetes mélitos tipo 1. O diabetes mélitos tipo 1 responde por 5 a 10% dos casos. Lembrar que a principal causa de diabetes é o diabetes méitos tipo 2, que é mais comum em indivíduos a partir dos 40, 50 anos.
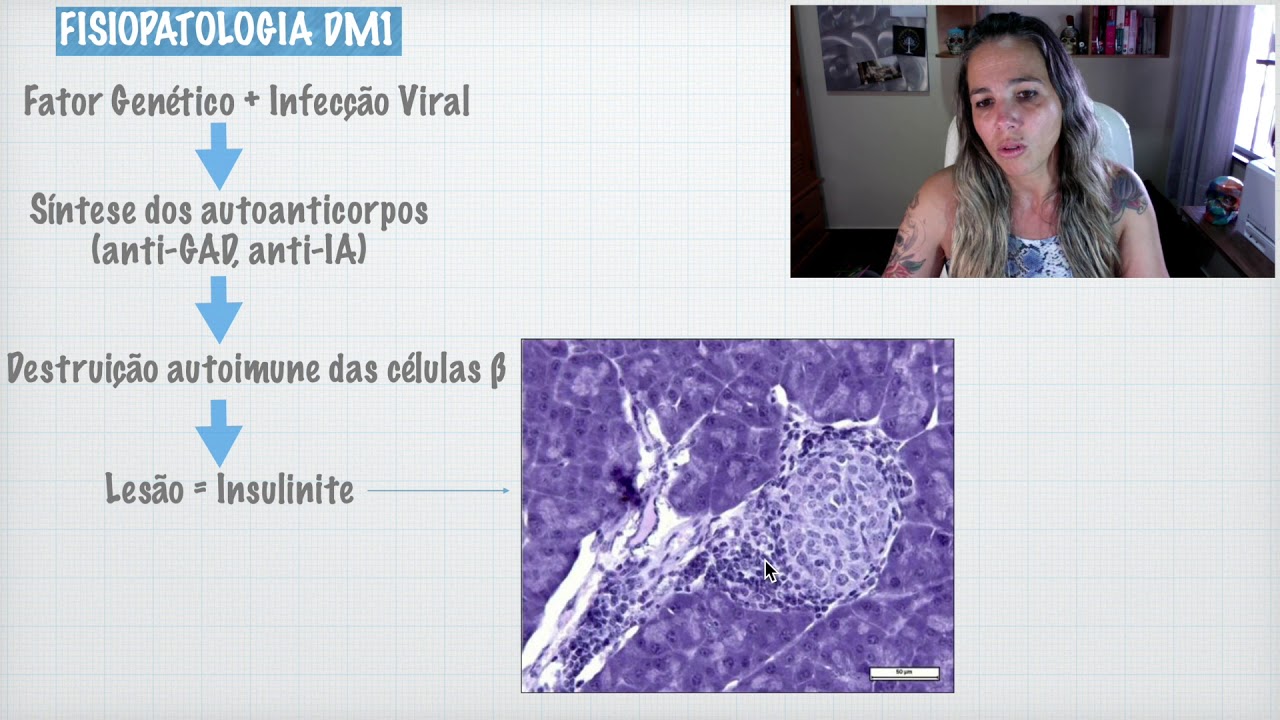
É comum em indivíduos obesos que apresentam resistência periférica à insulina. O diabetes mitos tipo 1 ocorre quase que exclusivamente em crianças e adolescentes e tem origem autoimune na grande maioria das vezes. Nesses casos, nós temos uma destruição das células beta do pâncreas, que são aquelas células que produzem insulina.
Então nós temos uma lesão de origem autoimune, destruição dessas células e por isso os indivíduos com diabetes mélitos tipo 1 evoluem com deficiência total de insulina. O pâncreas não consegue mais produzir insulina. Fatores genéticos são muito importantes para o aparecimento dessa doença.
Parentes de primeiro grau que tem um indivíduo com diabetes tipo 1 tem o risco de 6% de evoluírem com diabetes méitos tipo 1. Em gêmeos monozigóticos, o risco é de 50%. A doença comete igualmente homens e mulheres.
Observa essa questão. Menino aqui de 7 anos vai à consulta pela primeira vez. Os pais estão muito apreensivos, pois seu filho foi recém diagnosticado com diabetes tipo 1.
Eles estão confusos, já que não sabiam que crianças poderiam ter diabetes e não há ninguém na família com esse diagnóstico. Entre as inúmeras dúvidas, ama que angostia bastante o risco do irmão que tem 2 anos vir a desenvolver o diabetes tipo 1. Também pode-se afirmar que esse risco é de aproximadamente.
Então, como eu comentei, quando a gente tem um parente de primeiro grau com diabetes méitos, o risco de evoluir com diabetes é de aproximadamente 6%, e por isso a alternativa correta, alternativa A. Aí nós temos alguns fatores de riscos que estão envolvidos no aparecimento do diabetes. Então, diabetes é uma doença que tem fatores genéticos envolvidos, então tem relação com HLA, DR3 e DR4.
Infecções virais na infância parecem aumentar o risco de diabetes tipo um. uma um uso do leite de vaca em fases precoces da infância também parece aumentar esse risco. A deficiência de vitamina D e o consumo precoce de glúten.
Todos esses fatores parecem aumentar o risco de diabetes tipo 1. E temos também fatores protetores como aleitamento materno, suplementação de vitamina D e a manutenção de níveis adequados de vitamina D na infância. Nós podemos classificar o diabetes tipo 1 em tipo 1A e tipo 1B.
O tipo 1A seria aquele diabetes em que a gente consegue confirmar a presença dos autoanticorpos. O diabetes méitos tipo 1A responde por 85% dos casos. Então é aquele caso então que o paciente chegou com as manifestações clínicas típicas de diabetes.
A gente confirmou o diabetes por exames de laboratório. Ele tem uma hiperglicemia, um aumento da hemoglobina glicada e a gente faz a dosagem dos autoanticorpos. E no tipo 1A a gente vai encontrar aumento desses autoanticorpos.
Já no diabetes méitos tipo 1B, o paciente vai ter o diagnóstico, vai ter as manifestações clínicas, mas os auto anticorpos são negativos. Então o que diferencia um do outro é a presença dos autoanticorpos. Quais são os autoanticorpos que a gente pode solicitar no paciente com diabetes mélitos tipo 1?
Então a gente tem o antigade, que é um clássico anticorpo do diabetes mélitos tipo 1, que é o antidarboxilase do ácido glutâmico. Temos o antia que é o anticorpo antiinsulina, o antiica, que é o anticorpo contra a ilhota da célula beta, o anti2 e o anti2B, que é o antitirosina fosfatase, e o antizennticorpo antitransportador de zinco. Então a gente pode, se a gente quiser, pedir a dosagem de todos esses autoanticorpos.
O antigade em geral é um anticorpo que fica positivo por mais tempo e o antizen é o anticorpo mais sensível. E quando é que a gente vai então pensar em solicitar o antizen? Quando a gente tem todos os outros anticorpos citados negativos.
Então a gente vai pedir o antigadio, o antiica, o anti2. Se todos forem negativos, a gente pede então o antizenntulina pode positivar o anticorpo antiinsulina aqui. Então, ó, é o exame de um paciente, né, com diabetes mélitos tipo um.
E foi feita a dosagem, ó, do anticorpo, antiácido glutâmico desse carboxilase, a dosagem do antigade. Valor de referência, ó, menor que 10, o paciente tem 224 unidades por ml do antigade. E foi feito também a dosagem do anticorpo, antitirosina fosfatase, valor de referência até 10, o dele deu 82.
9. Então aqui a gente confirma que esse paciente ele tem a positividade para auto anticorpos e por isso tem diabetes mélitos tipo 1. Por ser uma doença de origem autoimune.
com diabetes méitos tipo um possu um risco aumentado para outras doenças autoimunes, como doenças autoimunes da tireoide, tiroidite de rashimoto, doença de graves, uma insuficiência adrenal de origem autoimune, uma doença de adson de origem autoimune, fitilío, doença celica, entre outras doenças autoimune. Manifestações clínicas. No diabetes méitos tipo 1, é mais comum a gente encontrar aquelas manifestações clínicas típicas do diabetes, poliúria, polidipsia, polifagia, perda ponderal.
Esses sintomas quando presentes indicam uma insulinopenia, uma deficiência importante de insulina. Lá no diabetes mélitos tipo 2, o paciente ainda produz um pouquinho de insulina. Então é muito comum paciente com diabetes mélitos tipo 2 ter o diagnóstico e ter uma manifestação, não ter manifestação clínica ou ser oligossintomático, né?
Manifestações clínicas inespecíficas. aqui não. Como a gente geralmente faz o diagnóstico com níveis de glicose muito altos, é muito comum o paciente apresentar as manifestações clínicas típicas do diabetes.
Esses pacientes, por terem deficiência de insulina, podem evoluir com o quadro de cetoacidose diabética. Então, a cetacidose diabético pode ser a manifestação clínica inicial do diabetes mélitos tipo 1. Os pacientes podem apresentar ainda turvação visual, fraqueza, prurido valvar, vaginite e disfunção erétil.
Lembrar sempre dos quatro PS: poliúria, polidipsia, polifagia, perda ponderal. Diagnóstico. São os mesmos critérios diagnósticos do diabetes méitos tipo 2.
Vamos revê-los. Então, glicemia de jejum, o normal menor que 100. Prédiabetes quando a glicemia está entre 100 e 125 e diabetes quando maior ou igual a 126.
Teste de tolerância o glicose com a dosagem da glicose uma hora após a ingestão da glicose. O normal menor que 155. Pré-diabetes quando a gente tem a glicemia entre 155 e 208 e diabetes quando a glicemia é maior ou igual a 209.
Então esse critério aqui é um critério mais novo e que tem sido muito cobrado nas provas de residência. Lembrar normal menor que 155, 155 a 208 pré-diabetes maior igual 209 diabetes 1 hora após ingestão de 75 g de glicose. Teste tolerância com a dosagem da glicose 2 horas após a ingestão da glicose normal menor que 140, pré-diabetes entre 140 e 199 e diabetes quando maior ou igual a 200.
Podemos utilizar a hemoglobina glicada para esse diagnóstico. Normal, menor que 5. 7, pré-diabetes quando fica entre 5,7 e 6.
4 e diabetes maior ou igual a 6,5. E podemos fazer o diagnóstico de diabetes com a glicemia aleatória maior ou igual a 200 mais presença de sintomas. Então, em geral, no diabetes méitos tipo 1, como paciente é muito sintomático, comumente a gente faz o diagnóstico com glicemia aleatória maior ou igual a 200 mais sintomas.
Fique atento com isso. Importante lembrar também que nesses casos nós temos uma deficiência total da insulina e por isso nós encontraremos baixos níveis séricos de peptídeo. C.
Quando a insulina é produzida lá no processo de produção da insulina, a gente tem a formação da próinsulina e essa pró-insulina é civada, ela é quebrada e dá origem à insulina e ao peptíde C. Então, imagina o seguinte, que o indivíduo produz 100 unidades de insulina por dia, ele vai produzir 100 unidades de peptido C por dia. Então, é o método mais eficaz, mais confiável pra gente avaliar a produção endógena de insulina, pra gente avaliar a reserva pancreática de insulina.
Como o paciente com diabetes médicos tipo 1 tem deficiência de insulina, a gente vai encontrar baixos níveis cércos de peptide C. Esse vai me perguntar: "Ah, mas por que que você não pede então a dosagem da insulina? " é que a insulina assim que ela é produzida, ela tem um processo de primeira passagem hepática e ela é parcialmente metabolizada pelo fígado.
Então o nível da insulina não é tão confiável pra gente avaliar a reserva pancreática. A gente vai utilizar sempre o peptídio C. Então isso aqui também é um exame de um paciente, né, que fez a dosagem do peptíde C, um indivíduo com diabetes méitos tipo 1.
Então olha só, valor de referência de 1. 0 a 4. 7.
Esse paciente tem 09 de peptíde C. O peptíde C tá baixo, então isso indica que ele não produz insulina de forma adequada. Paciente 68 anos, diabético, utiliza insulina há 6 anos para controle da doença.
Está fazendo episódios frequentes de hipoglicemia, mesmo com a redução da dose da insulina. Assinale alternativa que apresenta o exame, cuja dosagem pode auxiliar na diferenciação entre excesso de insulina por produção endógena ou por administração de dose excessiva de, no caso aqui, insulina. Então, qual é o o parâmetro, o exame que a gente usa para avaliar a produção de insulina?
Peptídeo C, a alternativa correta. A alternativa B. Em relação ao diabetes, assinale a errada.
Por ocasião do diagnóstico, a maioria dos pacientes com diabetes tipo 1 possuem anticorpos circulantes contra as células das ilhotas pancreáticas e contra a descarboxil do ácido glutâmico, que seria aqui o antigade, correto? Os níveis de peptídio C encontra-se elevados no pacientes com diabetes 1 errado. Os níveis de peptídio C estão diminuídos pelo fato de inibirem a DPP4, enzima que inativa o GLP1.
Drgas hipoglicemiantes como citagliptina e viudagle são utilizados no tratamento de diabetes tipo 2. Correto? Nos pacientes com diabético por 2 de longa duração, identifica-se a necrópsia a substituição de grande parte das ilhotas pancreáticas por um tipo de substância amiloide, amilina, um peptídeo armazenado juntamente com a insulina nos grânulos de secreção das células beta também, correto?
Então, o que que tá incorreto? Eh, que que tá errado aqui é que os níveis de peptide C eles encontram-se diminuídos nos pacientes com diabetes tipo um. E como é que a gente vai tratar?
Eu comentei que no diabetes mélitos tipo 1, a gente tem deficiência total de insulina. Então vai adiantar eu utilizar, por exemplo, uma sufoniureia, que é uma medicação que vai até o pâncreas e estimula o pâncreas a produzir insulina? Não.
O pâncreas entrou em falência, ele não produz mais insulina. Então o tratamento é repor aquilo que o corpo não consegue mais produzir. Então no diabetes médico tipo 1, a gente vai repor insulina.
E esse gráfico aqui, ó, mostra como é que a gente produz insulina, a produção fisiológica de insulina. Então, o nosso pâncreas, ele libera uma quantidade contínua de insulina durante 24 horas. Então, todo o tempo o pâncreas está liberando um pouquinho de insulina durante as 24 horas.
E toda vez que a gente come, a gente libera um pico de insulina. Então aqui, ó, o indivíduo tomou o café da manhã para evitar que a gente tenha um pico hiperglicêmico no período após a refeição, no período pós-prandial, o pâncreas libera insulina. E que que essa insulina vai fazer?
Ela vai pegar aquela glicose da alimentação e vai ou transformar em glicogênio, armazenar no glicogênio, ou vai colocar a glicose dentro da célula para que a célula utilize essa glicose como fonte de energia. Em geral, ele faz as duas coisas, né? Coloca a glicose dentro da célula, a célula vai utilizar como fonte de energia e armazena essa glicose na forma de glicogêno.
Então a insulina é um hormônio hipoglicemiante, diminui os níveis de açúcar no sangue. Então o pâncreas vai liberar uma pico de insulina no café, no almoço e no jantar. Ah, eu fiz um lanche reforçado.
Ele vai liberar insulina também para evitar o pico hiperglicêmico no período pós-prandial. Então a gente vai ter uma liberação de insulina no café da manhã. no almoço e no jantar.
Então, quando a gente vai usar insulina, a gente vai tentar imitar o funcionamento normal do pâncreas. Então, a gente vai ter que utilizar uma insulina para fazer essa secreção, né, mantida de 24 horas de insulina. Então, a gente fala que é uma insulina basal, né, que vai ser utilizada para manter uma concentração de insulina durante 24 horas.
Para isso, para essa insulina basal, a gente pode utilizar a NPH, sendo que utilização da NPH a gente vai ter que lhe usar de duas a três vezes ao dia, porque ela não tem ação durante 24 horas. Mas a gente pode utilizar também os análogos da insulina. A gente tem a insulina glargina e a insulina degludeca.
A insulina graugêna, ela tem um tempo de ação aí de aproximadamente 24 horas, então ela é aplicada uma vez ao dia. E a degludec, ela tem um tempo de ação de mais de 42 horas, mas mesmo assim é utilizada durante uma vez ao dia, né? Todo dia a gente vai aplicar.
E aí vai fazer isso aqui, ó, manter uma concentração de insulina durante 24 horas. E a gente vai ter que associar uma insulina rápida, no caso a insulina regular, ou uma insulina ultra rápida, como por exemplo insulina aspar lispro ou glulina. A gente vai fazer essa insulina antes das refeições para evitar o pico hiperglicêmica da alimentação.
Então a gente vai aplicar uma dose de insulina rápida, ultra rápida antes do café, antes do almoço e antes do jantar. Então, é sempre uma associação de uma insulina basal para manter um nível de insulina durante 24 horas com insulina rápida ou outultra rápida antes das refeições. A gente tem a insulina NPH e a insulina regular que são distribuídas gratuitamente na rede pública e temos a os análogos de insulina.
Esses análogos de insulina, como é que a gente produz eles? Então o cientista, né, ele vai pegar a insulina e vai modificar os aminoácidos, substituir ou trocar ou vai tirar o aminoácido. E aí com essa mudança na estrutura da insulina, ela passa a ter propriedades diferentes.
A gente vai ter insulinas que vão ter um tempo de ação mais prolongado, insulinas com a eh início de ação mais rápido, com duração de efeito menor. Então, a gente vai trabalhando esses aminoácidos para produzir os análogos. Qual é a vantagem de se usar os análogos, seja os análogos de ação prolongada ou os análogos de ação curta em relação à regular e a NPH?
É que os análogos de insulina eles causam menos hipoglicemia, então são eh mais seguros. O problema é que nem sempre eles estão disponíveis gratuitamente. O paciente então tem que comprar.
Em alguns locais, o paciente consegue gratuitamente essas insulinas também. Então aqui, ó, eu trago as principais insulinas que a gente tem no mercado hoje. A gente tem as insulinas ultra rápidas, que é a fast a aspart, né, que o nome comercial é fiasp, as ultra rápidas, que no caso é a lispro, nome comercial Malog, as partes, nome comercial novo e a glulisina que é um nome comercial apidra.
Essas insulinas ultra rápidas são utilizadas por via subcutânea. Tem no caso aqui da Fester as partes, né, o início de ação em 0,1 a 0,2 horas, um pico de ação de 1 a 3 horas e um tempo de ação de 3 a 5 horas. As ultra rápidas, Lispro, asparte e glulisina começam a ter ação em 015 a 030 horas.
Então, até meia hora já começa a ter efeito, né? Em torno de 15 a meia, 15 minutos a meia hora já tem efeito. Com pico de 1 a 3 horas e um tempo de ação de 3 a 5 horas.
Temos também a insulina inalável, né, que é utilizada pelo nariz. Tem um início de ação de menos de 0,16 horas, um pico de 013 a 0,25 horas e um tempo de ação de 3 a 4 horas. Temos a insulina regular, que é distribuída gratuitamente na rede pública, também utilizada por via subcutânea.
Tempo de ação, início, me desculpe, início de ação, 30 minutos a 1 hora, pico, 2 a 4 horas e um tempo de ação de 5 a 8 horas. A NPH, que é utilizada como insulina basal, tem o início de ação em 1 a 3 horas, um pico de 8 a 12 e um tempo de 12 a 18 horas. Então, quando a gente vai utilizar a NPH como uma insulina basal, ela não tem ação durante 24 horas, até 18 horas.
Então, a gente vai ter que usar pelo menos duas doses da insulina NPH para cobrir as 24 horas de insulina. Temos as insulinas de ação longa da argina, né, que tem um início de ação de 2 a 4 horas, um pico de 8 a 12 e tempo de ação de até 24 horas. A glargina ela tem um pico mínimo, tá?
Então a gente até considera que ela não tem pico de ação. A Glargina é o 300, né, que tem o nome comercial de TGU, tem o início de ação em duas a 4 horas, um pico mínimo de ação e uma ação de até 36 horas. A dettemir que tem início de ação de 1 a 2 horas, pico de 4 a 7 e tempo de ação de 18 a 24 horas.
E temos também a degludeca, que é uma ação de ultra longa. Ela inicia o efeito em 30 minutos a 1 hora30. Também tem pico mínimo de ação e um tempo de ação de mais de 42 horas.
Todas essas insulinas de ação longa ou ultra longa, elas são utilizadas diariamente. Ah, mas tem um tempo de ação de mais de 42 horas, por que que eu não posso aplicar a cada três dias? Não, ela é aplicada todos os dias, tá?
Então, quando a gente usa um análogo, por exemplo, glargina com degludeca, a gente vai dar uma dose de glargina ou degludeca para fazer a insulinemia basal e uma insulina rápida ou outra rápida antes do café, almoço e jantar. E lembra que eu comentei que a gente muda a estrutura da insulina para produzir os análogos de insulina. Então aqui, ó, vocês podem ver como que são feitas essas insulinas.
A lispro é uma uma insulina de ação ultra rápida que a gente vai administrar antes das refeições. Como é que a gente produz ela? Inversão dos aminoácidos prolina e lisina nas posições 28 e 29.
As parte é uma insulina ultra rápida antes das refeições. Substituição da prolina pelo ácido aspártico na posição 28. Glulisina ultra rápida.
substituição da asparagina pela lisina na posição três mais substituição da lisina pelo ácido glutâmico na posição 29. Glaudina, que é uma insulina de ação longa, né, até 24 horas. Substituição da asparagina pela glicina na posição 21 da cadeia alfa e adição de duas moléculas da arginina nas posição B31 e B32.
Determir longa também tem ação aí às vezes em geral até 22 horas. Aqui pra gente produzir a detem a gente vai fazer uma oscilação do ácido mirístico na posição B29, onde está posicionada a lisina mais remoção da trionina na posição B30. e a degludeca, que é aquela ação ultra longa, né, que tem ação de até mais de 42 horas, a gente vai adicionar o ácido hexadencano ao aminoácido lisina na posição B29.
E assim, então, a gente vai produzir os análogos da insulina, que são a insulinas que causam menos hipoglicemia quando comparados com a NPH e com a regular. São tipos de insulina com características, início de ação, pique, duração de efeito muito similares. Lispro, as partes glulisina, todas elas são insulinas de ação ultra rápida.
Então aqui, correto, glargina e degludeca são de ação prolongada, então e as parte ultra rápida. Incorreto. Glargina e detemir, ação longa, glulisina ultra rápida.
Degludeca e Detemir, ação longa, as parte ultra rápida. E correto? Lispro e glulina são ultra rápidas e a degludeca ação longa.
Incorreta. Então, correta, né? Alternativa a olha eu aqui atrapalhando a aula de vocês.
Estou aqui hoje para pedir mais uma vez a contribuição, a ajuda de vocês na manutenção desse canal. Eu tenho pensado muito nos últimos tempos e não tem feito muito sentido para mim manter esse canal. Eu tenho, não tenho muito tempo, eu trabalho como médico no meu consultório, tem as minhas atividades docentes, então acabo gravando os vídeos nos finais de semana, à noite, tempo que eu poderia estar com a minha família, poderia estar estudando, escrevendo, que é um hobby que eu tenho.
Além disso, a gente tem as despesas com as gravações, com as edições. Então, se você puder, contribua com R$ 1, 2, 3, 4. Isso vai nos ajudar muito a manter o canal funcionando.
Para isso, é só voltar lá no início. A gente tem o Qcode da Live Pix fazendo a contribuição nos ajuda na manutenção do canal. Um grande abraço.
Mais uma vez peço desculpas por atrapalhar a aula. Vamos continuar. Até mais.
Parte e glulisina são insulinas de ação ultra rápida. São análogos de insulina que não apresentam pico. Não apresentam pico.
Lembrado da glargina, que é aquela insulina de ação longa, vai ter um tempo de ação aí de 24 horas. E também da degludeca, que é aquela insulina que tem ação de maior de 42 horas, tá? Então, correta alternativa B.
Os locais de aplicação da insulina, né? Então, a gente vai sempre aplicar no braço, principalmente na região, ó, posterior do braço. É um local interessante.
Abdômen, que em geral é o local que a gente mais utiliza para aplicar. Então, a gente vai orientar o paciente a pega o umbigo, pega 1 cm do umbigo e vai aplicando cada dia num lugar diferente. Então, na aplicação da insulina é muito importante, muito interessante a gente fazer o rodízio dos locais de aplicação.
Se a gente ficar aplicando a insulina sempre no mesmo local, a gente vai tendo alterações na gordura do tecido subcutâneo e essa insulina, ela não vai ser absorvida de forma adequada. A gente pode também aplicar insulina na perna, né, na coxa, principalmente na face lateral e também no glúteo. Então, esses aqui são os principais locais de aplicação da insulina.
E como é que a gente vai fazer então essa aplicação? Então, a gente recebeu o paciente com diabetes méitos tipo 1, ele tem deficiência total de insulina. Então, a gente vai iniciar a insulina e vamos fazer a associação de uma insulina basal com insulina rápida ou ultra rápida, não é isso?
Então, a gente vai começar essa insulinização utilizando 0,5 a uma unidade por kilo. A gente não precisa ter pressa para controlar o diabetes. Às vezes a gente começa, né, com essa ansiedade para controlar logo o diabetes, inicia doses muito altas e o paciente pode ter uma hipoglicemia.
Uma hipoglicemia é grave também. O paciente pode evoluir com perda de consciência, crise convulsívis e até parada cardíaca. Então a gente pode ser mais cuidadoso iniciando uma dose mais baixa de insulina.
A gente pode começar, por exemplo, com 0,5 unidades de insulina por kg. Então, se o paciente, por exemplo, tem 60 kg, a gente vai começar com a dose total. 60 x 05 vai dar 30.
E aí a gente vai utilizar 40 a 50% paraa insulina basal, para ficar mais fácil de lembrar, 50% para basal, 50% pra insulina rápida ou ultra rápida. Aqui, como o paciente vai precisar de uma dose antes do café, almoço e jantar, a gente divide essa dose em três. Uma dose antes do café, antes do almoço e antes do jantar.
Se a gente for utilizar a NPH para insulina basal, a gente usa duas doses. 2/3 da dose de manhã, 1/3 à noite. Se o paciente vai utilizar como basal uma insulina análoga, aí por exemplo, a glargina, ela vai usar a glargina uma vez ao dia.
Em alguns raros casos, a gente utiliza a glargina em duas doses. Mas para ficar mais claro, vamos ver um caso aqui. Paciente então que tem 50 kg e tem diabetes méritos tipo 1, eu decidi que eu vou utilizar 0,5 unidades por kg.
Então o total de insulina seria de 25 unidades. 25 unidades é o total. Eu vou colocar 50% para basal, então vai dar 12 unidades.
Vou arredondar, né? E 50% para rápida ou ultra rápida. Então, 12 unidades, o total da insulina rápida ou ultra rápida.
Se ele for usar NPH com uma rápida ou outra rápida, a NPH, o total seria 12 unidades. Eu vou colocar 2/3 de manhã, 8 unidades, e 1/3 à noite, 4 unidades. E a rápida, ou ultra rápida também, 12 unidades.
Eu vou colocar quatro antes do café, quatro antes do almoço e quatro antes do jantar. Agora, se eu for utilizar uma insulina análoga, uma insulina lenta ou ultra lenta, eu vou dar 12 unidades dessa insulina análoga, uma vez ao dia. O paciente escolhe, ele pode usar de manhã ou à noite.
E a regular ou ultra rápida, quatro antes do café, quatro antes do almoço e quatro antes do jantar. E aí eu vou pedir pro paciente monitorar essa glicemia para mim. Ele vai fazer essa monitorização.
Pode ser a cada 3 dias, por exemplo, eu ajustei a dose 3 dias, ele vai fazer uma monitorização para mim. E de acordo com essa monitorização, eu vou ajustando a dose da insulina. Em geral, a gente pede pro paciente medir em jejum, 2 horas após o café, antes do almoço, 2 horas após o almoço, antes do jantar, 2 horas após jantar, ao deitar.
E em alguns casos a gente pede para ele fazer também de madrugada, quando a gente suspeita, por exemplo, que ele tá tendo hipoglicemia de madrugada. Então, ó, o paciente, eu comecei glaugina 12 unidades com Lispro quatro antes do café, quatro antes do almoço e quatro antes do jantar. A Lispra é uma insulina ultra rápida.
E aí, com essa dose de insulina, ele fez essa monitorização aqui para mim, ó. A de jejum não está boa. A 2 horas após o café, ó, se a gente levar em consideração que ele amanheceu com 250 e caiu para 190, até que foi bom.
Mas antes do almoço não tá bom, 2 horas após o almoço também não. O restante aqui tudo alterado, então eu vou precisar ajustar. Para reduzir a glicemia de jejum, eu tenho que aumentar a glaugina.
Então, sempre que a glicemia de jejum está alta, eu aumento a insulina basal. Se ele tá usando o NPH, eu aumento a NPH da noite para ele acordar com a glicemia mais baixa. E se lá no final do dia também está alta, eu aumento a NPH da manhã.
Agora, se eu quero reduzir a glicemia no período pós-prandial, após as refeições, aí eu vou aumentar a dose da insulina rápida ou da ultra rápida. Nesse caso aqui, então, o paciente, ó, eu aumentei a glargina para reduzir a glicemia de jejum e aumentei a ultra rápida antes do almoço, ó, já que 2 horas estava muito alta, e aumentei também a a a ultra rápida antes do jantar. Então, ele ficou com glarina 14, liso pro quatro antes do café, seis antes do almoço e seis antes do jantar.
Usando essa dose, ele me trouxe outra monitorização. Que que não tá bom aqui, ó? A de jejum não, não tá boa, né?
A 2 horas após o café até que tá boa, mas aqui não. Antes do almoço tá razoável, mas 2 horas depois do almoço não. E 2 horas depois do jantar já tá bom.
Então tá alterado a de jejum, eu vou aumentar a glargina. Era 14, passei para 16. E 2 horas após almoço também não tá bom.
Então eu vou aumentar a insulina ultra rápida antes do almoço. Era seis, eu passei para oito. E aí aumentando a dose da insulina, né, ele chegou aqui com esse controle, ele tá usando agora 16 4 8 e 6.
E aí, como, né, ele não tá tendo ainda um bom controle da de jejum e da pós almoço, eu aumentei 18 glargina lis pro 10 antes do almoço. E aí com esse controle ele teve bons controles, então eu vou manter essa dose de insulina. Nós temos um outro tipo de tratamento pro diabetes tipo 1, que é o uso de bomba de insulina.
Então é um aparelho que a gente coloca a insulina dentro e esse aparelho vai infundir a insulina, tanto a insulina basal como aquele bolos de insulina antes das refeições. Então a gente programa essa bomba e ela vai manter uma liberação contínua de insulina para cobrir as 24 horas. E quando o indivíduo vai comer, ele vai fazer a contagem de carboidrato, quanto carboidrato tem naquela refeição.
E ele dá um comandoelho, ele libera uma quantidade maior, aquela liberação em bolos. Hoje é um dos melhores tratamentos que a gente tem. Com o uso da bomba, a gente tem excelente controle glicêmico da maioria dos pacientes.
Problema é que um tratamento de alto custo, o aparelho é caro, para você manter esse tratamento é caro. Então, a maioria dos pacientes que usam bomba de insulina, eles acabam entrando na justiça e a justiça determina que o município ou o estado dê todos os insumos necessários para o tratamento do diabetes tipo 1. Diabetes tipo um a gente acabou.
Agora vou falar um pouco da insulinização do diabetes tipo 2. No diabetes tipo 2, em geral, a gente tem aquele paciente obeso, com aumento da resistência periférica à insulina, com aumento da circunferência abdominal. Então, nesses casos, quando a gente vai começar a insulina, a gente mantém as medicações por via oral.
Eu vou dar insulina, mas o paciente muit das vezes tem resistência. Então eu vou manter a metformina, posso manter o análogo do GLP1, posso manter o inibidor da SGLT2, vou manter as medicações por via oral, tá? E quando é que a gente vai pensar em usar a insulina no diabetes tipo 2?
A gente tem que lembrar que o diabetes tipo 2 é uma doença progressiva. Quando o diabetes aparece, a gente já tem uma falência pancreática e a cada ano que passa, esse pâncreas vai ficando cada vez mais doente. Então chega o momento em que a gente tem falência do pâncreas.
O pâncreas para de produzir insulina. E aí nesse caso, a gente não vai conseguir controlar o diabetes só com remédio. A gente tem que começar a insulina.
A gente vai pensar em usar insulina nos pacientes com diabetes tipo 2 quando ele tem sintomas. Lembra que eu comentei que em geral quando a gente tem poliúria, polidipsia, polifagia com glicemia muito alta, isso indicam a falência pancreática. Então a gente vai usar paciente com sintomas, com presença de cetose, isso indica também falência, né, deficiência de insulina.
Aquele paciente que tá usando vários medicamentos, ele tá usando lá cinco classes diferentes de medicamentos e mesmo assim não tem um controle glicêmico adequado, a gente vai iniciar a insulina. Aquele paciente que tem uma glicemia maior que 300, com uma glicada maior que 10, maior que 9, a gente também vai pensar em usar insulina. Então aquele paciente descompensado, a gente vai pensar em usar insulina.
Vamos manter as medicações por via oral, tá? Se discute muito se a gente deveria manter a sufoniureia, porque a sufoniureia principal função dela é estimular o pâncreas a produzir insulina. Então tem gente que defende que a gente deve manter para utilizar aquela última reserva pancreática da produção de insulina.
E tem gente que não vê sentido. Ah, vai começar a insulina para que usar a sufonureia? Poderia reduzir, tá?
E antes disso, só voltando aqui um pouquinho, é que eh as entidades, né, elas diferem um pouco na nessa orientação para usar insulina. Então, por exemplo, American Diabetes Association, em geral, ela considera o uso da insulina quando a glicada tá maior que 10. Já a Sociedade Brasileira de Diabetes considera já o uso quando a glicada está acima de nove.
Então aquele paciente com uma hiperglicemia, glicemia acima de 300 com uma glicada muito alta, tá? Quando a gente vai usar a insulina no paciente com diabetes tipo 2, em geral a gente começa só a insulina basal. A gente pode utilizar a NPH, como eu comentei, a NPH ela não tem ação durante 24 horas.
Então, quando a gente vai usar a NPH, a gente utiliza ela bad time, à noite, uma dose à noite. E se for uma um análogo de insulina, como ela tem ação durante 24 horas, né, a gente pode utilizar em qualquer horário. Geralmente a gente começa 10 a 12 unidades à noite ou 0,1 a 0,2 unidades por kg.
Então, o paciente tem 60 kg, vou começar 0,2 unidades por kg. Então vou começar 12 unidades. Começa as 12 unidades uma vez ao dia.
NPH à noite ou a análogo de insulina de ação prolongada. Pode ser à noite também ou de manhã. E vou monitorar inicialmente a insulina de jejum a cada 2 tr dias.
Então o paciente eu comecei lá com 12 unidades de insulina glargênia. Três dias depois ele mediu. Está alta, tá 180 a glicemia de jejum.
Eu aumento duas unidades. Aí aumentei para 14. Três dias depois ele mediu, tá 160, tá alto ainda.
Eu tô usando 14, eu passo para 16. Ele mediu, tá 150, tá alto ainda, eu passo para 18. Então eu vou aumentando duas unidades a cada 3 4 dias até o controle da glicemia de jejum.
Então eu monitorei e ajustei. Consegui controlar a glicemia de jejum. O próximo passo agora é avaliar como é que está a glicemia no período pós-prandial.
Então eu vou monitorar a glicemia após as refeições, 2 horas após café, 2 horas após almoço, 2 horas após jantar. Dependendo dessas glicemias, se essas glicemias também estiverem altas, aí eu acrescento uma insulina rápida ou ultra rápida. Se eu tiver utilizando NPH, comecei a NPH à noite e chegou o momento que eu tô usando 30, 40 unidades de insulina NPH à noite, aí nesse caso já é interessante eu dividir a dose.
Eu vou usar a NPH em duas a três doses. Em geral, duas doses, 2/3 de manhã e 1/3 à noite antes de dormir. Dois efeitos são importantes, principalmente para quem tá se preparando para as provas de residência, né?
Então, a gente tem o fenômeno do alvorecer. O fenômeno do alvorecer ocorre quando a gente tem uma hiperglicemia de manhã pela liberação do GH e do cortisol. Nós não temos um pico de liberação do cortisol de manhã.
O cortisol não é um hormônio hiperglicemiante. Então, por conta dessa liberação de manhã do cortisol, a gente pode ter uma hiperglicemia de jejum. E temos também o efeito somógen.
Isso é muito discutível se realmente existe ou não esse efeito, mas é cobrado nas provas. Nesses casos, o que que ocorre? A gente tem uma hipoglicemia de madrugada, aquele paciente que acorda com manifestações de hipoglicemia, tremor, sudorese, tontura ou começa a ter muitos pesadelos.
E por conta dessa hipoglicemia de madrugada, a gente tem a liberação dos hormônios contrarreguladores, né, GH, cortisol, adrenalina, noroadrenalina. E por isso o paciente acorda com uma hiperglicemia. hipoglicemia de madrugada com hipodrugada com hiperglicemia reativa, né?
Em em decorrência dessa hipoglicemia no período da manhã. Menino de 8 anos iniciou o tratamento de diabetes insulinod dependente há 6 meses com doses fracionadas de NPH. Os pais referem que ele vem apresentando episódios de despertar noturno com sudorese, então ele tá despertando com hipoglicemia e de manhã apresenta glicemia capilar elevada.
Então se tem hipoglicemia de madrugada com hiperglicemia de manhã, essas manifestações são compatíveis com efeito somoge. Então a alternativa D correta. Vamos falar agora um pouquinho de outros tipos de diabetes.
Então vou falar um pouco agora do diabetes tipulada. do diabetes autoimune do adulto jovem. Então é uma variação do diabetes tipo 1 que ocorre em indivíduos mais velhos, em geral a partir dos 30 anos de idade, por ser uma variação do diabetes tipo 1 olada.
O diabetes autoimune do adulto do jovem é um diabetes de origem autoimune. Comumente ocorre a partir dos 30 anos de idade e tem uma evolução mais lenta quando a gente pensa na perda da secção pancreática de insulina. Então aqui nolada a gente pode ter um período em que o paciente não precisa usar insulina.
Ele ainda tem uma reserva pancreática de insulino. Paciente descobre que tem diabetes, o pâncreas ainda tá produzindo um pouquinho de insulina. Então a gente consegue controlar esse diabetes com medicamento.
Mas com a evolução da doença, vai passando o tempo, a gente vai tendo uma perda progressiva da função pancreática até que esse indivíduo perde totalmente a capacidade de produzir insulina. a gente vai ter que usar a insulina. E o curioso é que esses indivíduos com lada, com diabetes autoimune do adulto jovem, eles têm características que são típicas do diabetes tipo um, né?
Ele tem, por exemplo, a presença dos auto anticorpos, é uma doença de origem autoimune, muit das vezes a necessidade de usar insulina, mas também tem características típicas do diabetes tipo 2. Muita das vezes é o paciente que tá um pouquinho acima do peso, que tem aumento da gordura visceral, né? Então, é uma mistura do tipo um e do tipo dois, mas a gente considera que é uma variação muito maior do tipo um por ter a presença da autoimunidade dos autoanticorpos, tá?
A gente tem nesses casos positividade para o antigade em até 90% dos casos. Por isso que é o diabetes autoimune do adulto jovem. Como é que então a gente define o lado, né?
O paciente vai ter eh, no caso aqui, ó, pra gente definir, né, vai ter uma idade maior que 30 anos, positividade para os autoanticorpos e bom controle de do diabetes sem insulina nos seis primeiros meses, porque no início ele apresenta uma certa reserva pancreática de insulina, tá? Alguns pacientes t essa reserva que eu comentei, né? E quando ele tem níveis muito altos de antigade, se indica a necessidade de insulina mais precocemente.
Quando os níveis de antigade são mais baixos, ele pode então responder mais adequadamente aos medicamentos. Para não esquecer, idade maior que 30 anos, positividade para alto anticorpos e nos seis primeiros meses, em geral, a gente consegue um controle com medicamentos. Temos aqui um homem de 24 anos que procura atendimento com queixa de falta de ar e boca seca.
Glicemia 467. muito alta, ó, acima de 300, nega doenças prévias ou uso de medicações. Diante desse caso, assináli correta.
A presença de acidose respiratória é comum? Não, a gente pode ter certo acidose diabética, que é uma acidose metabólica, não é respiratória. O uso de insulina de ação rápida pode elevar ao aumento do potássio.
Pelo contrário, a insulina ela coloca o potássio dentro da célula. Então, a gente tem que ter cuidado quando a gente usa insulina. aquele paciente, por exemplo, com ceto acidos diabético, o primeiro passo é avaliar o potássio.
Por se eu der insulina para esse paciente, ele tiver um potássio baixo, o potássio disponível vai entrar dentro da célula e a gente vai ter uma hipocalemina. Então a insulina diminui potássio, ela não aumenta. A restrição hídrica está indicada, não.
Muit das vezes o paciente, né, com hiperglicemia, ele tem poliúria, politípsia, ele está desidratado. Então a gente vai precisar hidratar esse paciente. A dosagem da glicada é essencial para definir a conduta?
Não. O paciente já tem hiperglicemia, poliúria, polidipsia. A gente já fecha o diagnóstico sem a necessidade da hemoglobina glicada.
Os títulos de anticorpos antidescarboxilase do ácido glutâmico são importantes para o diagnóstico de lada? Sim, né? Então o lado é uma variação do diabetes tipo 1 em indivíduos mais velhos a partir dos 30 anos.
Temos também o diabetes tipo mod, que é o maturity onet diabetes of the, que é o diabetes de origem genética. O diabetes tipo Mode é uma doença com herança autossômica dominante. Nesses casos, a gente tem uma alteração na produção e secreção de insulina.
O indivíduo, ele produz, libera insulina, mas em quantidades menores. O diabetes tipo mod responde por 2 a 5% dos casos de diabetes. Na maioria esse diagnóstico é feito antes dos 25 anos de idade.
Então, quando é que a gente vai pensar no diabetes tipo mod? Tem paciente com história familiar importante. O pai tem diabetes, o irmão tem diabetes, os tios têm diabetes, todo mundo tem diabetes.
O diabetes não é tão importante assim, as glicemias não ficam tão altas como no diabetes tipo um, tá? E esse paciente ele não tem características nem do diabetes tipo 1, nem do diabetes tipo 2. Que que ocorre?
A gente tem então no diabetes tipo mod, uma classificação, né? A gente tem o diabetes tipo mod, tipo 1, 2, 3, o três é o mais comum. E temos ainda o tipo 4, 5, 6.
Eles variam em decorrência dessa capacidade ainda de produzir insulina. Nós temos um defeito na produção e secreção de insulina, mas esse indivíduo ele ainda produz insulina e por isso os níveis de peptídio C são normais. E uma outra característica muito interessante é que na maioria das vezes esses pacientes respondem muito bem a uso de sufonuras.
Então, tipo genético, vários casos na família, peptite C normal e boa resposta a sufonés. O paciente não tem aqueles achatos característicos nem do diabetes tipo 1 e nem do diabetes tipo 2. Quanto à classificação etiológica do diabetes, assiná correta.
O diabetes tipo 1 dá origem habitualmente a uma deficiência absoluta de insulina, correto? Diabetes tipo 2 está relacionado a destruição das células beta? Não.
É muito mais uma disfunção da célula beta. Diabetes tipo MOD 1 e mode 2 estão relacionadas a formas incomuns de diabetes de origem autoimune. Não, são diabetes de origem genética.
A acromegal está relacionada ao diabetes por defeitos genéticos. Não, na acromegalia a gente tem aumento do GH. Tendo o GH, o GH é um hormônio hiperglicemiante.
Síndrome de D e síndrome de Turner estão frequentemente associados ao diabetes. Eles estão associados ao diabetes, mas não estão frequentemente. Por isso, correta a alternativa A.
O diabetes tipo um, a gente tem uma deficiência absoluta de insulina. Qual tipo de diabetes tem modo de transmissão autossômica dominante? Então, diabetes tipo mod é um diabetes de origem genética de transmissão autossômica dominante.
Alternativa C, correta. Adolescente, 14 anos, é avaliada por poliúri e polidipsia, sintomas típicos de diabetes, há alguns meses. Não apresentou perda de peso e está em bom estado geral.
teve menarca há 2 anos e tem ciclos regulares. Estatura no percentil 50 e MC no percentil 80 não apresenta lesão escutâneação que quer dizer que ela não tem a cantose nígras. Ó, seu pai e seu avô de 68 anos são diabéticos.
Olha a história familiar importante. Os exames glicemia de 174 e glicada de nova. Então, em geral, no diabetes tipo 1, a gente espera níveis de glicemia bem mais altos do que 174.
E urina, ela tem uma glicosúria e não tem cetonúria. A cetonúria é um achado característico do diabetes tipo um. Peptido C normal, no tipo um tá baixo.
Então, peptide C, ó, no caso dela aqui tá bem próximo ao limite inferior, mas tá normal. insulina normal, o antigade negativo, antiica negativo também. Então, qual seria a opção?
É aquela paciente então jovem com menos de 25 anos, com história familiar importante de diabetes, com anticorpos negativos, sem cetonurria. Então, o diagnóstico mais provável é o diabetes tipo mod. Em geral, mod, ele responde muito bem a que classe de medicamento.
Sufon ureia. É por isso a alternativa correta, alternativa D. E vamos lembrar também que temos outras causas de diabetes.
Temos endocrinopatias, como por exemplo, a síndrome de cuche. Na síndrome de cuch nós temos hipercortisolismo, o aumento do cortisol. O cortisol é um hormônio hiperglicêmico, ele faz proteise, faz e lipólise para usar os substratos dessas quebras, né, para produzir energia.
Então ele estimula a gliconeogênese. Síndrome de Cim pode evoluir com diabetes? Sim.
Acromegalia, a gente tem aumento da produção do GH. O GH também estimula a gliconeogênese, é aquele paciente que vai ter aumento das mãos, do nariz, da boca, da mandíbula, da orelha, víceromegalias e vai ter também diabetes pelo aumento do GH. Fel cromostoma, a gente tem tumores produtores de catecolaminas, adrenalina, noradrenalina.
E as catecolaminas, né, também são hormônios que estimulam a gliconeogênese e por isso a gente pode ter diabetes. Glucagonoma, um tumor produtor de glucagon. Glucagon não é aquele hormônio liberado no período de jejum que estimula a gliconogênese?
Se eu tenho muito glucagon, eu estimulo uma produção endógena de glicose exagerada, eu vou ter diabetes. Doenças pancreáticas, o pâncreas produz insulina. Se eu tenho uma doença do pâncreas, uma insuficiência pancreática, eu não vou conseguir produzir insulina e eu vou ter diabetes.
Paciente com pancreatite crônica evolui com insuficiência pancreática. Paciente que evoluiu com trauma pancreático, uma lesão importante do pâncreas. Fibrose cística, que leva a fibrose do pâncreas.
Hemocromatose hereditária, a gente tem deposição de ferro no pâncreas e essa deposição pode levar a uma insuficiência pancreática. Então, causas pancreáticas podem levar ao diabetes. Lembrar de medicamentos, né?
Os glicocorticoides são medicamentos hiperglicemiantes, os tiasídicos, as estatinas, os betabloqueadores. Todos esses medicamentos são próiperglicêmicos e lembrar também dos antiretrovirais e de imunossupressores. Então, era isso que eu tinha para falar para vocês sobre diabetes tipo um, modada.
Espero que vocês tenham aproveitado. Grande abraço e até mais.










![Diabetes Mellitus - Fisiopatologia; Definição; Tipos; Exames; Diagnóstico. [Patologia]](https://img.youtube.com/vi/gS9QxvMTJXA/maxresdefault.jpg)