Olá pessoal! Esse vídeo é uma iniciativa do departamento de fisiologia e biofísica do ICB UFMG juntamente com os monitores das disciplinas. Na aula de hoje vamos falar sobre o sistema reprodutor feminino, mais especificamente sobre o ciclo menstrual.
O sistema reprodutor feminino é composto pelos ovários, tubas uterinas, e útero. O ovário pode ser dividida em três zonas: o córtex, a medula e o hilo. No córtex é onde se localizam os ovócitos, que são as células germinativas femininas, a medula possui elementos neurovasculares, e o Ilo é por onde entram os vasos sanguíneos e também apresenta as células produtoras de andrógenos.
Antes de entendermos como se dá o processo de ovulação e o ciclo menstrual precisamos relembrar como funciona o eixo hipotálamo-hipófise-gônadas, que é essencial para regulação e manutenção desses processos. O tálamo é responsável pela secreção do hormônio liberador de gonadotrofinas o GNRH, que estimula a síntese e secreção das gonadotrofinas: o LH, que é o hormônio luteinizante e FSH, que é o hormônio estimulador do folículo pelos gonadotrofos na adeno-hipófise. As gônadas apresentam receptores para os hormônios LH e FSH e vão responder aos estímulos desses hormônios adeno-hipofisários.
Tanto o LH quanto FSH são regulados pela secreção de GNRH mas de maneira distinta quando a frequência de pulsos de GNRH é maior ocorre o predomínio na liberação de LH, já quando a frequência de pulsos diminui o gonadotrofo secreta preferencialmente FSH. É importante destacar que o GNRH possui uma secreção pulsátil, que por sua vez vai gerar secreção pulsátil do LH, ou seja, eles possuem um padrão rítmico ultradiano, pois apresentam vários pulsos de secreção ao longo das 24 horas. Além deste padrão ultradiano, a secreção de LH e também de FSH aumenta com substancialmente no meio do ciclo menstrual e este aumento é determinante para que ocorra a ovulação, conferindo também um padrão rítmico infradiano, definido por um pico de secreção no período maior que 24 horas para liberação desses hormônios.
Mas como eixo hipotálamo-hipófise-gônadas é regulado? A secreção de LH e FSH pela adenohipófise é regulada por produtos gonadais, como veremos a seguir algumas células que compõem os folículos ovarianos, como da granulosa e da teca interna são responsáveis pela liberação de estrógenos, inibina B, andrógenos e outros hormônios na circulação sanguínea, que são importantes para a regulação do eixo. A maior parte do ciclo menstrual, a regulação do eixo hipotálamo-hipófise-gônadas, se dá por mecanismos de retroalimentação negativa.
De maneira geral, a inibina B e estradiol, secretados pelas células da granulosa, inibe a liberação de FSH pela adenohipófise e de GNRH pelos neurónios hipotalâmicos, enquanto que a progesterona e o estradiol, secretados pelo corpo lúteo, inibem a liberação de FSH e LH pela adeno-hipófise e de gnrh pelo hipotálamo. Contudo, devemos lembrar que a regulação do eixo hipotálamo-hipófise-gônadas não se baseia apenas nesses mecanismos. As variações hormonais ao longo do ciclo menstrual também são importantes moduladores do eixo.
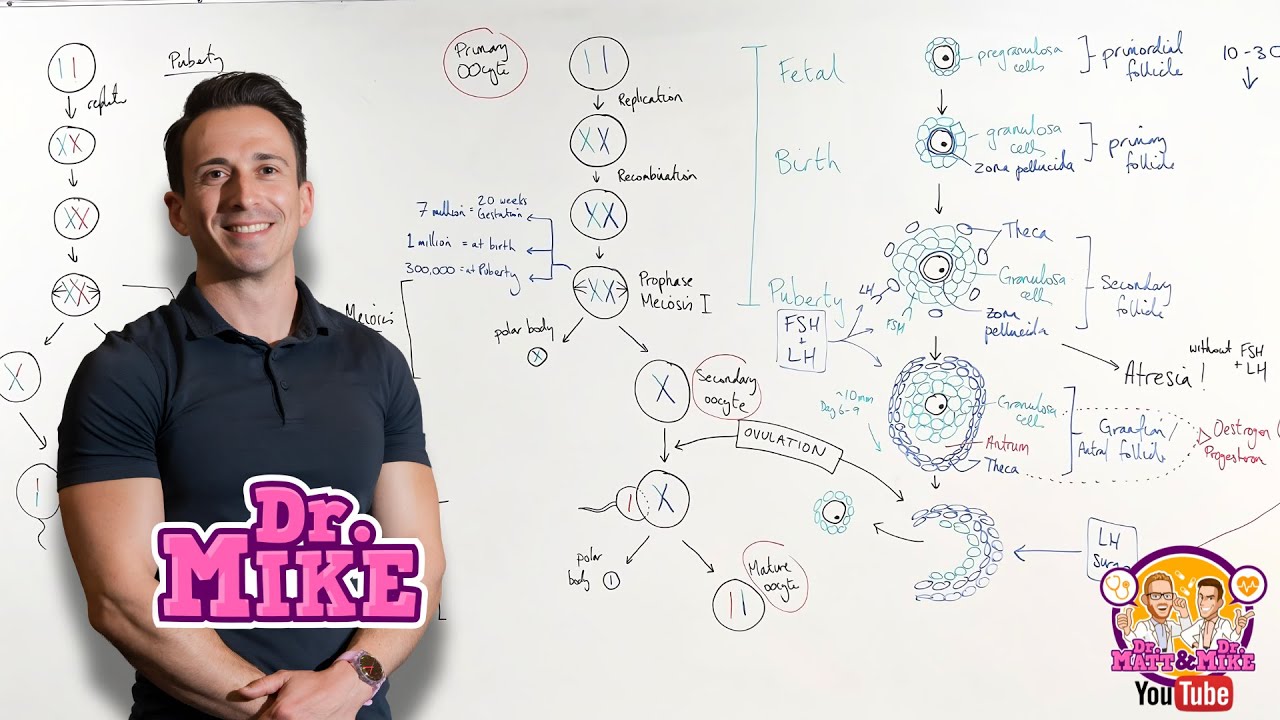
Podemos citar o processo de retroalimentação positiva realizada pelo aumento gradual de estradiol na fase pré-ovulatória, que atua sobre os gonadotrofos da adeno-hipófise e de neurônios que secretam GNRH no hipotálamo. O estrógeno ele torna os gonadotrofos mais sensíveis ao GNRH e induzam picos na secreção de LH, culminando na ovulação. Agora vamos falar sobre o desenvolvimento dos folículos ovarianos, essa história começa durante o período intrauterino, entre a quinta e a sexta semana de gestação, quando ocorre desenvolvimento das células germinativas, as oogonias.
Então elas se multiplicam por mitose gerando cerca de 7 milhões de oogonias, e cerca de dois terços delas entram em meiose depois do quinto mês de gestação dando origem aos ovócitos primários. Os ovócitos primários são circundadas por uma única camada de células da granulosa de epitélio simples e pela lâmina basal. Esse conjunto é chamado de folículo primordial, as células granulosas fornecem os nutrientes necessários para o ovócito durante todo o processo de desenvolvimento, também são importantes para a biossíntese hormonal e pela secreção de mucopolissacarídeos, que irão compor a zona pelúcida.
A partir da puberdade até a menopausa ocorrerá mensalmente o recrutamento de um grupo de folículos que irão se desenvolver por estímulo das gonadotrofinas, até que um deles se destaque como o folículo dominante e seja ovulado. A primeira etapa do desenvolvimento dos folículos dá origem ao folículo primário, quando as células da granulosa se tornam cubóides, seguido do folículo secundário, quando ocorre o aumento do número e camada de células da granulosa aumentando a secreção de fatores que vão ajudar no amadurecimento folículo. Nesse estágio do desenvolvimento folicular ocorre a diferenciação das células granulosa da camada externa do epitélio e células da teca que participam da produção de andrógenos.
Ocorre também um aumento na produção e acúmulo de nutrientes e hormônios no interior do folículo promovendo, a formação de cavidades denominadas de antro. A próxima etapa levará à formação do folículo pré-antral maduro. O folículo pré-antral maduro se desloca do córtex externo para o interno do ovário e apresenta uma zona pelúcida circundando o ovócito conforme as células granulosa se multiplicam aumenta a produção dos hormônios esteróides gonadais por essas células com a participação das células da teca e uma série de substâncias levam aumento da cavidade antral.
Ao mesmo tempo as células granulosa se diferenciam em células murais e da corona radiata, é a corona radiata que irá ajudar no transporte do ovócito pelo oviduto quando ocorrer a ovulação. Vale lembrar que durante toda a vida da mulher os folículos primordiais vão, independentemente de LH e FSH, se desenvolverem em folículos primários e secundários, porém até a puberdade esses novos folículos secundários sofrem atresia, ou seja morrem. Já durante os anos reprodutivos alguns folículos, apesar de ainda serem uma minoria, sob estímulo de FSH e LH conseguem completar seu desenvolvimento e seriam ovulados.
Essa etapa do desenvolvimento folicular a partir do folículo secundário até o folículo pré-ovulatório ocorre durante a fase folicular do ciclo menstrual, assim o desenvolvimento do folículo secundário é dependente de FSH. A cada ciclo menstrual um conjunto de folículos é inicialmente recrutado e crescem de acordo com a disponibilidade de FSH para cada um deles. Devido à baixa disponibilidade de gonadotrofinas o maior folículo, com maior número de receptores para FSH, que é chamado de folículo dominante, vai conseguir crescer mais do que os outros e ser ovulado.
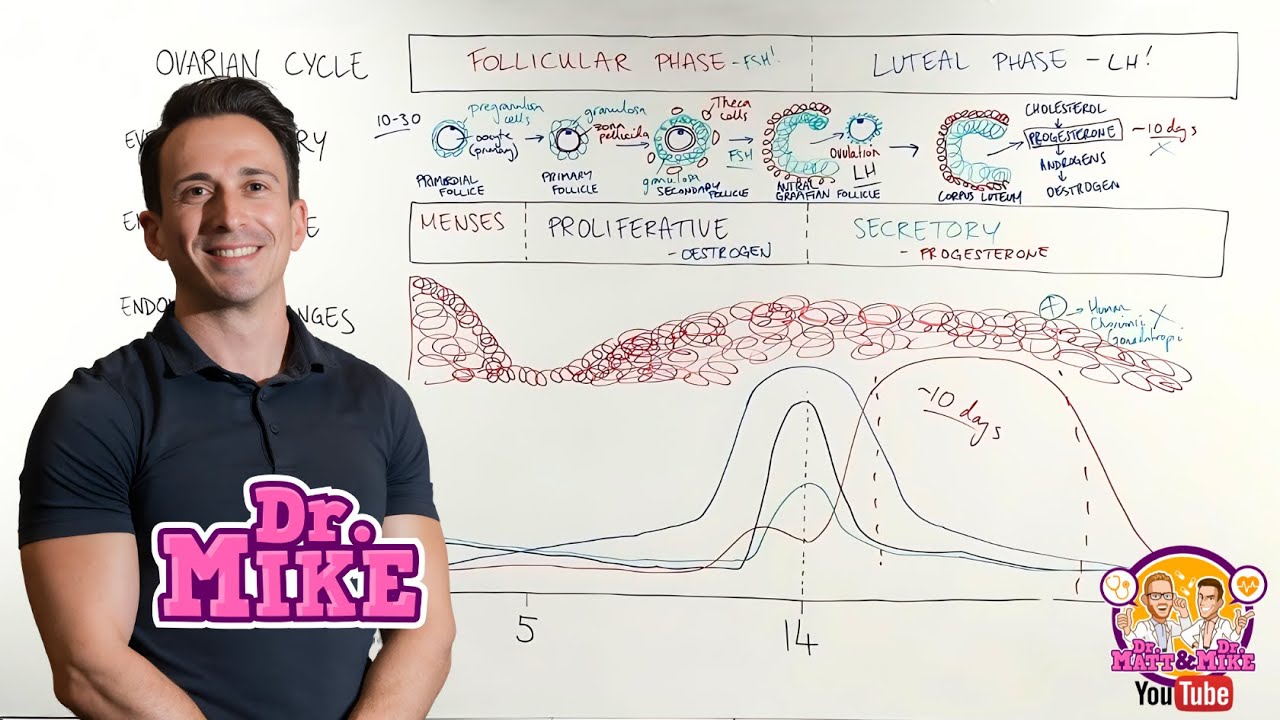
Os demais folículos sofrem atresia levando à perda de vários folículos ao longo da vida adulta reprodutiva da mulher, até chegar ao esgotamento falência ovariano, que resulta na menopausa. O ciclo menstrual pode ser dividido em: fase folicular, fazer ovulatória e fase lútea. A fase folicular começa no início do sangramento menstrual, que corresponde a descamação do epitélio uterino que só ocorre quando não há fecundação do ovócito e tem duração de mais ou menos 14 dias, apesar de poder variar bastante.
A ovulação ocorre por volta do 14º dia do ciclo, a fase lútea por sua vez tem uma duração de 14 dias e termina com início da menstruação. A duração média do ciclo menstrual é, portanto, de 28 dias. Entendido isso podemos então falar como desenvolvimento dos folículos se relaciona com as variações hormonais do ciclo menstrual.
A fase folicular do ciclo menstrual corresponde a uma etapa proliferativa no útero ou seja haverá o crescimento e a multiplicação das células basais, bem como desenvolvimento de vasos sanguíneos melhorando o aporte para as camadas do endométrio. Essa proliferação celular é dependente de estradiol sendo que esse estradiol é secretado principalmente pelo folículo dominante. A fase ovulatória corresponde ao momento da liberação do ovócito pelo folículo dominante, esse processo é desencadeado pela resposta das células da granulosa ao pico de LH.
Os níveis de LH acima dos níveis de FSH leva indução da secreção de citocinas inflamatórias e enzimas proteolíticas tanto pelas células da teca quanto pelas células granulosas, o que promove a ruptura da parede dos folículos, da túnica albugínea e do epitélio próximo ao local. Há também um aumento de FSH que antecede a ovulação, FSH vai estimular tanto a multiplicação das células granulosas quando a produção dos estrógenos: estradiol e estrona, a partir de andrógenos. Essa conversão de andrógenos para estrógenos acontece nas células granulosas pela ação da enzima aromatase.
O FSH vai estimular a síntese de inibina B e outros hormônios pelas células granulosas. É na fase lútea do ciclo menstrual que ocorre a formação do corpo lúteo nos ovários, o corpo útero é composto por células da granulosa e da teca que se diferenciaram por estímulo de LH. Nesse estágio os níveis de progesterona atinge um pico na corrente sanguínea o que provoca a diferenciação das células epiteliais e estromais do útero, dando início à fase secretora.
O copo lúteo também é responsável por produzir, em menor quantidade, estrógenos e inibina A. Se o óvulo for fecundado as células trofoblásticas, que ligam o óvulo fertilizado a parede uterina, irão secretar a gonadotrofina coriônica humana que possui uma estrutura química muito parecida ao LH. A gonadotrofina coriônica humana vai promover a manutenção do corpo lúteo até que o desenvolvimento da placenta esteja completo e essa passe a produzir os hormônios necessários para o desenvolvimento fetal, mas se não houver fecundação os níveis de progesterona irão reduz progressivamente, o que consequentemente irá causar a regressão do corpo lúteo, até que ele se torne o corpo albicans e seja transportado até a medula do ovário.
Além disso, ocorre a descamação do epitélio do endométrio e portanto a menstruação, dando início a um novo ciclo menstrual. Obrigado a todos pela atenção e até a próxima!