En este video hablaremos sobre la lipoproteína de baja densidad o LDL. Te explicaré acerca de su origen, su función y sobre cómo los tejidos logran captar a esta litoproceí. Comencemos hablando acerca de la escritura de la LDM.
Las lipoproteínas transportan lípidos dependiendo de su tamaño, densidad, composición. pueden adquirir diferentes nombres, como por ejemplo kilomicrones, VLDL, HDL, LDL e IDL. Las lipoproteínas de baja densidad o LDL, por sus siglas en inglés se caracterizan por transportar principalmente colesterol en su forma libre o en su forma esterificada.
La forma esterificada de colesterol se denomina éster de colesterol oster de colesterilo. Loseres de colesterilo es el colesterol unido a un ácido graso. El simple hecho de que el colesterol esté unido a un ácido graso lo hace más apolar o hidrofóbico.
De esta manera, los ésteres de colesterilo irán en el centro de la lipoproteína. Al igual que otras lipoproteínas, la LDL contiene una monocapa de fosfolípidos. En esta monocapa de fosfolípidos podemos encontrar colesterol libre.
Además, la LDL contiene un solo tipo de apolipoproteína, la apolipoproteína B1 o simplificadamente llamada apo B1. Apo B1 es una apolipoproteína muy grande que se encuentra fuertemente unida a la monocapa de fosfolípidos de la LDL. Además, esta APO B1 es muy insoluble.
Cabe recalcar que por cada partícula de LDL podemos encontrar una sola APOB 100. Recordemos que APO B1 va a ser crucial para que la LDL pueda ser reconocida por el receptor de LDL y de esta manera el cargamento de colesterol se ha liberado a los tejidos. Ahora hablemos de [música] cómo se origina la LDL.
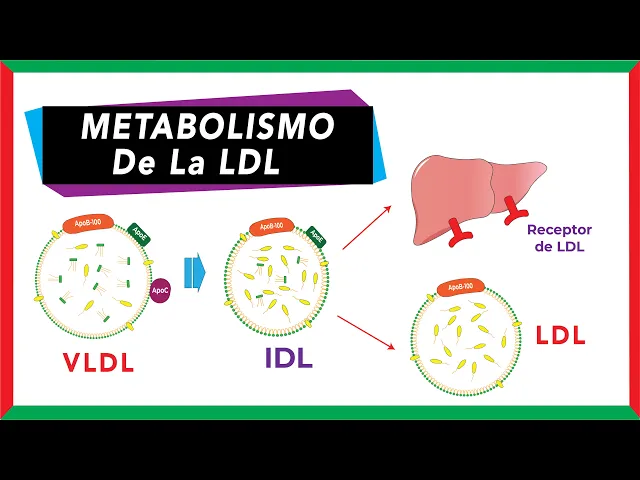
Básicamente la LDL deriva de la lipoproteína de muy baja densidad o VLDL. La historia comienza en el hígado. Cuando los ácidos grasos y colesterol de la dieta exceden a lo que realmente queremos, estos se van a esterificar.
¿Qué quiere decir esterificar? Quiere decir que tres ácidos grasos se unen a un glicerol para formar triglicéridos o triácil gliceroles. Y por otro lado, una molécula de colesterol se une a un ácido graso para formar ésteres de colesterol osteres de colesterilo.
Estos componentes esterificados, es decir, triglicéridos yeres de colesterol, se van a empaquetar en forma de VLDL o lipoproteínas de muy baja densidad. El exceso de azúcares también se puede convertir en triglicéridos y de igual manera empaquetarse en forma de VLDL. Es importante recordar que en estado de ayuno entre comidas, los ácidos grasos de las VLDL proceden principalmente del tejido adiposo.
Las apolipoproteínas que contiene la VLDL son la APOV1, la APOE y la APO C. Es importante enfatizar que las VLDL tienen tres subtipos de apos. APO C1, APOC2 y apos C3.
La VLDL que recién sale del hígado, es decir, VLDL naciente, solo contiene una pequeña cantidad de apoe y apooteína de alta densidad o HDL le va a brindar apo y apo C adicionales, convirtiendo a la VLDL naciente en VLDL madura. La VLDL viaja desde el hígado hacia el músculo esquelético, músculo cardíaco y tejido adiposo principalmente. En la superficie luminal o paredes internas de los capilares que irrigan a estos tejidos, se encuentra una enzima denominada lipoproteína lipasa.
Esta enzima va a ser activada por la apose de la VLDL. En otras palabras, la lipoproteína lipasa requiere a la apose como cofactor. ¿Y qué hace la enzima lipoproteína lipasa?
Esta enzima convierte los triglicéridos de las VLDL en ácidos grasos libres y glicerol. Los ácidos grasos son guardados por el tejido adiposo en forma de gotas pequeñas de lípidos. En el caso del músculo, este tejido toma los ácidos grasos para convertirlos en energía.
En condiciones de ayuno, la VLDL se irá principalmente al corazón y músculo esquelético. A medida que las VLDL van perdiendo su contenido de triglicéridos, estas se convierten en VLDL residuales o también conocidas como lipoproteínas de densidad intermedia o IDL. Notemos que la VLDL pierde a la APOC.
Esta de alguna manera volverá a la lipoproteína de alta densidad o HDL. Las IDL pueden seguir dos rutas. La primera pueden irse al hígado para ser procesadas mediante el receptor de LDL que reconoce principalmente a la APO B100 y apo E.
La segunda ruta es que se pueden convertir en lipoproteínas de baja densidad. Esto ocurre cuando la IDL sigue perdiendo más triglicéridos. Pero recuerda que aún siguen presentes el colesterol y los ester de colesterol.
Es por eso que podríamos decir que las LDL son muy ricas en colesterol. Estas LDL se van a encargar de llevar colesterol hacia el músculo, glándulas suprarrenales, tejido adiposo, gónadas y otros tejidos. Estos tejidos reconocen a la LDL debido a que contienen receptores en su membrana que interactúan con la APO B100.
Esta interacción facilita la captación de colesterol y estrés de colesterol. Las LDL que no han sido captadas por los tejidos extrapáticos regresan al hígado y de igual manera serán reconocidas por el receptor de LDL de la membrana plasmática de los hepatocitos. El colesterol que ingresa al hígado de esta forma puede ser parte de las membranas celulares, convertirse en ácidos grasos o ser reesterificado y guardado en forma de gotas pequeñas en el citosol de los hepatocitos.
Ahora hablemos de cómo la LDL es reconocida por los receptores de LDL para de esta manera liberar el cargamento de colesterol [música] en los tejidos. Loseres de colesterol entran a las células por endocitosis mediada por receptor. Cada partícula de LDL tiene a la apo B1 que va a ser reconocida por el receptor de LDL que se encuentra en las células que necesitan colesterol.
Cuando ocurre esta interacción ocurre la endocitosis. Es por eso que a este proceso se le llama endocitosis mediada por receptor. Como sabemos, aproximadamente el 70% de LDL se metaboliza en el hígado y el 30% en los tejidos extrapáticos.
Por ello, el hígado y tejidos extrapáticos expresan el receptor de LDL. El receptor de LDL se forma en el retículo endoplásmico rugoso, pasa por el aparato de Golg membrana celular, en donde aquí va a esperar la llegada de una partícula de LDL. La hormona insulina va a ser capaz de regular al receptor de LDL y cuando esta hormona no funciona bien, el receptor tiene dificultad para formarse, incrementando de esta forma los niveles de LDL en sangre.
Una vez en la membrana, los receptores de LDL pueden reconocer a la APOB1 que está en las LDL. Esta interacción genera de que la membrana se internalice formando posteriormente un endosoma. En este endosoma va a ocurrir una sonificación.
Quiere decir que para un lado van a estar agrupados los receptores de LDL y para otro lado van a estar agrupadas las partículas de LDL. Cuando la sonificación ya es evidente, vamos a tener que una zona se va a desprender, esta zona que lleva a los receptores de LDL. ¿Con qué objetivo?
Con el objetivo de que estos receptores vuelvan a la membrana celular. es una especie de reciclamiento. Por otro lado, la otra zona que contenía mayormente partículas de LDL se va a fusionar con el isosoma.
El isosoma tiene un pH muy ácido y lo que va a hacer es degradar todo ese contenido, es decir, las partículas de LDL. ¿Con qué objetivo se degrada este contenido? Primero, para liberar los ácidos grasos, para liberar el colesterol.
Y también tengamos en cuenta que la APOB1, por ser de naturaleza proteica, va a dar lugar a aminoácidos. Tengamos en cuenta que aquí el ambiente del isosoma está rompiendo los ésteres de colesterol para liberar ácidos grasos y colesterol libre. Este colesterol tendrá diferentes funciones dentro de la célula.
En resumen, tenemos que la lipoproteína de baja densidad o LDL es la principal portadora de colesterol en la sangre. y encargada de llevar colesterol a tejidos como las gónalas, las glándulas subrenales, el tejido adiposo, el músculo, etcétera. Recordemos que esta liberación del colesterol en los tejidos es dependiente de la interacción de apoci y receptor de LDL.
La presencia de LDL en la sangre es normal debido a que los tejidos requieren colesterol para poder elaborar diferentes componentes, como por ejemplo hormonas esteroideas. El problema ocurre cuando la persona ingiere grandes cantidades de colesterol, triglicéridos y trúcidos, en donde estos dos últimos se pueden convertir finalmente a colesterol. El hígado ante ese escenario empaqueta el colesterol en forma de colesterilo en la lipoproteína VLDL.
Esta VLDL en la sangre se va a convertir a LDL y esta LDL va a llevar mucho colesterol por los tejidos de alguna manera sobresaturándolos. En el caso de las arterias esto puede ser problemático porque puede conducir a aterosclerosis.