vamos ahora con el tema de insuficiencia cardíaca ya comenzamos con la definición la insuficiencia cardíaca es la vía final es digamos la alteración final que tiene el corazón frente a una noxa no Frente a cualquier daño sea agudo sea crónico que finalmente se va a caracterizar por signos y síntomas de insuf cardíaca de disfunción miocárdica no por eso conforma un síndrome clínico que se produce por la alteración en la función del corazón Cuál es la función principal del corazón es bomba cardíaca recibe sangre y expulsa sangre entonces puede alterarse en cualquiera de esas dos funciones
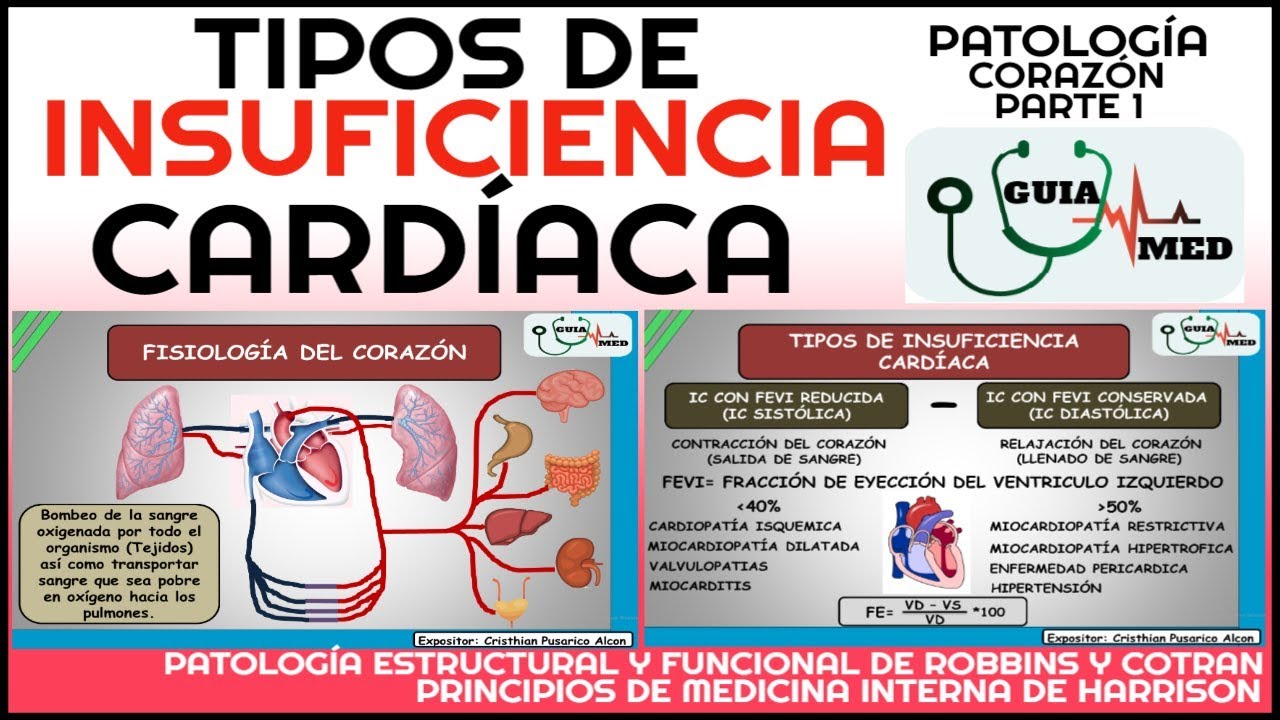
o ya sea el llenado la diástole o ya sea la eyección de la sangre la sístole lo más frecuente es la falla sistólica 30% es lo más frecuente falla sistólica 30% es la falla en el llenado no lo cual va a alterar entonces la capacidad del corazón para mantener un gasto cardíaco adecuado no Entonces no se satisface las demandas metabólicas de los demás órganos y obviamente eso va a generar finalmente la mortalidad del paciente ya entonces el la insuficiencia cardíaca es eso no signos síntomas de disfunción cardíaca por alteración en la contractibilidad o en la
sístole o en el llan en la cual el corazón es incapaz de mantener un gasto cardíaco adecuado cuando revisamos la etiología que es muy importante vamos a determinar dos tipos de causa la subyacente la determinante y las desencadenantes o descomp o la los factores de descompensación ent lo más importante son las causas subyacentes o determinantes porque estas son las que finalmente van a llevar al paciente a la falla cardíaca estamos entonces ahí tenemos por ejemplo a la cabeza lo que viene a ser la cardiopatía isquémica es la principal causa de insuficiencia cardíaca cardiopatía isquémica los
infartos Entonces se genera pues necrosis no coagulativa en en el miocardio Y eso finalmente lleva disfunción miocárdica la segunda es la hipert arterial que genera una cardiopatía hipertensivo un remodelado y etcétera no las valvulopatías también no causan al final falla cardíaca en gente joven las miocardiopatías en enfermedades miocardicas Y en el caso de los niños las cardiopatías congénitas son la principal causa de falla cardíaca no entonces ténganlo en cuenta así a la cabeza cardiopatía isquémica en adultos adultos mayores cardiopatía isquémica infarto segundo hipertensión tercero valvulopatías en ese orden y las cardiopatías congénitas en el caso
de los niños ya y luego tenemos las causas desencadenantes ya la descompensación o sea esto es lo que el paciente finalmente ya tiene falla cardíaca pero se descompensa de forma abrupta aguda no por ciertos factores donde el más importante es el abandono del tratamiento cuando el paciente deja de tomar su tratamiento ético sus ycas etcétera Luego tenemos las infecciones no neumonías infecciones urinarias las eh los trastornos del ritmo cardíaco no una ritmia una fibrilación auricular una taquicardia ventricular finalmente descompensa si el paciente tiene de fondo una falla cardíaca una anemia también actúa como factor descompensan
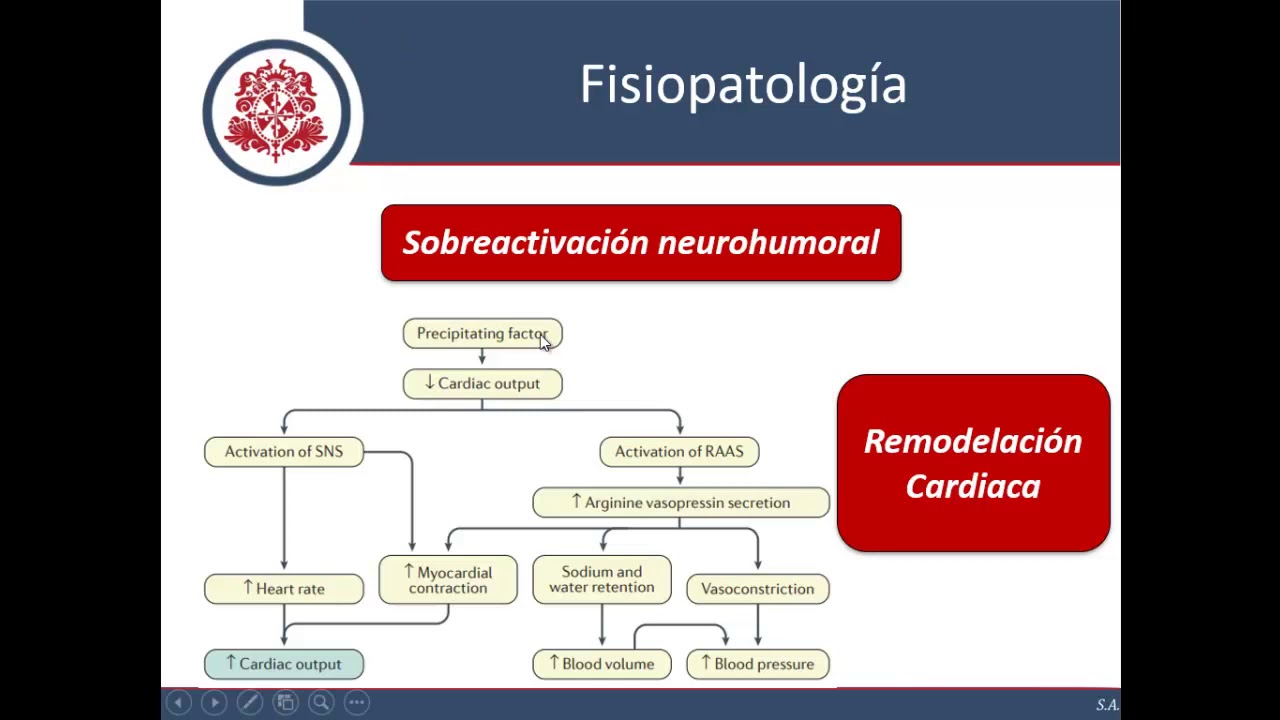
una crisis tiroidea una tirotoxicosis definitivamente porque aumenta el metabolismo una crisis de angustia el aumento de sal en la dieta no O ciertos fármacos como los aines que generan también retención de agua y sodio o los calcioantagonistas en el caso de la falla sistólica recordar que los calcioantagonistas están contraindicados en la falla cardíaca sistólica muy bien y recordar la fisiopatología interesante no el Común denominador de la falla cardíaca doctores es el bajo gasto cardíaco Entonces el gasto cardíaco cae ya y se activan mecanismos neurohormonales Cuál es el primer mecanismo el sistema nervioso autonómico el del
estrés agudo el sistema simpático y este va a ser una gran descarga de norepinefrina correcto primer factor luego quién se activa debido a la caída del gasto recuerden cae la perfusión renal no porque la perfusión de los órganos se ve afectado y la hipoperfusión renal va a generar una activación del sistema renina angiotensin de esterona porque al caer la perfusión en la arteriol aferente se activa las células yuxtaglomerulares que producen renina Entonces se activa la cascada renina angiotensina aldosterona Entonces qué va a segregar este sistema angiotensina 2 que es un potente vaso constrictor y también
aumenta la secreción de aldosterona por parte de la corteza suprarrenal no muy bien y también se activa El hipotálamo y El hipotálamo produce más vasopresina más adh más hormona antidiurética correcto que va a llevar a la retención de agua no de agua ya entonces esos mecanismos se van activando producto de la caída del gasto cardíaco entonces recordar que los dos primeros mediadores la norepinefrina y la angiotensina son potentes vasoconstrictores por lo tanto van a aumentar la postcarga No es cierto porque al hacer vasoconstricción aumentan la resistencia vascular Y eso viene a ser la poscarga ya
Y eso al inicio es bueno para el paciente con falla cardíaca Por qué Porque el aumento de la resistencia por vasoconstricción va a aumentar la presión arterial y por lo tanto va a aumentar la fuerza de circulación y eso es bueno porque va a mejorar el gasto cardíaco va a generar mejor perfusión de los órganos O sea al inicio es bueno para el para el organismo no debido a la caída del gasto La aldosterona Doctores aumenta la absorción de agua y sodio junto con la dh que aumenta o retiene agua ambos factores aumentan la precarga
Qué es la precarga la bolema el retorno venoso Entonces estos dos factores que vienen a ser el trabajo del corazón poscarga y precarga aumentan en un paciente con falla cardíaca debido a la caída del gasto y como les comentaba esto al inicio es bueno porque al aumentar la poscarga y al aumentar la precarga O sea aumento resistencia presión y ento volumen entonces voy a mejorar el gasto cardíaco y Por ende voy a mejorar la perfusión de los órganos Entonces esto es un mecanismo compensatorio para que el organismo se sienta bien no sienta la pegada de
esa caída del gasto cardíaco el problema es cuando estos dos factores que han aumentado repito precarga y postcarga se mantienen en el tiempo porque el aumento de precarga y poscarga va a llevar remodelado del corazón y ese remodelado es lo que finalmente lleva a la muerte del paciente correcto entonces Cuáles son esas sustancias remodeladoras son todos estos mecanismos que se han activado para aumentar no estas variables de la poscarga y la precarga entonces Esas sustancias remodeladoras provocan hipertrofia provocan fibrosis del corazón no entonces Quiénes son la angiotensina 2 las catecolaminas la norepinefrina la aldosterona correcto
las la endotelina y también factores de necrosis tumoral factor de crecimiento transformante tipo Beta Entonces miren que la norepinefrina la angiotensina la aldosterona son profi estimulan el remodelado del corazón y ese remodelado se produce Por qué Porque el aumento de pre y poscarga a largo plazo genera eso remodelado del corazón si bien en un inicio ayudan a compensar al paciente a corto plazo Son buenos entonces a largo plazo no porque van a generar remodelado ya pero siempre hay un bueno en la película pues definitivamente no son los antir remodeladores los cardioprotectores endógenos donde están a
la cabeza los péptidos natriuréticos auricular cerebral acuérdate de los péptidos natriuréticos porque son los buenos de la película son los antir remodeladores son los cardioprotectores endógenos Son los únicos que le hacen frente a todas esas sustancias remodeladoras que se han formado en el paciente con falla cardíaca No ya de menor importancia la bradicinina el óxido nítrico que son potentes vasodilatadores no pero los más importantes son los péptidos natriuréticos pero en un paciente con falla cardíaca donde está aumentada la precarga y la poscarga definitivamente Quién gana las sustancias remodeladoras las sustancias remodeladoras ambas aumentan Ah tanto
las remodeladoras como las antir remodeladoras Pero quién aumenta más las sustancias profi brócoli y esa hipertrofia esa fibrosis doctores es lo que lleva a la muerte del paciente con falla cardíaca y eso es lo que les quiero hacer recordar entonces la angiotensina las catecolamina la aldosterona que también lo hemos visto acá ojo son promotoras del remodelado cardíaco Y eso es lo que lleva la muerte del paciente ya por eso cuando preguntemos qué fármacos bajan la mortalidad del paciente con icc típica pregunta son los fármacos que bloquean a estas sustancias no quién bloquea la angiotensina do
los ycas los arads quién bloquea la norepinefrina los betabloqueadores Quién no bloquea la aldosterona la espironolactona entonces esos fármacos bajan la mortalidad porque te bloquean a las sustancias remodeladoras se dan cuenta ya está muy bien la clasificación tenemos falla sistólica que les mencioné es la más frecuente 70 por cuando falla la contractibilidad cuando falla la eyección donde el principal factor el infarto la cardiopatía isquémica que es el principal factor que lo produce pero también hay otras causas insuficiencia aórtica miocardiopatía por alcohol que se produce una miocardiopatía dilatada inflamaciones miocarditis no entonces todas esas las principales
causas generan falla sistólica no donde su remodelado es así se llama hipertrofia excéntrica o sea se dilata el corazón y mira la pared del ventrículo es delgada es delgada poro se llama hipertrofia excéntrica no A diferencia de la falla diastólica que es menos frecuente 30% no la falla diastólica es una falla en el llenado es una falla No es cierto en la capacidad del corazón de almacenar sangre entonces quién generan Quiénes generan falla diastólica las patologías que generan hipertrofia concéntrica del corazón a la cabeza la hipertensión luego está la estenosis aórtica la miocardiopatía hipertrófica restrictiva
la Milo diosis que genera miocardiopatía restrictiva etcétera porque Miren el remodelado en la falla diastol miren ese grosor de la pared diferente verdad está engrosado la pared entonces est engrosado o también llamada hipertrofia concéntrica entonces la la capacidad de llenado se reduce la cavidad del corazón se reduce ent eso deben acordarse no entonces en la falla sistólica tienes alteración en lo que es la eyección de la sangre porque hay una alteración en la contractibilidad mire el grosor de la pared se llama hipertrofia excéntrica puedes ocultar tercer ruido porque el tercer ruido te indica falla en
la sístole en cambio falla diastólica es una alteración en el llenado del corazón Por qué Porque mire el grosor de la pared no es una hipertrofia concéntrica hacia dentro Entonces eso reduce la cavidad Y qué ultas un cuarto ruido cuarto ruido es falla en la diástole eso deben acordarse ya miren ahí están las diferencias no Y definitivamente la falla sistólica es más frecuente 7% que la falla diastólica correcto muy bien luego tenemos por acá la falla cardíaca del lado izquierdo ya que también dicho sea paso es la forma más frecuente es otra forma de clasificar
falla del corazón izquierdo falla del lado derecho Entonces cuando hay falla izquierda no tenemos la cardiopatía isquémica la hipertrofia porque alteran el ventrículo izquierdo principalmente la mayoría de las patologías y esto que va a generar congestión pulmonar porque cuando falle el ventrículo izquierdo doctores la sangre la aurícula izquierda y de la aurícula izquierda regresa los pulmones Entonces cuando hay falla izquierda la clínica del paciente es congestión pulmonar paciente va a tener disnea de esfuerzo disnea paroxística nocturna ortopnea no tolera el decúbito edema agudo de pulmón crépitos en los pulmones ent Cuando un paciente tiene disnea
lo que traduce congestión pulmonar es por falla izquierda porque la falla derecha genera congestión sistémica no Y la causa más frecuente falla derecha ojo es la falla izquierda o sea cuando falla el corazón izquierdo eso se traduce al final en falla derecha no porque la falla izquierda congestiona los pulmones se produce una hipertensión pulmonar y luego esa hipertensión pulmonar produce falla derecha por eso cuando te pregunten cuál es la causa más frecuente falla derecha es la evolución de la falla izquierda no a largo plazo Pero si te preguntan de forma aislada Cuál es la causa
más frecuente de falla derecha hipertensión pulmonar secundaria Esa es la causa aislada más frecuente de falla derecha o sea cualquier patología que te genere hipertensión pulmonar secundaria llámese el EPOC de manera Crónica o la infección por coronavirus no que genera un síndrome de un síndrome de estrés respiratorio agudo y genera hipertensión pulmonar entonces cualquier patología que te genere hipertensión pulmonar secundaria va a llevar a la falla derecha no que en el caso del EPOC recuerden se llama Core pulmonar no Core pulmonar un Core pulmonar crónico en el caso del paciente con epoco ya y la
manifestación de la falla derecha es congestión pulmonar congestión Perdón sistémica doctores ya congestión sistémica la izquierda es congestión pulmonar la derecha es congestión sistémica ya entonces lo vas a ver a un paciente encharcado injura yugular reflujo hepatoyugular asitis hepatomegalia edema de miembros inferiores etcétera Ese es congestión sistémica que nos indica falla derecha por tanto falla izquierda aumento de presión capilar pulmonar congestión en los pulmones y todo lo que indica justamente en la clínica ello no disnea de esfuerzo ortopnea crépitos edema pulmón falla derecha congestión sistémica traducida por el aumento de presión venosa central congestión sistémica
y vas a ver todos los signos de congestión no injura yugular hepatomegalia ascitis no edema de miembros inferiores Recuerden el edema cardíaco es un edema vespertino obedece la gravedad No si está en bipedestación se hinchan las piernas si está acostado en la región Sacra eh blando bilateral simétrico etcétera no ahí están las diferencias luego tenemos esta otra clasificación en la falla de bajo gasto cardíaco ya que es H lo más frecuente les había mencionado el Común denominador de la falla cardíaca es básicamente no el el bajo gasto cardíaco no el bajo gasto Entonces esto está
en la mayoría cardiopatía isquémica hipertensión etcétera no entonces hay datos de hipoperfusión etcétera Pero ojo que hay falla cardíaca con alto gasto que es lo atípico eso ya no lo ve el cardiólogo el cardiólogo ve falla de bajo gasto las fallas de alto gasto muchas veces es diagnosticado por el médico internista porque acá hay otras patologías como el embarazo recuerden en el embarazo por la hiperbol MIA No ese aumento de la bolema 45 por lleva a la paciente en algunos casos que tienen factores de riesgo a una falla cardíaca pero con gasto alto por la
hiperbol MIA la anemia también la tormenta tiroidea el hipertiroidismo no tu enfermedad de Grace báo eh fístulas arteriovenosas tu enfermedad de beriberi producida por déficit de etamina tu enfermedad de paget todas esas patologías generan falla de gasto alto ent acuérdense Ah no ahí está tu típico exoftalmos tu boso en tu enfermedad de gres basedo no anemia embarazo por el aumento de la bolema recuerden típica alteración eh fisiológica En el caso del embarazo ya recuerden varias formas de clasificar la falla cardíaca muy bien luego tenemos acá el diagnóstico en el caso del diagnóstico de la falla
cardíaca eh tenemos los famosos criterios de framinghan Los criterios de framinghan lo vas a recordar Los criterios mayores que son los más importantes los vas a recordar por tu eh nemotecnia predecir Ya entonces predecir p de presión venosa yugular aumentada r de reflujo hepatoyugular positivo e de dagú de pulmón de de disnea paroxística nocturna que es tu síntoma más específico ojo síntoma más específico tus estertores o crepitantes tu cardiomegalia tu índice cardio torácico más del 50% en adultos más del 60 por en lactante tu injura yugular tu ritmo de galope Tercer ruido falla sistólica No
es cierto también le llaman ruido protodiastólico porque está el inicio de la diástole O el cuarto ruido que indica falla diastólica y está el final de la diástole puo se llama también ruido telediastólico noces tu ritmo de galope ya tercero cuarto r ahí están tus criterios mayores acuer at con la nemotecnia predecir ya de los cuales los que estás viendo de color amarillo son los que indican falla derecha son los criterios mayores del lado derecho que es congestión sistémica y los que están de color azul son los criterios mayores del lado izquierdo que es congestión
pulmonar verdad congestión pulmonar muy bien y los indiferentes es la cardiomegalia no que ves tu índice cardi haí comentado En la radiografía y tu ritmo de galope esos son indiferentes ya Entonces tienes que acordarte Los criterios mayores ya estos son los criterios mayor todos los demás son menores te dicen disnea de esfuerzo edema de miembros inferiores taquicardia taquipneia derrame pleural etcétera cualquier otra cosa criterio menor H Entonces por exclusión te acuerdas no los menores y el diagnóstico Se confirma cuando tienes dos criterios mayores No es cierto o un criterio mayor y dos menores con eso
ya tenemos el diagnóstico de falla cardíaca no entonces imagínense un paciente que viene a la emergencia con disne paroxística nocturna crépitos injura yular ya pues ya está hecho el diagnóstico no del paciente con falla cardíaco muy bien pero igual hay que confirmarla c acá el síntoma cardinal es la disnea ahora el específico es disne paroxística nocturna no con nombre y apellido no no O cuando te dicen ortopnea también eso es sugestivo de falla cardíaca pero en general cuando el paciente viene con disnea viene con edema de miembros inferiores y tú quieres confirmar la falla cardíaca
un primer elemento de laboratorio que nos aproxima el diagnóstico es el péptido natriurético el péptido natriurético en un paciente con falla cardíaca va a estar aumentado es por eso Entonces que nos apoya el diagnóstico no de manera entonces la escuela americana nos dice un paciente que viene con disnea a la emergencia Y esa disnea se acompaña de péptido natriurético aumentado falla cardíaca si el péptido natriurético está normal hay que buscar otras causas de disnea respiratoria endocrinológica psiquiátrica gasto intestinal etcétera otras causas pero si la disnea se acompaña de peptido natriurético aumentado es por falla cardíaca
y el valor predictivo negativo de esta prueba es alta Entonces si nos sale pues negativa nos está descartando el diagnóstico de falla cardíaca Algo similar con el dímero D en trombosis venosa profunda alto valor predictivo negativo O sea no sirve para descartar Porque si sale positivo No es cierto aumentado hay que hacer otra prueba el ecocardiograma Entonces cuando ya tu péptido nético está elevado entonces con mayor razón con justificación pide un ecocardiograma para calcular la fracción de inyección Y de esa manera ya confirmar el diagnóstico de falla cardíaca No ahora si no tienes en el
medio péptido natriurético y tienes sos y síntomas de falla cardíaca pídele de frente ecocardiograma pero la otra alternativa más eficiente ente si tenemos todos los recursos es que si tengo la sospecha clínica pido péptido natriurético me sale elevado recién pido ecocardiograma porque si el péptido natural sale normal o bajo hay que buscar otras causas y ya no pides ecocardiograma se dan cuenta es es la evaluación diagnóstico y el ecocardiograma nos calcula la fracción de eyección que puede ser preservada o sea normal 50 7% intermedia de 41 a 49 por y reducida menos del 40% y
esto por favor es la clasificación actual de la falla cardíaca la clasificación clásica de la falla cardíaca nos decía falla sistólica y falla diastólica la falla sistólica es porque la fracción de eyección está baja la diastólica es porque la fracción de inyección está normal no Y cuánto es bajo menos del 50% entonces normal mayor o igual a 50% y así rápidamente diferenciado no falla sistólica que es lo más frecuente fracción de inyección bajo falla diastólica la fracción de inyección de está conservado pero actualmente la clasificación de falla cardíaca en función de la fracción de inyección
es así preservada intermedia y reducida la preservada es la falla diastólica la reducida es la falla sistólica que es lo más frecuente y la que está en estudio es esta la intermedia porque su manejo su pronóstico es diferente por eso se ha eh se ha tenido en cuenta esa clasificación No ya está Entonces eso lo deben manejar bien Ah cuando digan falla sistólica es alteración de la contractibilidad es porque va con caída de la fracción de inyección tercer ruido hipertrofia excéntrica se acuerdan diastólica es falla en el llenado oculto cuarto ruido es una hipertrofia concéntrica
la fracción de inyección está normal entonces Esas diferencias deben tenerlo siempre en cuenta vamos a la clasificación funcional no según los estadíos de nia la clase uno es el paciente asintomático ese paciente que hace su actividad física sin ningún problema ya entonces el uno el asintomático el dos ya tiene limitación tiene disnea cuando hace actividad física no Entonces si hace un deporte juega fulbito corre etcétera ya le provoca disnea el uno es asintomático el dos tiene disnea a la actividad física extenuante el tres ya tiene más limitación frente a poca actividad física Camina y le
da disnea No es cierto no tiene que hacer mucha actividad física ent Camina y le da disnea entonces diferencial así no el uno tranquilo asintomático el dos cuando hace mucha actividad física camina juega un deporte Perdón corre juega un deporte el tres poca actividad física ya le genera limitación No es cierto Entonces le da Disney cuando camina etcétera ya entonces ya es una limitación más marcada no y el cuatro es al reposo cuatro al reposo ya Entonces diferencien de esa manera no conforme va haciendo actividad física Cómo se presenta la disne Entonces si no le
genera disnea uno le genera disnea con mucha actividad física dos disnea con poca actividad física tres al reposo cuatro y Def definitivamente Pues el 2 3 y 4 es el paciente que está descompensado el 2 3 y cu es descompensado con el tratamiento el objetivo es llevarlo al estadio uno Ese es el objetivo del tratamiento en la falla cardíaca y luego Tenemos los estadíos de la sociedad americana de cardiología ya Estos estadíos también son en cuatro grupos pero lo vamos a agrupar así el estadio a y el B son asintomáticos el a es el paciente
que tiene factores de riesgo para hacer falla cardíaca paciente hipertenso paciente que tiene su enfermedad coronaria obeso etcétera está consumiendo drogas cardiotoxico es el paciente que está con factores de riesgo para falla c no es que tenga falla cardíaca sino que es la población de riesgo para hacer falla cardíaca imagina un paciente diabético hipertenso obeso a la larga va a ser falla cardíaca Entonces ya lo has identificado ese estadio a el paciente que tiene factores de riesgo para hacer falla cardíaca el estadío B es interesante porque el estadío B ya tiene datos de falla cardíaca
pero no tiene síntomas es ese paciente diabético obeso hipertenso que si tú le haces un ecocardiograma su fracción de eyección ya va a estar disminuida o sea ya va a tener disfunción del ventrículo izquierdo o va a tener una valvulopatía o ya tuvo un infarto O sea ya tiene daño estructural o funcional porque la fracción de eyección va a estar baja Entonces se dan cuenta entonces el estadío a y b es un paciente asintomático no tiene síntomas el a es con factores de riesgo y el B es cuando ya tiene daño estructural o funcional porque
ya acá en el estadio B encuentras la fracción de inyección reducida que es el dato cardinal para prensar en una falla cardíaca sistólica entonces la sociedad americana de cardiología recomienda diagnosticar un paciente con falla cardíaca en estadio B que se llama disfunción as sintomática del ventrículo izquierdo de nada sirve diagnosticar al paciente en estadio cod porque son estadios avanzados cualquiera hace el diagnóstico paciente que viene a la emergencia con disne crépitos in jurgita yugular edema le haces el diagnóstico de falla cardíaca pero su pronóstico Es malo entonces Debemos identificar a los pacientes acá estadio a
máximo estadio B como te recomienda la sociedad Americana no O sea ese paciente diabético hipertenso de larga Data tendrá un ecocardiograma en su historial cómo está su fracción de eyección ahí hay que diagnosticarlo ya de manera temprana de manera oportuna para mejorar el pronóstico Porque si es el estadio c o d es el paciente que ya tiene clínica Disney edema No ya cualquiera hace el diagnóstico y el pronóstico es malo el estadi c ya tiene síntomas No es cierto de falla cardíaca disnea edema etcétera Pero responde al tratamiento convencional porque el D es el más
grave es la falla severa y refractaria al tratamiento ya no responde al tratamiento convencional Entonces es una falla cardíaca avanzada no porque ya no responde al tratamiento entonces mucho cuidado Esos son los estadíos de la sociedad Americana no AB asintomático CD sintomático el a factor de riesgo el B daño estructural o funcional el c responde a tratamiento convencional el D no responde a tratamiento convencional finalmente tenemos el tratamiento no muy interesante el el tratamiento lo vamos a explicar de manera didáctica con este gráfico que fue de mi profesor de cardiología en pregrado que es el
doctor revilla que desde que mostró la forma de cómo se debe abordar la falla cardíaca Desde esa oportunidad yo me acuerdo no me acuerdo y no es necesario incluso repasarlo porque es algo que se te queda como tal Ya aunque he hecho algunas adaptaciones como para mejorar también la el aprendizaje No Entonces miren la falla cardíaca la vamos a representar con por este burrito ya este burrito lleva No es cierto lleva ahí una carga y tiene que subir una pendiente ya entonces el burrito es nuestro corazón con falla cardíaca y qué pasaba en un paciente
con falla cardíaca la precarga y la postcarga estaba aumentado verdad en la fisiopatología mira tu precarga está aumentado el retorno venoso la bolema y la postcarga la vamos a representar acá con la resistencia en este caso la pendiente No que es la resistencia que tiene el burrito para subir entonces tu paciente con falla cardíaca está así tiene aumentado la precarga y la postcarga la bolema y la resistencia Entonces ese burrito pues le cuesta subir la pendiente no Entonces qué debemos hacer a ese burrito a ese corazón con falla cardíaca debemos bajarle estos dos parámetros para
que pueda hacer su actividad de forma normal Entonces lo primero que debemos hacer es bajar la poscarga eso es lo primero que debemos hacer y cuáles son los fármacos por excelencia que van a bajar los poscarga los vasodilatadores vasodilatadores y a la cabeza los ycas Pues en alpr captopril lisinopril los ycas son los que te van a bajar la postcarga correcto Entonces lo primero que se debe hacer en el tratamiento de la falla cardíaca más frecuente que es la falla cardíaca sistólica estamos muy bien luego qué debes hacer para mejorarle el trabajo al gorrito para
facilitarle el trabajo bajar la precarga y con qué bajas la precarga con los diuréticos si el edema es leve moderado te acidas si el edema es Severo como un edema ag pulmón furosemida Entonces los ycas te bajan la poscarga pu son vasodilatadores los diuréticos te bajan la bolema te bajan la precarga Entonces al burrito le has facilitado el trabajo porque le has bajado la resistencia y le has bajado su bolem no su precarga Entonces con eso el paciente debería mejor cuando recibe ycas cuando recibe diuréticos le has mejorado las variables y debería mejorar Entonces el
paciente debería entrar en un estadio funcional según nija clase uno no asintomático y cuando está entonces respondiendo al tratamiento le diste ycas le diste diuréticos y respondió ya está compensado asintomático Entonces le dejas para mejorar el pronóstico le agregas betabloqueadores Beta bloqueadores correcto Y qué Beta block Vas a agregar solo son cuatro Beta block que están aprobados en la falla cardíaca la nemotecnia es comen bistec ya comen bistec a ver entonces la c de carvedilol que es el mejor la m de metoprolol la n de nev viv LoL y la b de bisoprolol ya comen
bistec acuérdate así a la cabeza carvedilol metoprolol luego nebivolol y bisoprolol solo esos cuatro Beta block están aprobados en el tratamiento de la falla cardíaca el mejor carvedilol porque es el beta block mixto alfa beta cambio los demás son selectivos No metoprolol bisoprolol ya está pero hay otro escenario con el que te puedes presentar que el paciente no responda le has dado ycas le has dado diuréticos y no responde Entonces ese paciente que sigue en clase funcional dos 3 cu a pesar del tratamiento con Y diuréticos qué debes hacer debes agregar antagonistas de los receptores
de aldosterona quién es espironolactona correcto espironolactona entonces mira cuánd usas espironolactona no cuando hay eh En este caso cuando es refractario al tratamiento de base que es con ycas diuréticos ya entonces ese es el manejo por eso ustedes van a escuchar No el término trípode del tratamiento Cuál es la trípode del tratamiento con is c yca diurético Beta bloco ese la trípode del tratamiento ahora en caso no responda agregamos los antagonistas de los receptores de aldosterona correcto muy bien Ahora hay variantes los ycas están en la cabeza como primera línea de fármaco en la falla
cardíaca Pero quién lo puede reemplazar los ara dos o incluso lo puedo combinar puedo dar junto con un ara dos acá sí puedo combinar ya y en caso no haya respuesta a ycas ara do con quién puedo reemplazar hay algo mejor sí los llamados inra doctores inra estamos Qué son los inra inhibidores de neprilisina y receptores de angiotensina Qué es la neprilisina es la enzima que metaboliza los péptidos natriuréticos entonces si yo bloqueo a la enzima que metaboliza los péptidos natriuréticos su vida media va a aumentar y te acuerdan los péptidos natriuréticos eran los buenos
de la película eran los antir romal adores eran los cardioprotectores endógenos entonces Está bien darle inhibidor de neprilisina quién es sacubitril es el inhibidor de neprilisina y el inhibidor de receptor de angiotensina valsartán valsartán viene combinado Entonces el inra es en realidad dos fármacos dos tiene dos principios activos sacubitril valsartán de Entonces definitivamente son mejores que los ycas son mejores que los arads porque viene asociado a un inhibidor de neprilisina Entonces miren estos fármacos Ah pu son novedosos d puedo reemplazar a Los Beta block Sí con ivabradina ivabradina que también baja la frecuencia cardíaca etcétera
ya eh la espironolactona con eplerenona y cuál es la ventaja de la eplerenona ambos son antagonistas de los receptores de aldosterona pero la eplerenona tiene menos efectos adversos y hay uno que te debes acordar que es muy digamos molestoso para los pacientes en el caso de los varones la ginecomastia la espironolactona genera ginecomastia la eplerenona No ya pu eso su ventaja ya y un dato adicional que te quiero dar acá es que la espironolactona en pacientes con falla cardíaca se usa a dosis bajas 25 mg por día es la dosis antif fibrótica antir remodeladora porque
cuando usas espironolactona eh Como diurético en el paciente con cirrosis que tiene ascitis la dosis es 100 mg por día entonces mira diferente No acá es antifibrótico ya está Entonces eso por favor tienen que recordarse el tratamiento del paciente con falla cardíaca ahora en algunos casos has hecho de todo no le has bajado la precarga la postcarga y el burrito no quiere trabajar entonces ahí Qué haces lo flagel no lo flagel le estimulas estimulas al burrito es decir mejoras la contractibilidad del corazón entonces por qué pasa eso si le has bajado la precarga y le
has bajado la postcarga Por qué el burrito no quiere trabajar Es que su problema no es mecánico su problema es eléctrico entonces Muchos pacientes con falla cardíaca tienen asociados su fibrilación auricular entonces en esos pacientes tienes que dar Qué cosa digoxina digitálicos en cuándo indicamos digoxina cuando el paciente tiene falla cardíaca asociado a arritmias supraventriculares el más frecuente en la práctica clínica fibrilación auricular ahí le agregas digitálicos estamos ya está muy bien Mucho cuidado hao con digoxina porque puede generar intoxicación en los pacientes con falla cardíaca ya entonces Hay ciertos factores que aumentan el riesgo
de intoxicación por digoxina porque la digoxina tiene un margen terapéutico estrecho Entonces es muy probable su intoxicación en pacientes con falla renal pacientes con hipotiroidismo con hipocalemia ojo hipocalemia hipoxemia los pacientes que tienen insuficiencia respiratoria acidosis o interacción con otros fármacos donde la nemotecnia es a ver quién a ver quién amiodarona verapamilo quinidina si tú combinas digoxina con cualquiera de estos tres puedes generar intoxicación por digoxina Y qué genera la intoxicación por digoxina los primeros síntomas son síntomas gastrointestinales anorexia náuseas vómitos luego trastornos visuales sopsi el paciente ve de color amarillento las cosas puede generar
ideas delirantes confusión psicosis y también la intoxicación por digoxina te genera cambios electrocardiográficos por ejemplo te genera infradesnivel del St la llamada cubeta digitálica y te genera arritmias Cuál es la más específica taquicardia auricular con bloque aurículo ventricular Esa es la arritmia más específica Pero la más frecuente que se produce por intoxicación por digoxina o la más sensible es las extrasístoles ventriculares en grupo de dos bigeminismo que se llama por eso Acuérdate que el impulso bigeminado pulso arterial bigeminado es propio de la intoxicación por digoxina Enton cuando le preguntan Qué arritmia es la más uente
producida por intoxicación por dioxina extrasístoles ventriculares bigeminismo y la más específica taquicardia auricular con bloqueo a ya eso es lo que genera entonces la intoxicación por digina hay que tener mucho cuidado sobre todo en los pacientes que tienen los factores de riesgo ya mencionados ya muy bien y finalmente hay terapia de resincronización No es cierto cuando el paciente con falla cardíaca tiene una fracción de muy baja menos del 3% no ha respondido al tratamiento óptimo le has dado Enalapril diuréticos espironolactona nada no responde al tratamiento médico óptico sigue su fracción de inyección baja y encuentras
en su ecg qs ancho ese paciente es candidato a terapia de resincronización o aquel paciente que tiene No es cierto su fracción de inyección baja no responde a tratamiento médico y sigue muy sintomático clase funcional TR clase funcional cu O sea no ha respondido aeca diurético espironolactona no ha respondido su fracción deción tabaja sigue muy sintomático ese paciente es candidato a colocarle un da desfibrilador automático implantable porque si no va a ser muerte súbita ya ent miren ahí están estas terapias que también mejoran el pronóstico con falla cardíaca ya en falla cardíaca muy bien Por
eso doctores acuérdense del tratamiento correcto del tratamiento típica en las preguntas que nos dicen aquellos fármacos que bajan la mortalidad en pacientes con falla cardíaca porque podemos clasificarlos en dos grupos a los tratamientos aquellos que bajan la mortalidad aumentan la sobrevida pero aquellos pacientes que solo mejoran los síntomas que solamente te mejoran la clase funcional no Entonces por un lado te mejoran el pronóstico porque baja mortalidad aumenta la sobrevida mejoran el pronóstico pero por otro lado solo son sintomáticos solo mejoran la clase funcional Entonces eso te tienes que acordar y la nemotecnia es iberia iberia
sí Recuérdate iberia I de inra mejor el pronóstico baja la mortalidad la B de Beta bloqueadores bajan mortalidad mejoran el pronóstico la e de espironolactona antagonistas de aldosterona ya la r IB dia no la r de terapia de resincronización y el da y y de ycas iberia a de ara dos Ahí está tu nemotecnia entonces iberia inra carad Beta blo espironolactona terapia resincronización o son los tratamientos que mejoran el pronóstico bajan mortalidad aumentan la sobrevida así te lo van a preguntar tengan mucho cuidado ya porque se acuerdan de los fármacos te acuerdas que tenías que
bloquear ensina do aldosterona norepinefrina Ahí están los fármacos yara 2 inra te bloquean a la angiotensina Beta bloca la norepinefrina espironolactona aldosteron Ahí está son los que bajan la mortalidad porque bloquean a los antir remodeladores Y a eso le agregas tu terapia resincronización tu da por ahí que si te lo preguntan no en cambio tu famoso diurético te acida furosemida tu famosa oxina solo son sintomáticos solo son sintomáticos solo te mejoran lo que viene a ser la clase funcional del paciente correcto pero no el pronóstico ent eso tienes que diferenciarlo muy bien y luego tienes
acá lo que es la falla aguda la falla aguda o sea la disfunción aguda del ventrículo izquierdo se traduce en un edema agudo de pulmón Cuando un paciente tiene un edema agudo de pulmón se traduce en una disfunción del ventrículo izquierdo estamos hablando del edema G de pulmón cardiogénico porque también hay edema G de pulmón no cardiogénico que lo ves En el síndrome respiratorio agudo del adulto no en el cdra ese es un caso de dema pulmón no cardiogénico este es el cardiogénico entonces el edema agud de pulmón cardiogénico es la disfunción aguda del ventrículo
izquierdo no Entonces ustedes saben que en el pulmón tienes así tu membrana respiratoria No es cierto tienes tu intersticio tienes tu epitelio tu neumocito tipo uno y los capilares pulmonares no Entonces lo de rojito es tu capilar pulmonar e lo de plomo es tu intersticio y luego tu albiolo con su epitelio que es el neumocito tipo un el tipo dos que produce surfactante etcétera ya entonces cuando hay una disfunción del ventrículo izquierdo doctores la presión capilar pulmonar que es una presión hidrostática es una presión que está dentro de los capilares de los pulmones como dice
su nombre aumenta porque ya te comenté si el ventrículo izquierdo falla todo ese flujo y presión se va a la aurícula izquierda y del la aurícula izquierda pasa los pulmones entonces transmiten los capilares pulmonares entonces la presión capilar pulmonar medida por el catéter de soans gans aumenta Entonces al aumentar ahora va a pasar esto Pues mira cómo están los capilares pulmonares están bien congestionados con bastante presión y como es una presión hidrostática esa se transmite al intersticio miren Cómo está Ese intersticio también engrosado de los alveolos y conforme va aumentando esa presión entonces Se va
allenando se va llenando de líquido de un trasudado en a nivel de la de los alveolos generando el famoso edema agudo pulmonar cardiogénico un edema alveolar no entonces conforme tu presión capilar pulmonar normal es 18 mm de mercurio hasta 18 conforme va aumentando entonces aparece edema intersticial que En la radiografía lo vas a ver como tus líneas a b de kerley y finalmente cuando ya tu presión capilar pulmonar es más de 25 ahí ya es un edema alveolar no como estás viendo ahí que se encharcan los albol de líquido de un líquido trasudado por el
aumento de la presión hidrostática o aumento de la presión capilar pulmonar ya en la patología vas a ver tus macrófagos cargados de hemosiderina ya que son las llamadas células de insuficiencia cardíaca como hay extravasación también estos macrófagos captan hemosiderina Y a eso se llama células de insuficiencia cardíaca por eso en la clínica también vamos a ver hemoptisis en el paciente con edema g pulmón cardiogénico no bueno la clínica es característica es una Disney aguda severa no Disney aguda severa en un paciente que tiene factores de riesgo de cardiopatía paciente hipertenso paciente con infarto ag miocardio
con valvulopatía no que hace disnea severa súbita ascult los pulmones y hay crépitos difusos puede haber toso hemoptisis por lo ya comentado y En la radiografía vamos a ver esto característico no tu famoso infiltrado alveolar cuando ya es un edema H de pulmón tu infiltrado alveolar Porque primero es un edema intersticial luego ya un edema alveolar cuando tu presión capilar ya está más de 25 miren ese dema alveolar es un infiltrado alveolar difuso bilateral que nos está diciendo el famoso pulmón blanco que nos dice que ya pues hay un edema alvolar establecido no Entonces cuando
veas en tu radiografía un pulmón blanco cuando veas un paciente con disnea severa con crépitos difusos Entonces tu diagnóstico es un edema agudo de pulmón y para que tú le pongas el apellido de de edema agudo de pulmón cardiogénico tu presión capilar pulmonar tiene que estar aumentado ahí tu edema G de pulmón le pones el apellido de cardiogénico Porque si tienes igual disnea tu pulmón blanco en la radiografía no tu infiltrado en alas de mariposa que le llaman y tu presión capilar pulmonar está normal es un edema H pulmón pero no cardiogénico y el típico
ejemplo es el síndrome de de distrés respiratorio del adulto el cdra donde tienes igual tu pulmón blanco tu Este pero tu presión capilar pulmonar está normal por eso es edema agudo no cardiogénico y qué está alterado en el edema pulmón no cardiogénico tu pafi te acuerdas del cdra consenso de Berlín pafi menos de 300 No eso es algo que deben recordar le ponemos cardiogénico por esto porque tu presión capilar pulmonal está aumentada ya diferencia y el tratamiento obviamente va a ser diferente un edema de pulmón cardiogénico hay que sentarlo al paciente para mejorar la respiración
darle tratamiento con oxígeno oxigenoterapia sulfato deem morfina baja la precarga Y eso ayuda y luego el fármaco dependiendo de cómo está la presión arterial sistólica si la presión arterial sistólico está normal o sea una presión arterial sistólica menos de 100 eh milmetros de mercurio menos de 110 está normal pues tu presión el edema de pulmón se llama normotensivo y el farmaco elección ahí es furosemida pero si tienes un edema G pulmón con presión elevada presión arterial sistólica más de 110 no por encima entonces a eso se llama edema pulmón Card génico hipertensivo hipertensivo donde ahí
el fármaco elección es nitroglicerina mucho cuidado miren Ah furosemida nitroglicerina son los fármacos que se dan en el tratamiento del edema h pulmón Pero va a depender de si es normotensivo furosemida que baja la precarga y si es hipertensivo nitroglicerina que también baja la precarga Pero por otro mecanismo la furosemida baja la precarga por ser el diurético más potente entonces reduce la bolema baja la precarga la nitroglicerina es un veno dilatador dilata las venas entonces baja la precarga por venoil tación porque la sangre se queda en las venas y se reduce en el corazón y
finalmente si es refractario al manejo médico no tenemos ya la ventilación no la ventilación no invasiva con presión positiva o ya la ventilación mecánica propiamente d da