en doctores vamos a continuar vamos a ver ahora la patología úlcera péptica y en la cual recuerden que hablamos de una úlcera cuando hay una solución de continuidad una lesión que sobrepasa acuérdense sobrepasa la musculares de la mucosa cuando sobrepasa las musculares de la mucosa y hablamos de una úlcera a quien la úlcera más frecuente la úlcera duodenal es la más frecuente la más grave es la úlcera gástrica la más grave y como ven ahí en la etiología si hablamos de la etiología de la úlcera el principal factor tanto de etiología como de recidiva es
el 'helicobacter pylori' no miren a la úlcera ven al 95% y en la gástrica 70% no es definitivamente la bacteria no que es un bacilo gran negativo flagelado es la causa más frecuente en ambos casos entonces si hablamos del úlcera duodenal 95% está asociado a la bacteria un 5% para los aines y menos de 1% otras causas y ahí acuérdense del gas trino ma ojo el gas trino me queda el síndrome de salinger ellison cuál es su característica úlceras duodenales múltiples ese es el dato úlceras duodenales múltiples ahí pensar en el gas trino mano y
hay que medir gas trina úlcera gástrica 70% la bacteria acá aumenta el factor por los aines los aines son mas gastro lesivos 25 por ciento cuales son los aines más gastro lesivos a la cabeza ketorolaco ketorolaco es el que tiene más efecto gastro lesivo segundo piroxicam piroxicam porque producen gastro lesión porque inhiben a la ciclooxigenasa tipo 1 correcto y esa inhibición de las ciclooxigenasa tipo 1 en el estómago en el estómago va a producir disminución de la prostaglandina y al disminuir la prostaglandina se disminuye el efecto gastro protector yang astro protector estos son la entonces
los mas gastro lesivos los mas gastro tóxicos en cambio si te preguntan los menos rastro lesivos para z mol es el menos gastro lesivo la ojo aspirina genera gastro lesiona el que no genere paracetamol y los selectivos de la cox-2 porque el efecto gastro lesivo va por el efecto de la cox 1 entonces si solo bloquean la cox-2 ya no tienen efecto gastro lesivo y ahí está se le cocq skip correcto se le cocq skip los selectivos de la cox-2 esos son los que van a tener menos efecto adverso no muy bien entonces los aines
25 por ciento están asociados a úlceras gástricas principalmente los aines son gastro lesivos y se potencia su efecto si se combina con corticoides si se combina con anticoagulantes si el paciente fuma si el paciente también consume bifosfonatos acuérdense en osteoporosis eso potencia el efecto gastro lesivo de los saints and corticoides anticoagulantes tabaco bifosfonatos da van a potenciar el efecto gastro lesivo de los antiinflamatorios no esteroideos y otro dato importante en la úlcera gástrica es que el 5 por ciento está asociado al cáncer el 5 por ciento de úlceras gástricas son cáncer por eso toda úlcera
gástrica se biopsia doctores la duodenal no se biopsia porque el riesgo de malignidad es bajo la úlcera gástrica si se biopsia y se confirma su cicatrización con una nueva endoscopia cuando un paciente tiene úlcera gástrica el diagnóstico lo haces con una endoscopia pero tienes que hacer una segunda endoscopia para confirmar su cicatrización para confirmar su cicatrización se hace una nueva endoscopia por este riesgo porque el 5% viene a ser cáncer de hasta entonces como el factor etiológico ojo no es sólo el factor etiológico más importante sino también el factor de recidiva más importante es la
bacteria tenemos que conocer bien el 'helicobacter pylori' no 'helicobacter pylori' es un bacilo gran negativo micro aero filo la micro iron filo flagelado que tiene ciertos factores de virulencia cuál es el factor de virulencia más importante una enzima no la urea sa recuerden que laureada protege a la bacteria del ph ácido porque lauría sabbath desdoblar la urea lo convierte en amoniaco y el amoniaco neutraliza el ácido entonces la bacteria forma una especie de nube a su alrededor de amoniaco producto de esta enzima urias este es el principal factor de virulencia pero también tiene otros factores
de virulencia como por ejemplo el encaje tipo a o el gen back tipo a correcto el gen caja que es una toxina muy potente que causa inflamación es una citó toxina el gen que induce inflamación y el gen back que es una enzima bakol y zante va a producir apoptosis ya va a producir apoptosis estamos muy bien entonces esos son otros dos factores también de virulencia pero el más importante el más importante es la enzima la enzima orias ya está también el huésped va a influir en la patogénesis del helicobacter pilori entonces acá vamos a
ver qué cuadros patológicos genera el helicobacter ingresa por transmisión fecal oral por alimentos por agua contaminado y doctores el 50 por ciento de la población está infectada con el iveco bacteria o sea de cada dos tiene uno tenemos el helicobacter de cada 21 tenemos helicobacter lo que pasa es que algunos hacen enfermedad esto es infección el 50% está infectado pero sólo el 15 a 20% va a ser enfermedad es diferente el 50% está infectado pero sólo el 15 a 20% está enfermo y qué es lo que va a generar en primer lugar el helicobacter genera
una inflamación en la mucosa del estómago es decir genera una gastritis una gastritis aguda pero la lección más típica de la gastritis de la helicobacter es una gastritis crónica eso es lo más característico una gastritis crónica atrófica la aguda no tanto esta es la lesión característica gastritis crónica trófica y esa gastritis crónica trófica va a tener dos cursos diferentes porque dependiendo de qué zona del estómago se afecte doctores cuál es la zona que más le gusta el helicobacter el antro acuerdate el antro es la zona que más le gusta a la región del antro del
estómago o sea la zona distal pero también puede afectar el cuerpo del estómago entonces hay dos tipos de gastritis acá una gastritis del antro que es la más frecuente y otra gastritis llamada del cuerpo estamos y otra que afecta todo que es una pan gastritis afecta todo pan gastritis y dependiendo entonces qué zona del estómago va a inflamar el helicobacter es lo que va a producir como complicación entonces si el helicobacter produce su típica su típico cuadro gastritis atrófica del antro doctor es esto se va a asociar con la úlcera más frecuente cuál es la
úlcera más frecuente la úlcera duodenal la úlcera duodenal y porque la gastritis del antro se asocia con úlcera duodenal porque al producir inflamación de la región entré al cual es la zona que está normal el cuerpo y en el cuerpo que célula vía del estómago la parietal boxística y esa célula parietal ox indica que va a producir ácido es decir la gastritis crónica del antro característica del iplyc o bacteria va con hiper secreción de ácido y esa hipersecreción de ácido es la que va a producir la úlcera duodenal las úlceras duodenales se producen por hiper
secreción de ácido por aumento del factor agresivo eso es lo más frecuente pero la gastritis crónica puede afectar el cuerpo y se afecta al cuerpo produce atrofia del cuerpo entonces ya no hay célula parietal por lo tanto como está la secreción de ácido disminuida esta de acá es hipo secretora y con que se va a relacionar se va a relacionar con úlcera gástrica entonces miren la fisiopatología es diferente en la úlcera renal con la úlcera gástrica la úlcera buena se produce por mucho ácido y eso está asociada a la gastritis atrófica del antro que es
la más frecuente del helicobacter pero cuando el helicobacter le da por infectar el cuerpo esto produce por secreción y eso se asocia con el cera gástrica pero entonces porque se produce un cera si no hay ácido es que lo que pasa es que la úlcera gástrica se produce por disminución de los factores protectores no por aumento del factor agresivo cuando a ti te dicen que úlcera se forma por aumento del factor agresivo que es el ácido la úlcera venal pero la úlcera gástrica doctores no se produce por el ácido si no se produce por reducción
de la barrera protectora se curan del moco y bicarbonato que era la red la barrera prep y te leal eso es lo que se daña en la úlcera gástrica pues no es por el ácido sino por disminución de los factores protectores y el 5 por ciento de úlceras gástricas que eran el 5 por ciento de úlceras gástricas era cáncer es decir esta gastritis atrófica del cuerpo tiene una mala evolución porque se asocia úlcera gástrica y la úlcera gástrica se asocia a metaplasia luego está la displasia y finalmente que se produce adenocarcinoma por eso toda úlcera
gástrica se biopsia para descartar la malignidad entonces miren el curso diferente que tiene la infección del helicobacter de acuerdo a la región que va a afectar de acuerdo a la región que va a afectar y se afecta entonces miren con todo lo que se asocia el helicobacter no entonces cuando les pregunten el examen con que se asocia el helicobacter con gastritis que puede ser aguda o crónica pero más típica crónica se asocia con úlcera duodenal o úlcera gástrica y se asocia con cáncer adenocarcinoma correcto y la pan gastritis cuando le da por afectar se todo
con que se asocia con la segunda neoplasia más frecuente del estómago cuál es la segunda neoplasia más frecuente el famoso linfoma de tipo malt tejido linfoide asociado mucosa tejido linfoide se sabe que es un linfoma no-hodgkin de bajo grado ojo es un linfoma no-hodgkin de bajo grado y hasta entonces se asocia con gastritis se asocia con úlcera se asocia con cáncer adenocarcinoma linfoma con todo eso se asocia el helicobacter doctores pero también se asocia con lo que viene a ser patología extra digestiva y cuál es la patología extra digestiva que deben recordar pp en la
infección por helicobacter pilori se asocia con púrpura trombocitopénica idiopática o inmune también se asocia con anemia ferropénica cuando no responde el tratamiento cuando tienen un paciente con anemia ferropénica que no responde el tratamiento se va debemos descartar le estás dando hierro y no responde descarta infección por helicobacter pilori tiene pt y la edad corticoides no responde descarta infección por helicobacter pilori eso es lo que es la recomendación frente a estos dos problemas hematológicos sapetti y anemia ferropénica interesante didáctico de la infección en los factores de virus ya lo tiene el flagelo para su motilidad y
éstas admiran ese es el factor de virulencia más importante antes de esto en amoniaco de tal manera que el helicobacter formó una nube de amoniaco a su alrededor por eso el ph ácido no le hace nada y ese es el principal factor de virulencia están sus dos genes el gen back y el gen caja y el gen back es una toxina que va a inducir apoptosis ya es una enzima bakol y zante y el gen cac que induce inflamación es el principal factor citotóxico el que encaja entonces el helicobacter con todos esos factores de virulencia
que tiene va a infectar ingresa por vía fecal-oral por alimentos por agua contaminada recuerden que el 50 por ciento de la población está infectada pero sólo el 15 a 20% va a ser la enfermedad y la zona que más va a afectar el helicobacter es el antro cuando les pregunten qué son afecta más el helicobacter es el antro entonces tenemos la gastritis atrófica del antro no tenemos el fondo el cuerpo y el antro entonces el antro en la región preferida por el helicobacter iba a ser su gastritis atrófica dan su gastritis atrófica del antro y
cuando afecte el antro entonces como les mencionaba el cuerpo está libre y en el cuerpo está la célula parietal entonces la célula parietal produce ácido sin ningún problema es por eso que la gastritis atrófica del antro va a ser hiper secretora y se va a asociar a úlcera duodenal y eso es lo más frecuente este es el curso más frecuente hace su gastritis atrófica del antro y luego se produce la úlcera no miren ahí este está dibujando la barrera de pitt el prep y tele al que es el moco y el bicarbonato y la barrera
epitelial que viene a ser la mucosa gástrica no y por encima del moco y bicarbonato eso que está de amarillo viene a ser el ph ácido el ph ácido entonces cuando el paciente se infecta por helicobacter pilori con alimentos con agua contaminada no es cierto entonces porque la bacteria resiste el ph ácido porque en el estómago tenemos un ph de 1.5 a 3 porque la bacteria resiste por la urea ssa su principal factor de virulencia laureada hace que el helicobacter forme su nube de amoniaco porque desdobla la uri en amoniaco y co2 y esa nube
de amoniaco va a permitir al helicobacter resistir el ácido y no sólo eso sino que va a empezar a ingresar hacia la mucosa gástrica como lo vamos a ver y cuál es su factor de motilidad los flagelos es una bacteria grave es un bacilo gran negativo flagelado que y ese flagelo le va a permitir su locomoción de tal manera que miren cómo se forma una nube y va atravesando el ácido y el ácido no le hace nada porque tiene una nube de amoniaco ya tiene una nube de amoniaco dada por la brisa y de esa
manera infiltra me y el ácido no le hace nada llega a la barrera de moco y bicarbonato no es cierto y miren como el ácido va infiltrando conforme la bacteria va como una especie de túnel ingresando hasta la mucosa gástrica y de ahí interviene el flagelo en toda esta motilidad su principal factor de motilidad de locomoción y cuando llegue el helicobacter ya la mucosa se va a adherir a la mucosa no tiene un lipopolisacárido ahí interviene lipopolisacárido como factor de adherencia y el y el helicobacter se une se une a lo que viene a ser
la mucosa gástrica no entonces una la mucosa gástrica con ese factor de adherencia y es ahí donde va a inducir la respuesta inflamatoria me libera el gen caja y el liberal gen back esos genes se expresan proteínas bueno entonces se libera estas proteínas esas dos toxinas y el gen caja es el principal la principal toxina inflamatoria acuérdate que es la principal toxina inflamatoria va a inducir la liberación de interleuquina 8 va a inducir una respuesta inflamatoria en la cual van a atravesar o va a traer a monocitos macrófagos neutrófilos generando una inflamación no es cierto
generando una inflamación por eso es el factor pro inflamatorio más importante el factor de virulencia más importante en urías la toxina inflamatoria más importante es el gen caja y la otra toxina que es el gen back genera vacuolas y va a inducir apoptosis en las células miren induce apoptosis de la mucosa gástrica entonces al final que ha hecho el helicobacter ha roto la barrera pre piter legal ha roto la barrera epitelial de tal manera que el ácido que teníamos arriba ha infiltrado hasta la mucosa y entonces va a producir ya no solo una gastritis sino
ya esta solución de continuidad llamada úlcera la úlcera más frecuente es la duodenal pero la más grave es la gástrica muy bien entonces ese es el factor patológico del helicobacter pilori y como hacemos el diagnóstico doctor es el diagnóstico del helicobacter se hace con pruebas directas es decir si un paciente tiene sintomatología y estamos sospechando de helicobacter no hacemos endoscopia más biopsia endoscopia más biopsia la endoscopia más biopsia entonces este endoscopía más biopsia se van a hacer las pruebas directas el test de urías a la histología cultivo antes de urías e histología cultivo más utilizado
el test de urea sé que tiene buena sensibilidad y buena especificidad cultivo cuando hay resistencia a los antibióticos para mandar prueba de sensibilidad histología se utiliza la atención y ensa tinción jinshan para ver el 'helicobacter pylori' estas son las pruebas más sensibles y específicas con eso confirma que el paciente tiene helicobacter una vez que ha confirmado que el paciente tiene helicobacter le vas a dar su tratamiento cuál es el tratamiento la triple terapia ese es el tratamiento de erradicación la triple terapia o canon omeprazol clarito llamo oxy omeprazol claritromicina que se da a 500 miligramos
amoxicilina un gramo no y se da dos veces al día cada 12 horas por 14 días dos semanas de tratamiento entonces aún me parasol clark y troya moxie por dos semanas en caso no haya respuesta la terapia alternativa es la cuádruple terapia o en caso se reporte resistencia claritromicina cada vez hay más resistencia claritromicina porque se emplea para infecciones respiratorias es común ver cómo se receta macrólidos para infecciones respiratorias por eso cada vez se está aumentando la resistencia claritromicina entonces si se reporta resistencia claritromicina ahí entra la cuádruple terapia donde es el esquema vos mismo
todo lo me paso el metronidazol y tetraciclina también por 14 días esas son las dos terapias de erradicación para el 'helicobacter pylori' le diste tu triple terapia otro cuádruple terapia por dos semanas y al paciente lo dejas limpio 30 días periodo del lavado o sea le dejas de dar omeprazol y tampoco cualquier otro fármaco lo dejas limpio 30 días y después de un mes lo citas para confirmar si hemos erradicado a la bacteria y coco como confirmamos si hemos eliminado la bacteria con el test de aliento que es una método indirecto el test de aliento
es la prueba de elección para monitorizar el tratamiento es decir para ver si hemos erradicado o no con la terapia antibiótica es la que tiene más sensibilidad y especificidad de las pruebas indirectas en algunos centros no hay test de aliento entonces se pide antígeno en heces es la prueba alternativa antígeno en ese es la dirección es test de aliento cuando no tenemos disposición del test de aliento antígeno en heces y una pregunta de examen era cuál es la prueba que tiene menor sensibilidad y menor especificidad la respuesta es la serología la serología doctores es la
que tiene menos sensibilidad y menos especificidad correcto es la menos sensible y la menos específica por eso no sirve en la práctica clínica para qué sirve la serología para estudios epidemiológicos para estudios epidemiológicos qué prueba determinado que el 50 por ciento de la población está infectada yo no tengo síntomas pero como sabemos que estoy infectado con helicobacter porque tengo en que cuerpos entonces esa prueba de serología sirve para estudios epidemiológicos es la que ha determinado que la mitad de la población mundial está infectada con la bacteria la década 21 tenemos esta bacteria no moviendo la
serología y la que menos sirve hasta entonces acuérdense con que se asocia el helicobacter a ojos si les preguntan cuál es la causa más frecuente de gastritis aguda cuál es la respuesta y no es helicobacter es haines la causa más frecuente de gastritis aguda saint es y hemos dicho que toro la cop y roxy acá no son los más rastro lesivos cuando te preguntan la causa más frecuente de gastritis crónica ahí sí la gastritis crónica más frecuente es por helicobacter entonces hay dos tipos de gastritis crónica la ilave labbé acuérdate de bacteria es producida por
helicobacter pilori y ésta es la más frecuente ya que se refiere con la gastritis crónica tipo a es la producida por un factor auto inmune un factor autoinmune doctores en la gastritis tipo hace forma anticuerpos contra el factor intrínseco de castel y contra la célula parietal es lo que se conoce con el nombre de eso va a producir mala absorción de b12 y va a dar la anemia perniciosa la anemia perniciosa va con una gastritis atrófica de origen autoinmune pero que sonase afecta más el fondo y el cuerpo el fondo y el cuerpo en cambio
en el helicobacter cuál es la zona que más frecuente infecta el antro acuérdate el antro le gusta al no la bacteria no el antro le gusta la bacteria y una diferencia es con la gástrica la gastritis tipo a como afecte el fondo y el cuerpo va a tener bastante poca de astry na donde se produce la gástrica por la célula g y dónde está la célula g en el antro entonces como en la gastritis autoinmune el antro está normal produce bastante gas trina hay una hiper gastre nm en cambio 'helicobacter pylori' va a afectar el
antro con lo cual destruye la célula g por lo tanto como está la gástrica disminuir es la diferencia gastritis con gas trina baja 'helicobacter pylori' gastritis con gas trina elevada la forma autoinmune dan la forma óptimo en caso de úlcera ahí si tanto la buena al como la gástrica como hemos visto el factor etiológico y de recidiva más frecuente es la bacteria 'helicobacter pylori' muy bien y hasta otros tipos de úlcera existen si les han preguntado estas llamadas úlceras de estrés paciente gran quemado paciente te quedado ahí tenemos la úlcera en los grandes quemados curling
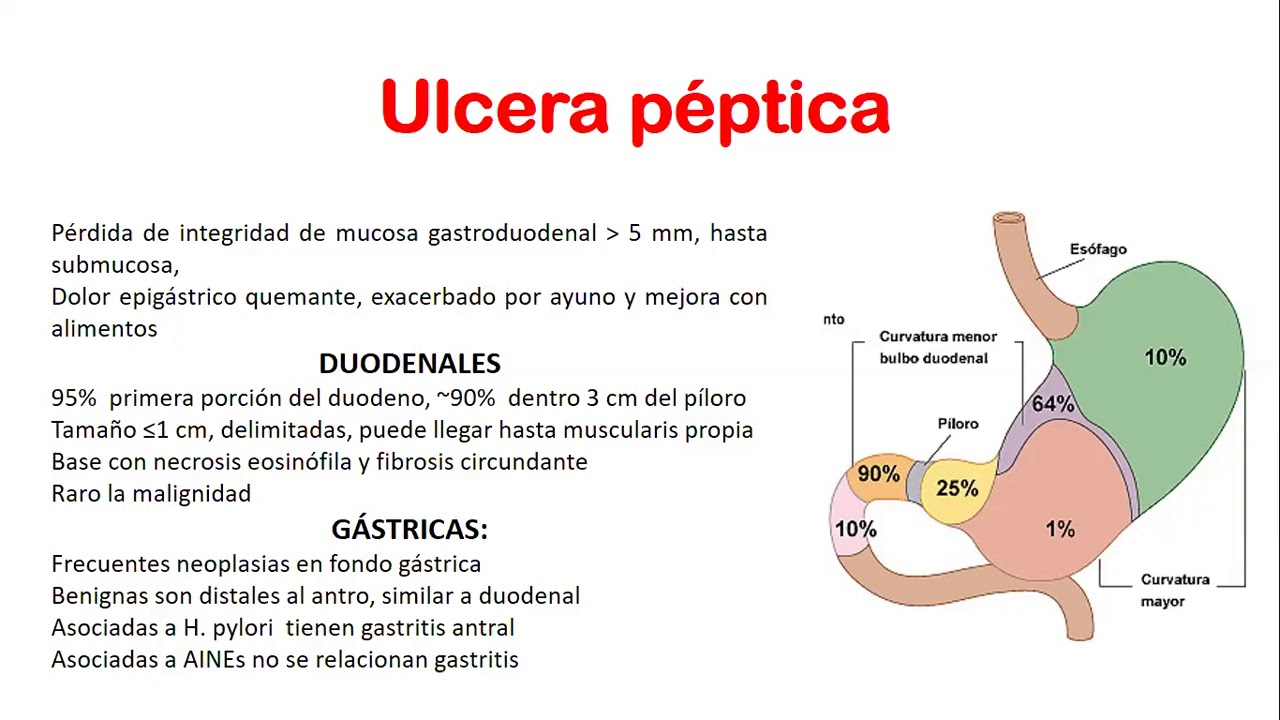
y en los teclados cushing danzan llamadas úlceras de estrés que se producen por hipoperfusión se producen por isquemia se producen por hipoperfusión o isquemia y hasta localización cuando la pregunta de examen de dice donde se localiza más frecuente la úlcera duodenal respuesta bulbo duodenal el 90% de las úlceras duodenales se localizan en la primera porción bulbo en la primera porción cara anterior primera porción cara anterior del bulbo renal hasta las demás son post vulvares 10% post vulvares la que descartaba cuando encontrabas varias úlceras renales y tenía diarrea secretora zollinger él hizo gas trino manda varias
úlceras renales es la característica y en la gástrica cual es la localización más frecuente de la úlcera gástrica curvatura menor curvatura menor en esta zona que se llama inci sura angulares inci sura angulares es la localización más frecuente de úlcera gástrica insee sura angular y sobre la curvatura menor acá te han preguntado de úlcera gástrica la clasificación de johnson correcto hay cinco tipos johnson uno es la más frecuente porque se ubica en la llamada in cisura angular es el más frecuente johnson uno pregunta de examen johnson 2 porque tiene dos úlceras gástricas y duodenal min
tiene dos úlceras gástricas y duodeno sc johnson dos porque tiene dos úlceras johnson 3 antro píloro está ubicado en antro píloro johnson 4 fondo ubicado en fondo y johnson cinco pulseras múltiples y cuando en tú encuentres úlceras gástricas múltiples en quien debes pensar haines gastrónoma úlceras duodenales múltiples gastrónoma úlceras gástricas múltiples haines los saints generan úlceras gástricas múltiples entonces esas úlceras múltiples en el estómago inducido por haines se clasifica como johnson 5 johnson 5 estamos muy bien si te pregunto en la úlcera duodenal hay bastante ácido poco ácido bastante porque era por hipersecreción por aumento
el factor agresivo en cambio en la del estómago poco ácido poco ácido no cierto gas tanto del estómago la úlcera gástrica se asocia a baja producción de ácido excepto johnson 2 y johnson 3 el johnson 2 y el johnson 3 tiene bastante secreción de ácido por eso que encuentras en el johnson 2 como hay bastante ácido asociado a la úlcera gástrica que es lo atípico con quien se asocia con úlcera duodenal que se produce por bastante hacer y la del antro también la del antro se asocia con bastante acción para qué sirve esto esto para
la cirugía cuando el cirujano opera unión son dos o johnson 3 asociado a la cirugía que debe hacer vago tome a para cortar el estímulo del vago en la producción de ácido en cambio donde no vas a hacer a vago tome a al johnson 1 al 4 y al 5 porque porque el 1 el 4 y el 5 van con baja producción de ácido para que le vas a volar al vago no tiene razón porque esas son las úlceras gástricas típicas que van con baja producción de ácido estamos ese es el dato entonces acuérdate que
el 2 y el 3 son hiper secretoras van con alta producción de acero muy bien quién es más frecuente ahí está la úlcera duodenal es más frecuente pero la gástrica es más grave porque el 5% es cáncer gente adulta joven duodenal gente mayor úlcera gástrica grupo sanguíneo o se asocia con úlcera duodenal por eso es la más frecuente porque el grupo sanguíneo más frecuente es el o cuando te dicen úlcera gástrica o cáncer gástrico con qué grupo se asocia a el grupo a se asocia con úlcera gástrica y cáncer gástrico el alcohol el tabaco se
asocia úlcera donald los aines son principalmente gastro lesivos haines corticoides etcétera la clínica típica de las úlceras cuál es el dolor abdominal y el dolor abdominal en gastro lleva un nombre especial como se le llama dispepsia dispepsia es el dolor abdominal en epigastrio clásicamente te van a decir frente ardor es la dispepsia típica de la úlcera duodenal dolor en el pig asstrio dolor en la boca del estómago de tipo frente no que empeora cuando hay una el paciente cuando no toma desayuno empeora cuando calma cuando toman las comidas esa es la historia típica de la
úlcera duodenal dispepsia de tipo lente que empeora con el ayuno y se alivia con las comidas en la gástrica doctores es más indefinida porque porque es atípica miren el dolor ya no te van a describir como un ente te van a decir mal definido y ojo la comida despierta el dolor la comida después despierta el dolor si a ustedes en el examen les preguntan y ya les preguntaron cuál es la dispepsia más frecuente cual es la dispepsia más frecuente 70 por ciento funcional como la diarrea tanto en la diarrea como la dispepsia y recuerden que
es dispepsia dispepsia es el dolor abdominal en la parte superior epigastrio también viene a ser este síntoma saciedad precoz paciente se llena rápido ya no come todo el plato no se queda la mitad la cuarta parte o después de comer se siente mal plenitud postprandial es la dispepsia dolor abdominal en el epigastrio saciedad precoz o plenitud postprandial el 70% doctores es funcional o sea es un cuadro no orgánico el 30% es un cuadro orgánico y acá está metido no es cierto la causa benigna más frecuente úlcera péptica cuando te pregunten la dispepsia orgánica más frecuente
úlcera péptica de origen benigno porque si te preguntan maligno cáncer gástrico adenocarcinoma gástrico de origen malin esas son las causas hay más causas pero esas son las más frecuentes de origen benigno úlcera de origen maligno cáncer correcto pero miren cuál es lo más frecuente funcional entonces rápidamente salta a la vista cuando es funcional y cuando es orgánico el funcional se da en las primeras horas de la mañana el orgánico no respete el sueño levanta el dolor al paciente por las noches ese es un dato discriminatorio práctico para diferenciar si es funcional o si es orgánico
nancy es funcional o es orgánico o si el paciente tiene anemia tiene baja de peso tiene vómitos intensos ahí no vas a pensar en un problema funcional ahí vas a pensar en un problema orgánico no si lo levanta por la noche tiene anemia baja de peso sangrado entonces ya es orgánico ya entonces ojo con ese dato lo más frecuente es funcional que vamos a ver el día de mañana la dispepsia funcional que ha sido pregunta de este año dispepsia funcional pero estas son dispepsias orgánicas y cuál es el dato de discriminatorio acuérdate lo levanta al
paciente por la noche lo levanta el paciente por la noche eso ya no se orienta a un cuadro orgánico y la dispersión orgánica más frecuente úlcera péptica una úlcera péptica complicaciones de la úlcera que vamos a tener esta seta las complicaciones típicas de la úlcera la más frecuente típica de adulto mayor y principal causa de muerte y cirugía cuando es grave el hemorragia la hemorragia la principal complicación es la más frecuente y la que da más mortalidad la hemorragia digestiva alta no por eso va con melena hematemesis hay que dar terapia anti secretora ya vamos
a ver cómo me pra sol en algunos casos terapia endoscópica y cuando es masiva y refractaria le haces endoscopia y no responde con tratamiento endoscópico hay que operar cuando es masiva y refractaria el tratamiento endoscópico con la hemorragia la principal complicación melena mate meses esta es la complicación que indica cirugía inmediata la perforación es la segunda complicación más frecuente y quienes se perforan más las úlceras de cara anterior correcto las úlceras de cara anterior se perforan y como estamos hablando de una perforación de visera hueca entonces aparece un abdomen agudo el paciente está tranquilo pero
tiene antecedentes de úlcera y viene a la emergencia con un dolor súbito severo no cierto con signos peritoneales y este es el dato clínico que nos llama la atención nos dice un paciente con antecedentes úlcera que viene con un abdomen agudo súbito severo y desaparece la matriz hepática signo de yober desaparición de la matriz de cepa ticket porque desaparece la materia hepática porque se está interponiendo aire ya que hablamos de perforación de vísceras hueca entonces interpone el aire y no vamos a sentir a la pala a la percusión la matriz hepática entonces la ausencia de
materia hepática se llama signo de yober diagnóstico perforación perforación pregunta repetida de examen qué cuál es el estudio diagnóstico para confirmar la perforación radiografía toracoabdominal simple nuevo no utilizamos contraste nada es una radiografía toracoabdominal simple en bipedestación para ver qué cosa el neo peritoneo y acá tú ves el neumático neo miren acá se ha hecho una radiografía a nivel del tórax vamos debajo del diafragma miren esta columna de aire no cierto cómo se llama eso en radiología se llama signo de popper el signo clínico es yo ver el signo radiológico se llama signo de popper
miren esa columna debajo del diafragma o puede ser bilateral signo de radiológico en alas de mariposa alas de mariposa le llaman así o alas de gaviota etcétera entonces signo de popper o bilateral nos confirme el pneumovir y torneo y si confirmas neumo peritoneo se opera se hace un parche de peep lo que se conoce como el nombre del parche de granja parche de pilón está hay que operar la perforación se opera una variante de la perforación es la penetración en la cual la úlcera no se perfora hacia la cavidad peritoneal sino se perfora hacia una
víscera entonces ahí hablamos de la penetración cuando ingresa una visera no entonces cuáles son las úlceras que se penetran las de cara posterior las de cara anterior se perfora generando neumo peritoneo y hay que operar las de cara posterior se penetran la úlcera ven a la 15 penetra al páncreas porque recuerden el duodeno no es cierto le da el arco al páncreas no la cabeza de páncreas está relacionada con el duodeno los úlcera renal de cara posterior se penetra el páncreas y el estómago gástrica se penetra al hígado y al colon la penetración que va
a generar cuando una úlcera duodenal se penetra el páncreas va a generar una pancreatitis entonces ojo con ese dato si les dan un caso clínico del paciente con úlcera duodenal y hace pancreatitis se ha penetrado la ulsa pues el paciente va a tener dolor que no alivia con antiácidos porque es una pancreatitis se va a la espalda no porque el páncreas se retroperitoneal se va el espalda en faja en dorso mañana vamos a ver pancreatitis el típico dolor que se va a la espalda y eleva me las apu con eso confirmamos la pana manejo médico
manejo médico la perforación se opera la penetración manejo médico la obstrucción es la complicación más rara debido a la fibrosis se este nos ha generando distensión vómitos al calor sin metabólica confirmamos con radiografía y ustedes ya saben en cirugía el tratamiento cuál es el tratamiento inicial de una obstrucción hidratación del paciente hidratación del paciente sonda nasogástrica subo me parasol y el 70% responde a dilatación endoscópica la mayoría responde a dilatación endoscópica 30% 70% sólo un 30% va a requerir el tratamiento definitivo cuál es el tratamiento definitivo cirugía pero sólo el 30 por ciento porque la
mayoría responde a la dilatación endoscópicas estamos muy bien