Hola compañeros cómo están Cómo se encuentran el día de hoy como pueden ver en pantalla vamos a revisar la sección de bls Y acs esta es una sección que puede entrar tanto en el rubro de cardiología como de urgencias okay Y este video además de estudiar para el enarm les puede servir si ustedes van a presentar la certificación de la Aja Así que vamos a comenzar en este caso vamos a iniciar con lo que son la cadena de supervivencia Okay aquí tenemos dos la C cadena de supervivencia intrahospitalaria y la cadena de supervivencia extrahospitalaria compañeros
Okay ambas llegan a seguir Digamos como que los mismos pasos pero en diferente orden por qué Porque la intrahospitalaria nos va a decir que siempre tenemos que estar al tanto de los pacientes y tratar de reconocer y prevenir tempranamente aquellos pacientes que pueden caer en paro esto teniendo en cuenta la 5h y las 5 ts que las vemos más adelante después si nosotros presenciamos un paro cardiorespiratorio tenemos que activar el sistema de emergencias y esto es con un fin que alguien llegue a auxiliarnos por qué Porque si un paciente cae en paro necesitamos al menos
de cinco personas para poder ser un equipo de reanimación completo y si nosotros estamos solos pues al final no vamos a poder ayudar al paciente y va a terminar falleciendo por lo tanto activar el sistema para que vengan en nuestra ayuda en segundo lugar iniciar compresiones de alta calidad en lo que llega todo el equipo y ya que llega todo el equipo vamos a hacer eh la conexión del monitor y dar una descarga si es que se necesita y si no continuamos con las compresiones de alta calidad y todo lo demás que marca la guía
ya por último si el paciente sale de paro los cuidados postparo cardíaco mandarlo a la Us y todo eso y ya que el paciente pues se recupere eh valga la redundancia la fase de recuperación donde tiene que verlo todavía cardiología tiene que ver eh consulta externa para ver qué daño eh quedó en el corazón y todo eso Okay este último eslabón es justamente lo último que se añadió en esta última actualización de El acs ahora el extrahospitalario como pueden ver sigue más o menos la misma ruta con pequeñas diferencias la primera es que si nosotros
detectamos un paro en la calle tenemos que activar el sistema de emergencias más Marcar al 911e para que pues lleguen los paramédicos y nos auxilien posteriormente iniciar compresiones de alta calidad posteriormente eh cuando lleguen los paramédicos pues ya se encontrarán con el DEA y todo eso pues se conectará eh Ya que el paciente está recibiendo atención de los paramédicos se puede trasladar después del traslado los cuidados eh como tal de paro cardíaco Y por último la recuperación Entonces como pueden ver son pequeñas diferencias pero básicamente sigue el mismo orden compañeros Así que eso se los
pueden llegar a preguntar ahora dentro de la nueva actualización se agregó un nuevo miembro a todo el equipo que ya conocíamos Si alguna vez han tomado el curso de la Aja o han visto escenarios de de me code o algo por el estilo se darán cuenta que existe el que comprime el que está en el monitor el que lleva el tiempo el líder el que está en la vía aérea etcétera etcétera okay Y después de todo esto se agregó alguien que se llama supervisor del rcp que en este caso es el gey que se encarga
de ver que le estén dando compresiones de la más alta calidad a estos pacientes también se encarga de ver que el que se encarga de la vía aérea eh lo haga correctamente es decir que selle bien que de las ventilaciones a un tiempo adecuado todo eso y También checa que el que va a dar las descargas o la desfibrilación lo haga eh correctamente es decir que si va a cardiovertir lo tenga en modo sincrónico que si va a descargar lo tenga a los jes que se marcaron para hacer la descarga entonces este güey prácticamente es
el chismoso que anda viendo qué pedo en todos lados y si alguien se equivoca se lo tiene que hacer saber por lo tanto eh es el nuevo miembro del equipo Por así decirlo Okay ahora ya que nosotros sabemos estas digamos generalidades y cambios de lo que es el bls y acs vamos a empezar con el algoritmo del bls donde prácticamente lo primero que tenemos que hacer Siempre antes de iniciar compresiones compañeros es verificar que la escena se asegura por nuestra seguridad ya que si nos pasa algo no podremos ayudar al paciente Así que primero ustedes
y luego eh el paciente Okay posteriormente tenemos que verificar si responde y gritar pidiendo ayuda lo que ya checamos Si no vamos a estar comprimiendo dos o horas este y no va a llegar nadie exiliar noos entonces pues el paciente no no lo va a pasar muy bien okay se activa el sistema de emergencias y ya que llegue al DEA y todo eso pues ya se intercalan los los pasos ahora esto es muy importante compañeros cuando nosotros verificamos si responde o no el paciente hay dos opciones la primera verificar si no respira y si no
tiene pulso o por el contrario si el paciente sí respira y también tiene pulso pero está inconsciente o bien tiene pulso pero no respira son varias situaciones las que nos pueden ocurrir en esto es importante que esta maniobra de ver si respira Y si tiene pulso lo hagamos en 10 segundos o menos y esto lo vamos a hacer observando el tórax del paciente para ver que se eleve y también palpando el pulso carotídeo al mismo tiempo ahora qué vamos a hacer si el paciente respira y tiene pulso simplemente vamos a monitorear hasta que llegue el
sistema de emergencias se desmayó por alguna razón entonces pues nada más vamos a verlo y esto se tiene que reevaluar cada 2 minutos Okay ahora qué va a pasar si el paciente no respira Pero sí tiene pulso lo único que tenemos que hacer es dar ventilaciones de rescate y estas ventilaciones es una ventilación cada 6 segundos o bien 10 ventilaciones por cada minuto y el pulso lo tenemos que reevaluar cada 2 minutos compañeros Okay si existe la posibilidad de que el paciente se haya eh dado un pasón con algún opioide podemos utilizar naloxona como antídoto
si es que lo tenemos a la mano y si no pues simplemente dar las ventilaciones de rescate hasta que llegue el equipo de emergencias ahora la siguiente parte es la importante Qué pasa si el paciente no respira o solo jadea y no tiene pulso Pues aquí ya tenemos que iniciar las maniobras de compresión en este caso el rcp de la más alta calidad que como tal son ciclos de 30 compresiones por dos ventilaciones y utilizar el DEA cuando sea posible cuando llegue el DEA el de hagan de cuenta que es el patrón okay ese güey
llega se conecta y lo lo que diga el DEA es lo que se va a hacer entonces el DEA les va a decir analizando ritmo y ya ustedes siguen comprimiendo lo que analiza ritmo y luego les va a decir no toque al paciente y ya lo suelta no te va a decir si es un ritmo desfibrilable o no desfibrilable y depende la instrucción que te dé es lo que tienes que hacer por lo tanto eh cuando llega al día check el ritmo y te dice si es un ritmo desfibrilable si no es un ritmo desfibrilable
te va a decir que reanude las compresiones inmediatamente y tienes que darlas por 2 minutos y el DEA solito va a analizar a los 2 minutos nuevamente el ritmo para ver si es desfibrilable o no Si es desfibrilable el DEA te va a decir que administres una descarga Entonces tú vas a dar compresiones en lo que se cargan los joues en el DEA y ya que se cargan te va a decir ya estoy cargado da descarga Entonces todos dejan de tocar al paciente aprietas el el botón de descarga da la descarga y continúas el rcp
por otros 2 minutos hasta que vuelva a re analizar el trazo electrocardiográfico okay Así que es importante que que chequen esto compañeros como tal esto puede ser un círculo vicioso en el que primero es No desfibrilable y luego es desfibrilable o por el contrario primero es desfibrilable y luego es no desfibrilable así que según las instrucciones que de El de a es lo que tenemos que hacer ahora qué pasa en el algoritmo de bls cuando hay pacientes covid la verdad es que esto ya pasó de moda Por decirlo de alguna manera lo único importante o
lo el único cambio que hay así relevante es que se tiene que limitar el personal tienes que utilizar el equipo de protección personal y Pues básicamente es eso compañeros Okay las ventilaciones de rescate tienen que utilizarse con un filtro especial que es un filtro que se llama Epa aquí se los pongo nada más para que lo recuerden lo vamos a ver más adelante pero Pues básicamente es lo importante tenemos que cerrar bien herméticamente para que no haya salpicadura de gotitas ni nada entonces es lo que se tendrá que hacer frente a covid o contra cualquier
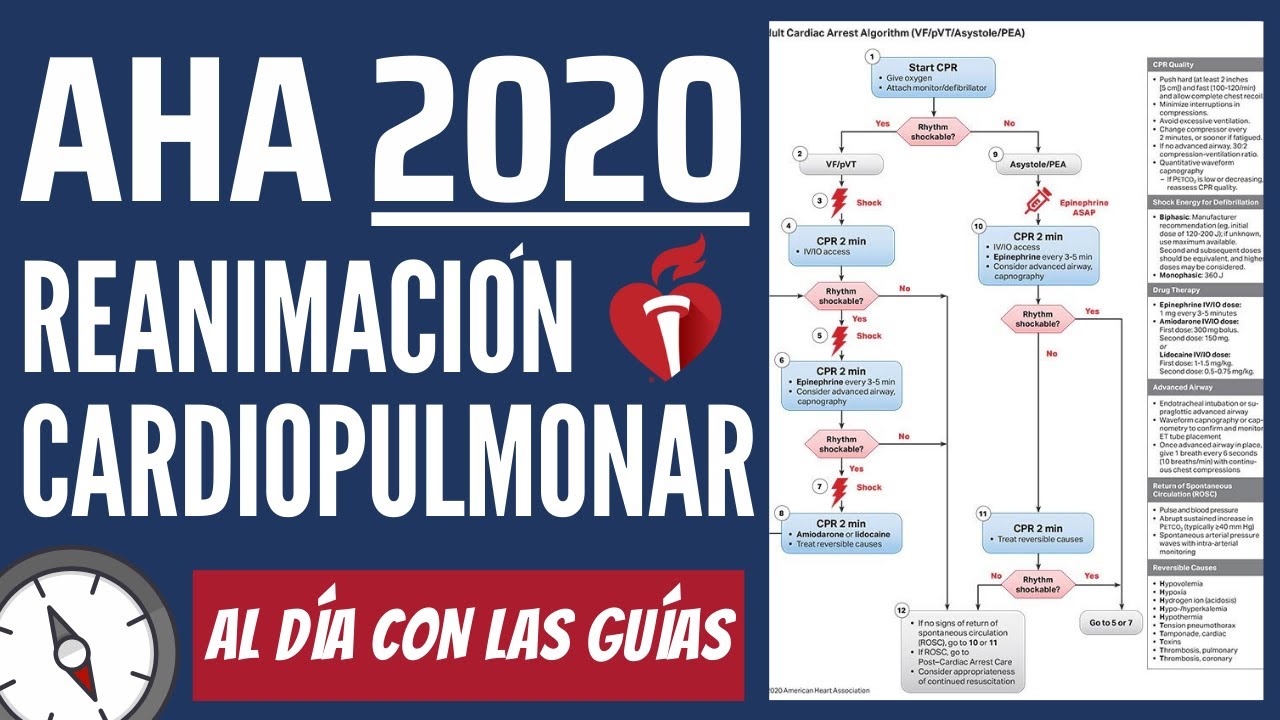
patógeno respiratorio que se pueda contagiar ya no necesariamente solo el covid y Pues básicamente es eso ahora qué pasa en el acs Aquí sí compañeros vamos a tener cambios eh relevantes y tenemos que tener mucha atención esto regularmente se los van a poner en un escenario hospitalario entonces llega un paciente ya sabemos que está en paro cardiorrespiratorio ya activamos el sistema de emergencias Entonces tenemos que iniciar el rcp de la más alta calidad eh administrar oxígeno suplementario y conectar al monitor cardíaco esto de conectar al monitor cardíaco es vital compañeros Por qué Porque el paro
se clasifica en dos en ritmos desfibrilables y en ritmos no desfibrilables Entonces eso solamente lo vamos a saber conectando El Monitor cardíaco así que vamos a revisar si nos toca un ritmo no desfibrilable e que es una asistolia o una actividad eléctrica sin pulso aquí los podemos ver la cistola literalmente es una línea isoeléctrica y la actividad eléctrica sin pulso es prácticamente cualquier trazo electrocardiográfico que no sea una taquicardia ventricular Por qué Porque la taquicardia ventricular sin pulso que creen es desfibrilable entonces todo aquello que le salga que no sea una taquicardia ventricular es decir
les puede salir una fa les puede salir un ritmo sinusal les puede salir un bloqueo de Rama izquierda les puede salir eh No sé un bloqueo auriculoventricular de segundo grado les puede salir un fluter auricular les puede salir lo que sea lo que sea que le salga que no tenga pulso es actividad eléctrica sin pulso compañeros okay Y qué va a pasar si nosotros detectamos esto damos rcp y administramos de manera temprana adrenalina 1 mg cada 3 a 5 minutos y seguimos con el rcp compañeros Okay entonces esto es muy sencillo porque hasta cierto punto
El ritmo no es fibril lo único que tenemos que hacer es dar compresiones y administrar adrenalina y se acabó esto hasta que el paciente salga de paro hasta que se vuelva un ritmo desfibrilable o hasta que el paciente pues vaya al sexto piso Okay por lo tanto es algo que nosotros tenemos que hacer continuamente en este caso compañeros cuando nosotros tenemos un ritmo desfibrilable va a cambiar la cosa por qué Porque aquí como podemos ver tenemos dos ritmos desfibrilables que puede ser la fibrilación ventricular o la taquicardia ventricular sin pulso la fibrilación ventricular ya lo
vimos en la cl hace de Electro pero es como si un niño agarrara una Crayola Y rayara pues lo que se le pinches antoja y la tachicardia ventricular sin pulso son las que parecen montañas Okay montañas iguales Entonces qué va a pasar nosotros detectamos este Perdón un ritmo desfibrilable damos la primera descarga aquí podemos tener un monitor bifásico o un monitor monofásico dependiendo del que tengamos son los Jules que damos pero la recomendación es la máxima disponible entonces damos el tope Okay ahora y inmediatamente después de dar la descarga damos rcp por dos minutos más
y aquí ya le vamos diciendo al equipo pónganle un acceso intravenoso o un acceso intraóseo por lo tanto después de los 2 minutos volvemos a checar si el ritmo es desfibrilable si sí es desfibrilable aquí qué creen ya va la segunda descarga Y a partir de la segunda descarga pregunta de examen se inicia la adrenalina compañeros 1 mg cada 3 a 5 minutos y en este momento consideramos más no intu vamos okay consideramos el manejo avanzado de la vía aérea pero no lo tenemos que hacer de huevo solamente se considera ahora damos segunda descarga continuamos
por 2 minutos con el rcp y le administramos adrenalina después de esos dos minutos volvemos a ver si ese ritmo es desfibrilable si sí es desfibrilable ya tenemos la tercera descarga Y pregunta de examen qué fármaco se da a partir de la tercera descarga amiodarona o lidocaína compañeros Okay y continuamos con el rcp por 2 minutos Ahora aquí recuerden si nosotros estamos frente a un caso de un paciente que no está intubado las compresiones son 30 compresiones por dos ventilaciones okay pero si tenemos el caso de un paciente que sí está intubado Solamente vamos a
dar las compresiones continuas Okay con las ventilaciones como se vieron en el bls cada 6 segundos aproximadamente así que recuerden muy bien estos datos que son importantísimos por otro lado en el área covid los cambios digamos que tenemos que hacer en la en la reanimación Perdón es que pues tenemos que priorizar la intubación okay Aquí sí se prioriza para tratar de evitar los contagios y si se tiene disponible el sistema Lucas el sistema Lucas es un sistema de compresión automático pues lo hacemos y evidentemente el equipo de protección personal pero básicamente después de todo eso
es lo mismo Okay desfibrilable no desfibrilable al no desfibrilable solamente adrenalina al desfibrilable compresiones y descarga y medicamentos okay Así que recuerden muy bien esto ahora eh como tal Este es el resumen compañeros el resumen de manera circular de lo que tenemos que hacer en caso de que tengamos un paciente con paro cardiorrespiratorio por lo tanto aquí Lo importante que tenemos que recordar son varias cosas rcp de alta calidad Cómo defines el rcp de la más alta calidad pues tienen que ser compresiones de 30 por 2 por 5 Es decir 30 compresiones por dos ventilaciones
y eso repe irlo cinco veces y posteriormente cambiar al que hace las compresiones o si se cansa lo cambiamos antes tienen que hacer compresiones fuertes de al menos 5 cm tienen que ser compresiones rápidas al menos de 100 a 120 compresiones por minuto evitar la ventilación excesiva cambiar al compresor cada 2 minutos como les mencionaba o antes si se fatiga realizar una capnografía y en este caso si la Pet CO2 que es el valor de CO2 al final de la expiración es menor a 10 mm de mercurio se tiene tienen que mejorar las compresiones porque
significa que son compresiones piteras Entonces ese pso2 tiene que estar por arriba de 10 por lo menos y también podemos monitorizar la presión intraarterial esto lo hacemos directamente con un catéter arterial con una este línea arterial entonces las eh la presión diastólica si es menor a 20 también significa que son compresiones piteras por lo tanto lo tenemos que mejorar así que todo esto es lo que nos habla de un rcp de la más alta calidad ahora en la cuestión de las descargas compañeros vamos a ver que si es monofásico damos 360 jles que es el
máximo disponible y si es bifásico igual según las recomendaciones pero si no se sabe cuál es la recomendación es la máxima conocida que los bifásicos regularmente van de 200 a 220 depende el modelo pero más o menos es lo máximo que se puede dar Okay fármacos importantísimo adrenalina recordemos que en paro no desfibrilable se da luego luego Okay luego luego la adrenalina 1 mg cada 3 a 5 minutos pero en ritmo desfibrilable la adrenalina se da posterior a la segunda descarga la misma dosis y la miod Aron en caso de la tercer descarga se da
primero un velo de 300 y luego un velo de 150 mg como alternativas tenemos la lidocaína Okay vía aérea recordemos que la intubación es algo opcional no es algo que se tenga que hacer a huevo esto se hace al final al final cuando el paciente sale de paro pero durante las compresiones no es como forzoso hacerlo la capnografía es el mejor método para poder firmar y monitorear la colocación del tubo en toquel y recordar una ventilación cada 6 segundos y compresiones continuas en caso de que tengamos viara avanzada retorno de la circulación espontánea Cómo sabemos
que el paciente Ya salió de paro cardiorrespiratorio Pues si a los 2 minutos que volvemos a checar el ritmo y todo eso vemos que el paciente tiene pulso y presión arterial ya es un retorno aumento abrupto y sostenido del Pep CO2 que regularmente es más de 40 mm de mercurio igual retorno de la circulación y ondas de presión intraarterial espontáneas igual retorno de la circulación compañeros okay Y por último siempre tenemos que estar checando las causas reversibles porque el paciente cayó en paro seguramente por alguna de estas 5 H hipovolemia hipoxia hidrogeniones que es lo
mismo que acidosis Okay hipo o hiperpotasemia Y por último hipotermia son las cinco H por último las cinco tes tensión de neumotórax atención tep de tromboembolia pulmonar trombo de infarto agudo cardio té de toxinas y té de tamponade cardíaco entonces Estas son las causas más frecuentes de que un paciente caiga en paro Así que siempre las tenemos que estar pensando Y si podemos descartarlas También es importante que lo hagamos para que el paciente tenga retorno de la circulación espontánea Así que recuerden muy bien Esto compañeros ahora lo que les comentaba del filtro Epa básicamente es
un filtro de alta eficiencia que va a evitar que se pasen como tal partículas nocivas para el paciente y para nosotros entonces evita ese intercambio de partículas nocivas y lo tenemos como tal en los este hoteles en las ventilaciones en el hospital y en estos famosos cubrebocas n95 que se utilizaron en la pandemia como tal se conecta directamente entre el ambú y entre el tubo endotraqueal Entonces es algo que nos ayuda a tener seguridad para este para nosotros y para el paciente Okay en este caso recordemos que aquí una pregunta obligada es cuánd se intuvo
un paciente durante la reanimación avanzada y La respuesta es cuando sale de paro recorden recordemos que la vía área avanzada compañeros No es obligatoria la vía área avanzada es opcional hasta que el paciente sale de paro solamente si son muy uyuyuy y muy chingones y lo que sea y lo pueden hacer en menos de 10 segundos se hace en ese tiempo cuando estamos haciendo la comprobación entre si el paciente tiene pulso y el ritmo cardíaco pero si no son fregones y no son anestesiólogos así que inen en 5 segundos no se hace se hace hasta
que sale de paro y recordemos peo 2 menor a 10 significa que el paciente tiene compresiones piteras peo 2 mayor a 20 significa que está bien no y aquí por ejemplo vemos un ejemplo valga la redundancia de este Cómo son las líneas de capnografía Okay aquí nos marca el valor de peo 2 que en este caso aquí tenemos 20 que básicamente es lo que tenemos que esperar y recuerden si tenemos un aumento brusco de esta curva de capnografía significa que el paciente tiene retorno de la circulación espontánea ahora otra pregunta obligada cómo sabes que inbase
vía aérea y no el esófago lo más importante justamente es la capnografía Por qué Porque el esófago no va a producir CO2 lo que produce CO2 es el pulmón Así que si nosotros intu vamos esófago esta línea de capnografía va a estar totalmente aplanada otras maneras que nosotros podemos eh tener para saber si intb vamos adecuadamente es visualizar que pase el tubo endotraqueal directamente por las este cuerdas la otra es visualizar que el tórax se eleve de manera simétrica auscultar al paciente que literalmente entre aire a los campos pulmon Lares aquí tenemos un balón de
comprobación esofágica que igual nos puede servir Y por último una radiografía de tórax esto es más que nada para ver que esté intubado bien y no tengamos una intubación selectiva la intubación selectiva recordemos que si intu solamente bronquio derecho o bronquio izquierdo entonces la radiografía es para ver que el tubo se encuentre en la tráquea y no en algún bronquio principal compañeros Okay ahora tenemos otras herramientas que es el detector colorimétrico de CO2 que básicamente es un capnógrafo es que si nosotros tenemos el el camnet y se pinta morado significa que tenemos un peo 2
menor a 3 mm de mercurio significa que son compresiones piteras y que tenemos que mejorar las compresiones si tenemos un este color amarillo significa que todo está bien estamos dando compresiones chidas y Tenemos que continuar así Estos son desechables Así que nada más para que los conozcan Okay ahora vamos a pasar a los escenarios especiales Por así decirlo de para cardiorrespiratorio en este caso la intoxicación por naloxona cuando nosotros sospechamos que un paciente consume opiáceos en este caso igual tenemos que hacer lo mismo activar el sistema de emergencias y ver si el paciente responde aquí
pueden ser dos cosas la persona ventila con normalidad no que sí entonces solamente tenemos que reevaluar lo no como Se comentaba al principio ver que el paciente tenga pulso que el paciente respire y vigilarlo en lo que llega en los paramédicos Y si tenemos a la mano una locona pues se dan axona en este caso si la persona no ventila con normalidad tenemos que ver si está en paro cardiorrespiratorio o solamente en paro respiratorio si solamente está en paro respiratorio tenemos que dar las ventilaciones de rescate Y si está en paro cardiorrespiratorio pues tenemos que
hacer compresiones como ya vimos en el bls Okay ahora recordemos si se intoxica con opioides la persona trátalo con naloxona es la nemotecnia para recordar Cuál es el antídoto Y en este caso la n doona se prefiere intranasal compañeros Okay Por qué Porque es más sencillo dar intranasal que intramuscular o intravenoso y es algo que todos podemos hacer entonces es un punto importante que nos dan las guías de acs Ahora qué pasa si nosotros tenemos a una paciente embarazada que cae en paro cardiorrespiratorio compañeros en este caso lo que nos marca eh la guía es
que tenemos que inclinar a la paciente aquí tenemos dos ejemplos el primero es que lo ponemos en una tabla rígida como podemos ver aquí y esta tabla rígida tenemos que poner por debajo una especie de de sostén Por así decirlo para qué Para que inclinamos 30 gr a la paciente compañeros Okay estos 30 gr son importantes para qué Para evitar que esta paciente con el útero y el producto comprima la vena y la cava Entonces evitamos el síndrome de compresión cava horta en este caso al momento en que la desplazamos y le inclinamos damos el
rcp como nos marcan las guías Exactamente igual y otra manera es mover con las manos el útero entonces aquí tenemos dos técnicas la técnica este con una sola mano y la técnica con dos manos que como podemos ver una empuja y la otra jala Así que cualquiera de las dos este métodos es bueno podemos utilizar las dos sin mayor problema Entonces este recuerden esto Ahora aquí hay que recordar que nosotros podemos bueno nosotros no el ginecólogo este realizar una cesárea perimortem que en este caso se utiliza si no hay retorno de la circulación espontánea en
5 minutos por lo tanto paciente embarazada cae en paro iniciamos las compresiones de la más alta calidad si a los 5 minutos vemos que la paciente no retorna qué hacemos cesárea perimortem y después continuamos con las compresiones Okay recordemos eso importante ahora vamos a pasar con los otros dos algoritmos de bradicardia y de takikardia que son de suma importancia compañeros Por qué son de suma importancia porque también hay casos de esto en el naram y regularmente los casos de acs primero les ponen una bradicardia o una taquicardia que no mejora con el tratamiento y que
luego ca en paro y pues ya tenemos que hacer el el algoritmo de paro Así que es importante que los manejemos 100% aquí tenemos como tal la este lo que nos dice la Aja pero pues aquí lo tenemos de manera resumida y con algunas puntualizaciones Okay la primera si nosotros tenemos una frecuencia cardíaca menor a 50 latidos por minuto podemos considerar que el paciente tiene una bradiarritmia y aquí hay y de dos el paciente está asintomático o el paciente tiene datos de bajo gasto o síntomas si está asintomático no le hacemos nada le damos su
jugo y que siga con su vida okay chínguese su jugo señor este vaya con cuidado Nos vemos el día que viene pero qué pasa si el paciente tiene síntomas Cuáles son estos síntomas que nos van a interesar hipotensión datos de bajo gasto que ya lo revisamos al inicio de la clase alteración mental aguda dolor retroesternal dos o disnea si tiene todo esto compañeros o alguno de estos este signos o síntomas que creen es una bradicardia hemodinámicamente inestable Entonces qué tenemos que hacer como primera alternativa dar atropina compañeros Okay la tropina la dosis es de 1
mg y la podemos repetir cada 3 a 5 minutos y la dosis máxima es de 3 mg entonces podemos dar máximo tres dosis en este caso la tropina como consideraciones especiales es que no se tiene que utilizar en el transplante cardíaco Entonces si un paciente está postoperado inmediatamente del corazón que le trasplantaron el corazón no utilizar atropina si tiene bradicardia se prefiere marcapasos o dopamina de una Okay marcapasos o dopamina en pacientes post trasplantados Ahora cuando nosotros este utilizamos la tropina la acción Por así decirlo o el efecto se ve prácticamente de inmediato en los
primeros 30 segundos si esto no pasa ya ya tenemos que empezar a utilizar una segunda alternativa pero a los 3 y 5 minutos todavía podemos seguir utilizando la tropina Okay esto nada más es para que lo recuerden no nos tenemos que esperar a fuerzas los 3 minutos este hasta dar la siguiente dosis de atropina en ese tiempo podemos utilizar otros medicamentos como la dopamina la dopamina recordemos que se utiliza a una dosis de 5 a 20 microg kg minuto y la epinefrina que es la tercera alternativa de 2 a 10 microg kg minuto compañeros Okay
esto cuando no funciona la tropina si funciona la tropina pues Ya dejamos así al paciente y no pasa nada okay Y como última alternativa tenemos el marcapasos recordemos que el marcapasos es de primera elección Cuando tenemos un bloqueo auriculoventricular completo o de tercer grado Okay entonces recordemos muy bien esas cosas importantes cuando dar tropina que es prácticamente en todos menos en postr transplantados en el transplante se prefiere inicialmente marcapasos o mina Y si tenemos un bloque aurículo ventricular de tercer grado o completo vamos a dar de inicio marcapasos okay Y recordemos que siempre tenemos que
estar buscando las causas de esta bradicardia que básicamente es una isquemia que el paciente haya consumido algún tipo de droga o tóxico que ocasionen justamente bradicardia como un betabloqueador un calcioantagonista la digoxina por ejemplo que el paciente tenga hipoxia o que tenga algún tipo de anormalidad hidroelectrolítica como la hipocalemia compañeros okay Así que recuerden mu muy bien estos datos son importantísimos para el examen por otro lado una pregunta obligada En qué paciente está contraindicada la estimulación este con marcapasos en este caso es la hipotermia Okay pregunta de examen por lo tanto eh si el paciente
está hipotérmico no le podemos ofrecer la el marcapasos por lo tanto este pues nos vamos a los medicamentos nada más compañeros Okay recordemos que el marcapasos lo podemos visualizar justamente con esta espiga que nosotros podemos observar cuando entra justamente el marcapasos para dar el ritmo cardíaco así que nada más es para que lo tomen en cuenta ahora vamos a pasar con el algoritmo de taquicardia el algoritmo de taquicardia es un poquito más este engorroso porque tiene más alternativas no Aquí vamos a hablar de que el paciente sufre una taquei arritmia cuando tiene una frecuencia cardíaca
de más de 150 latidos por minuto Aquí es importante que vean la frecuencia porque recordemos que taquicardia es más de 100 entonces difícilmente un paciente con 100 102 110 115 latidos por minuto va a tener una arritmia importante así que por eso se considera arriba de 150 latidos por minuto y aquí va a haber este una situación tenemos que ver si el paciente tiene datos de bajo gasto Okay hipotensión alteración mental aguda dolor retroesternal tos o disnea o algún dato de choque Okay si tiene cualquiera de estos es decir que el paciente tenga frecuencia cardíaca
no s de 100 160 y aparte ya tiene dolor retroesternal ya está inestable Entonces vamos a dar cardioversión eléctrica otra alternativa paciente que tiene frecuencia cardíaca de 155 y está hipotenso paciente inestable damos cardioversión eléctrica paciente con frecuencia cardíaca de 170 y tiene no sé este ya Glasgow de 10 damos cardioversión eléctrica porque ya está condicionando una inestabilidad hemodinámica Así que recuerden muy bien todos estos datos Ahora qué pasa si el paciente tiene una frecuencia cardíaca por arriba de 150 pero está asintomático vamos a medir el complejo qrs compañeros Okay en este caso el qrs
lo vamos a dividir en ancho o en estrecho a partir de los pun 12 segundos Cuando tenemos un qrs estrecho o normal que es menor a pun 12 segundos la primera maniobra que tenemos que hacer son las maniobras vagales compañeros Okay maniobras vagales como primera al alternativa en este caso nos dice que tenemos que ver siempre que el ritmo sea regular si no no se pueden hacer pero si son regulares las podemos hacer sin problema okay Y aquí por ejemplo tenemos el masaje carotídeo tenemos la trendelemburg este modificada ese tipo de cosas okay Si no
funcionan las maniobras vagales damos adenosina y como tercera alternativa Beta bloqueo o calcio antagonistas Ahora qué pasa si el paciente tiene un qrs ancho de más de pun 12 segundos con como primera alternativa vamos a dar adenosina y aquí podemos dar una primera dosis de 6 mg Y si esto no funciona damos una segunda dosis de 12 mg recordemos que la adenosina tiene efecto inmediato tenemos la regla de los 15 que básicamente es pasarla a la adenosina Perdón este a una inclinación de 15 gr compañeros y en los primeros 15 segundos tenemos que ver su
efecto okay Si en los primeros 15 segundos no vemos su efecto damos la segunda dosis ahora si esto no jala este qué podemos hacer dar otro antiarrítmico y en este caso los medicamentos que nosotros tenemos como de elección en este caso es la procainamida de 20 a 50 mg minuto y recordemos que está contraindicada en pacientes con qt prolongado o insuficiencia cardíaca congestiva la miod darona un velo de 150 mg para 10 minutos o una dosis de 1 mg minuto durante 6 horas y sotalol que igual son 100 mg o 1.5 mg por kilo durante
5 minutos y no dar en cute prolongado son algunas alternativas que nosotros podemos tener además de la adenosina compañeros pero hay unas cosas importantes que tenemos que revisar pregunta obligada En qué pacientes se da la mitad de la dosis de la adenosina es decir el paciente es candidato a que le demos adenosina pero a quién le damos la mitad de la dosis En aquellos que cumplen la nemotecnia de las tres ces Okay pacientes que se de la adenosina por catéter venoso central pacientes que tengan transplante cardíaco y pacientes que consuman carbamazepina como ven todas estas
consideraciones tienen una letra c entonces en las tres cs solamente se da la mitad de la dosis de adenosina y ahora la cardioversión eléctrica A qué dosis vamos a dar la cardioversión en una taquicardia con datos de inestabilidad va a depender si tenemos un ritmo regular y estrecho que regularmente es una taquicardia supraventricular la dosis es de 50 a 100 jou si nosotros tenemos un ritmo irregular con qrc estrecho esto nos habla de una fibrilación auricular y la dosis aquí es de 120 a 200 J si tenemos un ritmo regular y ancho que es una
taquicardia ventricular monomórfica damos una dosis de 100 joules Y si tenemos un trazo irregular y ancho que en este caso es una taquicardia ventricular polimórfica aquí tenemos que desfibrilar Okay y eh básicamente la dosis la podemos ir subiendo si con la primera descarga no se eh consigue tener el retorno al ritmo sinusal compañeros es importante que lo conozcan Ahora qué pasa cuando nuestro paciente pues ya literalmente sale de todo el problema y llegamos al retorno de la circulación espontánea pues tenemos que seguir el algoritmo de paro cardiorrespiratorio en este caso vemos que tenemos que checar
primero si la oxigenación es adecuada Okay si la oxigenación este es adecuada pues se queda así si no pues tenemos que dar oxígeno suplementario para mantener una saturación por arriba de 92 pero por debajo de 98 y una peio 2 Entre 35 y 45 Si el paciente requiere intubación pues lo intubar y se acaba después de eso tomamos un electrocardiograma de 12 derivaciones y al mismo tiempo checamos que la tea sea adecuada en este caso esperamos una tea sistólica de 90 o una media de 65 si el paciente no tiene estas metas de presión arterial
podemos ayudarle justamente con este o con vasopresores Okay en este caso primero son cristaloides y luego vasopresores eh Y pues ya se considera que de primera elección de líquidos es ringer lactato pero en México no hay así que la alternativa es harman Y en este caso cuando nosotros ya evaluamos todo esto tenemos que ver si el paciente es candidato a hacerle una tomografía o un electroencefalograma para ver si tiene funcionalidad cerebral y recordemos que la única medida que ha demostrado digamos mejorar Por así decirlo la supervivencia y tamb bien la reversibilidad del daño neurológico es
eh la hipotermia compañeros Okay Esto es algo a discusión en otro tipo de estudios pero la Aja sigue diciendo que la hipotermia es buena por lo tanto tenemos que llevar al paciente a hipotermia terapéutica Okay eso es algo importante que lo tenemos que hacer a pacientes postparo regularmente son pacientes que tienen que tener temperatura entre 32 y 36 grc en las primeras 24 horas y posteriormente lo calentamos para ver cómo quedó del Estado neurológico Okay así que son las cosas que tienen que recordar y de esta manera terminamos con el algoritmo de bls y acs
como pueden ver eh son cosas muy puntuales que ustedes tienen que manejar para alenar y para sus certificaciones por lo tanto con que se aprendan los algoritmos es más que suficiente eh sin más por el momento Espero que se encuentren de lo mejor y nos vemos en la próxima