Se você puder e quiser, contribua com o nosso canal, direcionando a câmera do seu celular no QR code abaixo. Eu ressalto que essas doações são voluntárias, não são obrigatórias. Importante lembrar que o YouTube não tem nenhuma relação com essas doações que são feitas diretamente do doador para o criador de conteúdo. Agradeço a sua atenção. Vamos começar agora a próxima aula. Se você Puder e quiser, contribua com o nosso canal, direcionando a câmera do seu celular no QR Code abaixo. Eu ressalto que essas doações são voluntárias, não são obrigatórias. Importante lembrar que o YouTube não tem
nenhuma relação com essas doações que são feitas diretamente do doador para o criador de conteúdo. Agradeço a sua atenção. Vamos começar agora a próxima aula. Olá, sejam bem-vindos. Hoje eu vou falar sobre o Diabetes melitos tipo 2, uma aula atualizada, pois nos últimos anos nós tivemos novas recomendações, temos um novo critério para o diagnóstico, novas recomendações em relação ao rastreamento. Vamos lá. O diabetes tipo 2 representa 90% dos casos de diabetes. Ah, nós temos outros tipos de diabetes. Sim, temos o diabetes méitos tipo 1, que em geral é autoimune. Acomete crianças e adolescentes. O diabetes
autoimune do adulto jovem, Lada, diabetes tipo mode. Quando a gente pega todos os tipos de diabetes, 90% desses casos é diabetes tipo 2. é uma doença poligênica, ou seja, vários genes estão envolvidos no seu aparecimento. É mais comum a partir dos 45 anos, mas hoje a gente já vê crianças, adolescentes com diabetes, principalmente crianças obesas. A obesidade é um importante fator de risco para o diabetes, pois a obesidade está associada à resistência periférica à insulina, que é o fator determinante Para o aparecimento do diabetes. A gente tem que lembrar que a gente tem vários hormônios
que regulam os níveis de glicose no sangue. A gente tem um hormônio que diminui a glicose no sangue, um hormônio hipoglicemiante, que é a insulina. Então, a insulina é liberada principalmente no período pós-prandial, após a refeição. A gente come, o nível de açúcar no sangue começa a subir, a gente libera a insulina para evitar esse Pico hiperglicêmico. Que que a insulina vai fazer? Então, reduzir os níveis de glicose. Como ela faz isso? Ela coloca a glicose dentro das células, né? Então, ela vai ativar o seu receptor. Esse receptor vai ativar várias moléculas intracelulares. E aí
a gente vai acoplar o a os transportadores de glicose, os glúteos na membrana celular. E esse glúteo é como se fosse uma porta pra glicose entrar na célula. A, além disso, a insulina promove a Deposição da glicose na forma de glicogênio lá no fígado, lá no músculo. A insulina também inibe a gliconeogênese. Que que seria a gliconeogênese? uma produção endógena de glicose. O organismo vai utilizar outros substratos para produzir glicose. Então ele pega aminoácido, pega gordura e transforma esses substratos em glicose. Então a insulina ela quer diminuir o açúcar no sangue. Então ela vai inibir
a nossa produção endógena de glicose lá no Fígado, inibindo a gliconeogênese. E a insulina é um hormônio lipogênico, então ela inibe a lipe. E a gente tem também outros hormônios hiperglicemiantes que aumentam a glicose. Lembrar do glucagon, lembrar do GH, do cortisol e da adrenalina. O glucagon, ele é liberado principalmente no período de jejum. O nosso corpo precisa de glicose, é o nosso principal combustível. O nosso cérebro, ele Funciona quase que exclusivamente às custas da glicose. Então nós, quando temos uma hipoglicemia, falta glicose no cérebro. O indivíduo pode ter crise convulsiva, pode ter um rebaixamento
do nível de consciência e até uma parada cardíaca. Então nós temos que ter um equilíbrio, manter os níveis de glicose dentro da faixa de normalidade. Não é legal ter hipoglicemia e nem hiperglicemia. ter hiperglicemia, o indivíduo tem diabetes. Então, o glucagon é um hormônio que é hiperglicemiante, liberado nos períodos de jejum. O que que ele vai fazer? Aumentar a glicose no sangue. Como ele vai promover a quebra do glicogênio, a glicogenólise, então ele vai lá no fígado, no músculo, quebra o glicogênio, libera a glicose. Ele vai estimular a gliconeogênese, a produção de glicose endógena a
partir de outros substratos. e vai promover também, né, o aumento da glicose. O GH, cortisol, adrenalina, Eles basicamente atuam estimulando a glicese, né, e também tem efeitos na diminuição da sensibilidade periférica à insulina. Eles aumentam a resistência à insulina. Então, quer dizer que se eu tiver um tumor produtor de glucagon, um glucagonoma, o paciente pode ter diabetes? Sim, porque o excesso de glucagon vai estimular uma produção endógena aumentada de glicose. Se eu tiver acromegalia, um tumor produtor de GH, é comum ter diabetes? Sim. Se eu Tiver uma síndrome de cucho, um tumor produtor de cortisol,
é comum eu encontrar diabetes? Sim. O excesso de cortisol aumenta a produção endógena de glicose. Se eu tiver um fé cromostoma, um tumor produtor de adrenalina, eu posso ter diabetes também. E da mesma forma, se eu tiver uma redução da insulina, eu vou ter diabetes? Sim. E aí quando a gente pensa no diabetes, a gente tem indivíduos em que o pâncreas entra em falência total, ele não produz Nada de insulina. Isso ocorre, por exemplo, no diabetes méitos tipo 1. E temos indivíduos em que o pâncreas só diminui a produção de insulina. Se você fizer a
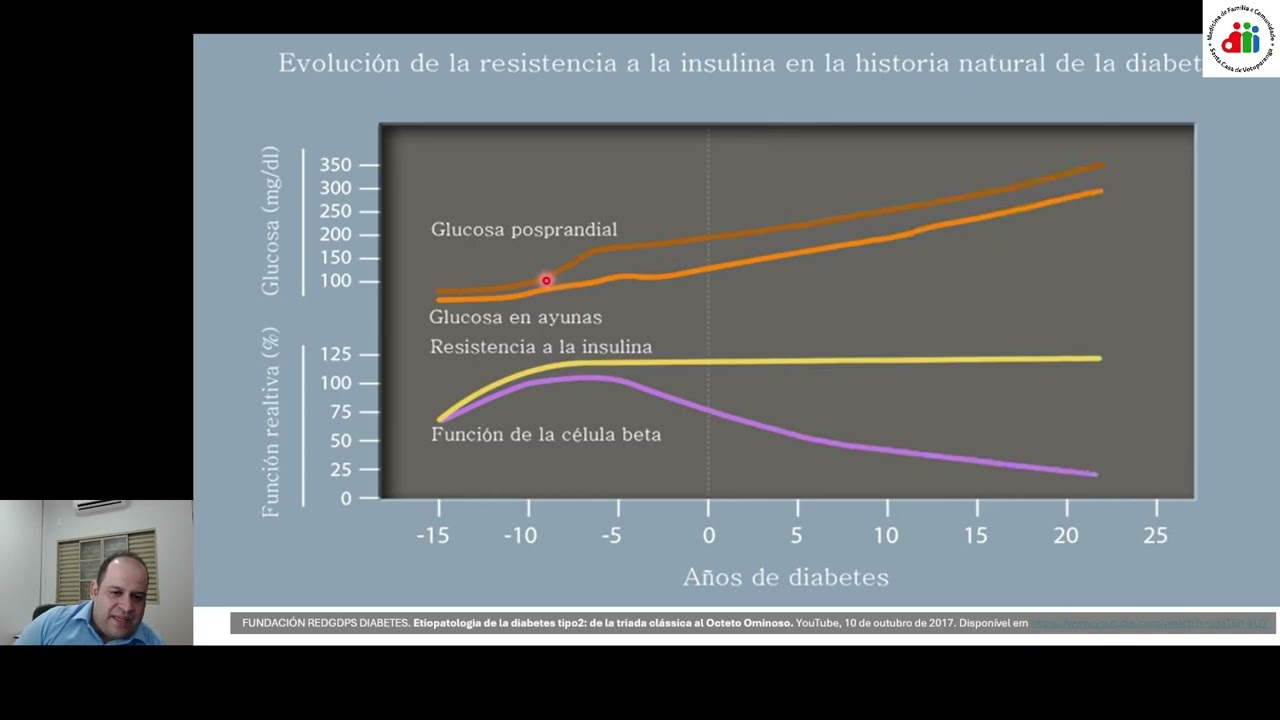
dosagem da insulina, muitos pacientes com diabetes tipo 2, ele tem até aumento nos níveis de insulina. Olha só, isso é muito contraditório. A pessoa tem muita insulina e a glicose ainda está alta. Por que que isso acontece? Porque no diabetes mélitos tipo 2, o principal fator que desencadeia, né, o Aparecimento do diabetes é a resistência periférica à insulina. Então, inicialmente, o indivíduo tem resistência periférica à insulina. A insulina é liberada, mas ela não consegue agir de forma adequada. Imagina o seguinte, para que a insulina funcione, seja funcionante, eficaz, imagina que ela tenha que abrir uma
porta. Abrir a porta pra glicose entrar na célula. Quando o indivíduo tem resistência periférica à insulina, a Insulina está lá tentando agir, mas a porta está trancada. A insulina tenta abrir a porta e não consegue. O que que o pâncreas faz? Ele aumenta a produção de insulina para tentar compensar essa resistência periférica à insulina. O pâncreas aumenta a produção, aumenta a produção, aumenta a produção. Até que chega um momento que o pâncreas não consegue mais produzir tanta insulina. para compensar essa resistência Periférica à insulina. E aí o próximo passo é o quê? O pâncreas diminui
a produção de insulina. Imagina o seguinte, o pâncreas tá produzindo 10 vezes mais insulina para manter a glicose normal. Quando ele não consegue produzir mais essas 10 vezes, ele diminui para sete vezes. Isso não é suficiente para manter a glicemia normal. O diabetes aparece. Então o diabetes vai aparecer quando o pâncreas diminui a produção de insulina. Se o Indivíduo tem a maior resistência periférica à insulina do mundo, mas se o pâncreas consegue compensar essa maior resistência periférica à insulina do mundo, o indivíduo não tem diabetes. Mas se o pâncreas diminuir um pouquinho e essa produção
não for suficiente para compensar a resistência, a hiperglicemia aparece. Eu gosto muito dessa pirâmide para representar justamente isso. Olha só, inicialmente, então, o indivíduo tem o ganho de peso, né, tá aqui embaixo, Com aumento da gordura visceral. Então, todo indivíduo que tem aumento da gordura visceral, até se prova contrário, ele tem resistência periférica à insulina. Essa gordura visceral, que é um dos principais fatores que vai causar a resistência periférica à insulina. Ah, nós temos problemas genéticos, indivíduos que por por algum problema genético tem resistência periférica à insulina. Até indivíduos magros, sim, mas em geral o
Aumento de gordura visceral aumenta a resistência periférica insulina. Primeiro, essa gordura visceral, ela é muito inflamatória, ela produz muitas citocinas inflamatórias. E essas citocinas inflamatórias, uma vez captadas pelas células, elas vão alterar a sinalização intracelular da insulina. Então a insulina ela consegue eh conectar com o seu receptor, ativa esse receptor, só que a sinalização intracelular ela não ocorre de forma Adequada. E aí a gente não tem a colocação dos glúteos, dos transportadores de glicose na membrana celular. Além das citocinas inflamatórias, o acúmulo de ácidos gros no meia intracelular dentro das células também compromete a sinalização
intracelular. E tem outros fatores, né? Estress oxidativo, aumento dos radicais livres. Tudo isso quando estão dentro das células, isso compromete a sinalização intracelular da insulina. Aí, por que que a gente tem esse acúmulo de ácido groso dentro da célula? Quando o indivíduo é obeso, esse aumento de gordura visceral compromete a ação da insulina. Qual é a principal função da insulina no tecido adiposo? É promover lipogênese. Se eu tenho resistência à insulina no tecido adiposo, eu faço lipogênese? Não, eu faço lipólise. E quando eu faço lipólise, eu aumento a produção de ácido gráso. Esse ácido gráso
é liberado no plasma. E esse ácido Gráso vai ser captado pelas células e uma vez dentro da célula altera a sinalização intracelular da insulina. Então a resistência periférica à insulina ocorre no tecido adiposo. Eu vou ter lipólise. Ore no fígado. Qual é a função da insulina no fígado? É diminuir a gliconeogênese, diminuir produção hepática de glicose. Se eu tenho resistência à insulina no fígado, que que vai acontecer? aumento da produção Hepática de glicose. Eu não consigo inibir a gliconeogênese porque eu tenho resistência à insulina no fígado e eu tenho resistência a insulina também no músculo.
O músculo é o órgão que mais capta glicose. Se eu tenho resistência à insulina no músculo, ele não capta glicose, a glicose fica circulando. Então, indivíduo é obeso. Aí depois ele tem então a resistência à insulina que tá aqui. Logo depois a gente tem Defeitos encretínicos. Então, a gente tem dois hormônios que são produzidos no intestino e quando a gente se alimenta, esses hormônios são liberados, GLP1 e GIP. Que que esses hormônios vão fazer? Eles vão lá no pâncreas e estimulam o pâncreas a produzir insulina e inibem a liberação do glucagon. Então eles são muito
importantes paraa regulação da glicose. A partir do momento que libera insulina, diminui glucagon, a gente tem um efeito Hipoglicemiante. O problema é que o diabético ele tem menos GLP1 e resistência ao GIP. Então esses hormônios encretínicos não conseguem agir de forma adequada. Então tem resistência à insulina, defeito encretínico, sobrecarga do pâncreas. Chega o momento, então, que o pâncreas não consegue mais produzir tanta insulina. A gente vai ter a disfunção pancreática tanto da célula beta como da célula alfa. Então, no diabetes, a gente Tem uma redução pancreática na produção de insulina e aumento na produção de
glucagon. Olha que horrível isso. O indivíduo já está hiperglicêmico e ele libera um hormônio que aumenta a produção endógena de glicose. E tudo isso então vai fazer com que o indivíduo tenha hiperglicemia. Eu aumentei os níveis de glicose no sangue. A partir do momento que eu tenho hiperglicemia, eu vou ter uma alteração Lá no rim. Lá no rim nós temos cotransportadores de sódio e glicose que promovem reabsorção de sódio e glicose. Então o sódio e a glicose vão ser filtradas pelo glomérulo. A partir do momento que elas chegam no túbulo, elas são reabsorvidas por esses
cotransportadores. No diabetes, nós temos uma hiperativa dos cotransportadores de sódio e glicose, principalmente da SGLT2. Então, o indivíduo é hiperglicêmico e lá no rim ele aumenta a reabsorção de glicose. Olha só que horrível. Aí a gente tem então esse aumento da reabsorção de glicose, depois o aparecimento das complicações crônicas e a morte. Então, é bem interessante a gente entender todos os mecanismos fisiopatológicos envolvidos no diabetes pra gente entender lá na frente como é que a gente vai fazer o tratamento, porque a gente tem vários medicamentos, Várias famílias, várias classes de medicamentos que atuam em diversos
mecanismos fisiopatológicos do diabetes. Então, para lembrar, né, no diabetes a gente tem aumento da produção hepática de glicose. Por quê? que a gente tem resistência periférica à insulina no fígado, a gente tem resistência periférica à insulina no músculo. Então o músculo, ó, ele não capta. A gente tem uma redução da captação de glicose no músculo. E nós temos uma resistência Periférica à insulina no tecido adiposo com aumento da lipe. Depois a gente tem defeitos encretínicos, né? redução do GLP1, temos um comprometimento da função pancreática, uma diminuição da produção de insulina, um aumento da produção do
glucagon, aumento da reabsorção renal de glicose e ainda temos uma disfunção de neurotransmissores, uma resistência à insulina no sistema nervoscentral. Então são basicamente oito mecanismos fisiopatológicos. Hoje a gente sabe que Tem mais, né? Hoje já se defende aí que tem 11, 12 mecanismos fisiopatológicos. Mas esses aqui são os principais e é importante a gente entender para lembrar do quando a gente for falar um pouco do tratamento. Vamos responder então essa questão. Na fisiopatologia do diabetes, quais das seguintes afirmações descreve corretamente os mecanismos que levam à resistência à insulina? A resistência à insulina do diabet 2
é mediada pela inflamação crônica e aumento dos níveis De citocinas como TNF alfa, interleucina 6, que interfere na sinalização da insulina nos tecidos periféricos, correto? Então a gente tem aumento dos ácidos grchos, aumento das citocinas inflamatórias, aumento de radicais livres do estress oxidativo. Tudo isso lá dentro da célula altera a sinalização intracelular da insulina. A resistência à insulina é primamente causada por uma mutação genética. A gente pode até ter mutações genéticas Que causam resistência insulina, mas não é o mais comum, tá? A resistência à insulina é um processo autoimune? Não, incorreta. O aumento da síntese
de glicose hepática devido à hiperatividade da via gliconeogênese é o único fator para resistência à insulina? Não, né? Então, a gente tem outros fatores que contribuem para a resistência à insulina, como resistência à insulina no tecido adiposo, no músculo. A Resistência insulina é exclusivamente resultada de uma deficiência da secreção de insulina. Não, não tem uma um eh a resistência à insulina que vai levar a diminuição da produção hepática de glicose. Então, alternativa correta. Alternativa A. Nós temos vários fatores de risco para o aparecimento do diabetes. Então, envelhecimento. Quanto mais velho, mais velho é o pâncreas.
Então, com o tempo, ele pode ir diminuindo a sua função. Obesidade, que é um fator essencial, né? Então, em geral, o diabetes tipo 2 ocorre em indivíduos obesos. Por quê? Porque o aumento da resistência da a resistência periférica à insulina está muito associado ao aumento da gordura visceral. Algumas etnias, né, tem maior risco de ter diabetes. Se o indivíduo tem uma história familiar, é uma doença poligênica, então fatores genéticos são importantes. Então, se o indivíduo tem um familiar com diabetes, ele tem mais Chance de ter outro, também ter diabetes. Síndrome metabólica, que é uma condição
que também tem relação com a resistência periférica à insulina. Hábitos de vida como má alimentação, sedentarismo, síndrome dos ovários policísticos, síndrome metabólica, que são duas condições que têm relação com a resistência à insulina. Uma mulher que teve diabetes gestacional tem mais chance de ter diabetes no futuro. E a deslipidemia, né, principalmente aquela Dislipidemia relacionada à resistência à insulina, que é o quê? Redução do HDL e aumento dos trigliceridos. Então, a gente tem alguns achados laboratoriais e ao exame físico que indicam que o indivíduo tem resistência periférica à insulina. Quais são os achados laboratoriais? redução da
HDL, aumento do triglicerídio, hiperinsulinemia. Isso indica que o pâncreas tá produzindo muita insulina para tentar compensar a resistência. Um Aumento do Roma e R. A gente pode pedir esse exame. Solicito Roma e R. Se o Roma e R estiver aumentado, isso indica que o indivíduo tem resistência periférica insulina. Lembrar do aumento da circunferência abdominal, quanto maior a gordura visceral, maior a resistência periférica à insulina. e dois achados ao exame físico, a acantose níria, que é aquela imagem, né, eh, aquela lesão escurecida, às vezes aveludada, que ocorre no pescoço, nas axilas, nas Virilhas, tem a cantose.
Isso significa que o indivíduo tem resistência à insulina. E lembrar também dos acrocórdãos, quando presentes indicam resistência a insulina. Manifestações clínicas do diabetes. Boa parte dos pacientes com diabetes tipo 2 são assintomáticos. O diagnóstico vai ser a partir da realização de exames. Os sintomas típicos do diabetes, os 4Ps, poliúria, polidipsia, polifagia, perda ponderal, podem ocorrer também. Em Geral, esses sintomas ocorrem quando a gente tem insulinopenia, uma redução muito importante dos níveis de insulino. Mas o indivíduo com diabetes tipo 2 pode apresentar sintomas? Pode sim. Por conta da poliúa a gente pode encontrar desidratação. E alguns
sintomas, né, alguns achados clínicos sugerem também a hiperglicemia. noctura, ou seja, um aumento da frequência urinária durante a noite, turvação visual, cansaço, infecções Recorrentes, má cicatrização e a presença de albuminúria. Lembrar sempre dos quatro ps: poliúria, polidipsia, polifagia e perda ponderal. Diagnóstico. Então, a gente tem vários critérios que a gente pode utilizar para o diagnóstico do diabetes. E atualmente a gente tem um novo critério, que é a glicemia. 1 hora após a ingestão de 75 g de glicose. Então, vamos rever aqui os critérios mais atuais para o diagnóstico do diabetes tipo dois, do diabetes em
Geral, né? Então, glicemia de jejum, a gente pode utilizar a glicemia de jejum para o diagnóstico. Que que é o normal? Menor que 100. Glicemia de jejum entre 100 e 125, prédiabetes, e maior ou igual a 126, diabetes. Glicemia ao acaso mais sintomas. Então, paciente tem poliúria, polidipsia, polifagia, você fez a glicemia em qualquer horário e essa glicemia é maior ou igual a 200, Diabetes. E aí, ó, o critério novo, glicemia 1 hora após a ingestão de 75 g de glicose. Se tiver menor que 155, normal. De 155 a 208, pré-diabetes. Maior ou igual a
209, diabetes mét. Então, para quem está se preparando para as provas de residência, nas últimas provas a gente já teve muitas questões que cobraram esse novo critério para o diagnóstico do diabetes. E aí a gente tem a glicemia 2 horas, né, após o teste de tolerância oral glicose, Após a ingestão de 75 g de glicose, normal menor que 140, pré-diabetes entre 140 e 199 e diabetes quando maior ou igual a 200. E a glicada menor que 5.7 normal, 5.7 a 6.4 pré-diabetes maior ou igual a 6,5 diabetes médicos, tá? Então a gente pode utilizar qualquer
um desses critérios. É sempre interessante. A recomendação é a gente ter dois critérios alterados. Pode ser duas glicemias de jejum com valores eh relacionados ao ao diagnóstico diabetes. Posso pedir a glicemia de jejum e hemoglobina glicada. Então, sempre tenho que ter dois testes alterados para confirmar o diagnóstico de diabetes, a não ser que eu faço diagnóstico com sintomas e glicemia aleatória maior ou igual a 200. Se o paciente tem glicemia aleatória maior ou igual a 200, mais sintomas, eu fecho o diagnóstico do diabetes e eu não preciso fazer nenhum outro exame confirmatório. Se eu utilizo
os outros critérios, eu tenho que ter Dois exames alterados. Vamos então responder questões. Roger, 62 anos, busca atendimento queixando-se de fadiga. Refere-se sentir cansado e associa a fadiga ao fato de acordar muitas vezes à noite para urinar. Ó, tem poliúo, tem nictúria, né? Noctúria. Na investigação da noctúria, refere que tem esvaziamento vesical completo, não apresenta disúria e tem consumido muito mais água do que o habitual. Então aqui a gente já tem Poliúria, polidipsia. Percebe que o IMC na consulta atual é de 32, frente ao IMC de 34 que apresentava na consulta uma um ano atrás.
Então poliúria, polidipsia, perda ponderal. Roger não soube explicar a razão de sua perda de peso, uma vez que tem apresentado mais fome e se alimentado mais o habitual. Então ele tem poliúria, polidipsia, polifagia. Considerando a razão de verossimilância para o diagnóstico de Diabetes, assinale a alternativa incorreta. Hemoglobina glicada reflete a média da glicose nos últimos 2 a 3 meses, correto? E tem alta razão de verossimilhança para o diagnóstico diabetes, especialmente nos casos de hiperglicemia crônica. Um valor maior ou igual a 6,5 é sugestivo diabetes. Tudo correto. Teste oral de tolerância oral à glicose mede a
resposta glicêmica após uma carga de glicose, correto? E apresenta alta sensibilidade e Especificidade, tornando-se confiável para o diagnóstico de diabetes, correto? Um valor maior ou igual a 200, 2 horas é sugestivo de diabetes, correto? Embora útil, a glicemia de jejum sozinha tem uma razão de verossemelância inferior à hemoglobina glicada e ao teste oral de tolerância à glicose, pois mede apenas os níveis de glicose em um único ponto do tempo, podendo capturar o histórico da hiperglicemia, correto? Então, já aqui a gente já descobriu a incorreta, Né? A dosagem de insulina em jejum ou após a carga
glicêmica é um exame com alta especificidade para diabetes. Não, a gente não usa a dosagem de insulina para o diagnóstico de diabetes. Então, a incorreta alternativa D. Menina de 11 anos a cerca de 3 meses apresenta quadro de poliúria, polidipsia, perda de peso. Na avaliação pediátrica, foi suspeitado de diabetes. Assinale a alternativa que contém os exames complementares que podem reforçar o diagnóstico. Glicemia De jejum maior que de 130. Então, glicemia de jejum maior ou igual a 126, diabetes médicos. Glicemia alcaso 150? Não, glicemia ao caso, maior que 200 mais sintomas, né? Glicemia 2 horas após
o teste oral de 170, não tem que ser maior ou igual a 200. Hemoglobina de glicada maior ou igual a de seis também não. Tem que ser maior ou igual a 6,5. Então o único aqui, né, critério para diagnóstico do diabetes é alternativa A. Com base nas recomendações da Sociedade Brasileira de Diabetes de 2024, analise as afirmativas a seguir e analise a correta. Assinale a correta. Glicemia de jejum, hemoglobina glicada e teste de tolerância oral glicose são os primeiros testes de rastreamento. Em geral, os dois primeiros testes para rastreamento é a glicemia de jejum e
a hemoglobina glicada. O teste de tolerância oral à glicose a gente pede quando a gente tem alguma Suspeúdico de ter diabetes ou quando tem uma glicemia de jejum alterado, um pré-diabetes. Então, em geral, o rastreamento inicial não é feito com teste de tolerância oral à glicose, tá? Então, essa aqui está incorreta. É recomendado utilizar como ponto de corte de glicemia no teste de tolerância à glicose, teste de tolerância a glicose oral de uma hora maior ou igual a 209 para diagnóstico de diabetes e maior ou igual a 155 para detecção de diabetes. Correto? Então, que
que seria? Então, vamos voltar lá pro slide dos critérios diagnósticos, só para vocês verem, né? Então, ó, pra gente considerar no teste de 1 hora, cadê? Só pra gente lembrar, uma hora, que é um critério novo, menor que 155, normal, 155 a 208, pré-diabetes, maior ou igual a 209, diabetes méitos. Então, essa alternativa, né, está correta. uma hora após a ingestão de glicose, se tiver maior ou igual a 209 Diabetes, entre 155 e 208 pré-diabetes. O teste, então essa aqui já está correta, tá? Mas vamos ver as outras. O teste de tolerância oral glicose com
glicemia de uma hora maior ou igual a 200 é recomendado para o diagnóstico de diabetes. Então é maior ou igual a 209. Já está correto, incorreta. Para o diagnóstico de diabetes, é suficiente a presença de glicemia maior ou igual a 126 em apenas uma amostra de sangue sem necessidade de confirmação? Não. Então, Quando a gente vai utilizar a glicemia de jejum, a gente tem que ter dois testes alterados para considerar o diagnóstico. Então, correta alternativa B. Um adolescente com diabetes tipo 1 apresentou importante elevação da glicada, hemoglobina glicada, indicando o controle precário do seu diabetes.
Desde quando? Então, a hemoglobina glicada avalia a média da glicemia nos últimos 3 meses. Então, alternativa correta, alternativa D. Rastreamento. As Orientações, as recomendações para o rastreamento do diabetes também mudaram. Antigamente a gente fazia o rastreamento a partir dos 45 anos de idade. Atualmente a recomendação é fazer esse rastreamento a partir dos 35 anos. Então vamos ver aqui as recomendações da diretriz da Sociedade Brasileira de Diabetes. Então quando é que a gente vai fazer o rastreamento? Indivíduos acima de 35 anos, né? Então essa recomendação é universal. A gente vai fazer esse Rastreamento em todos os
indivíduos com mais de 35 anos. E se o indivíduo tem menos de 35 anos, quando é que a gente vai fazer esse rastreamento? A gente vai fazer indivíduos com menos de 35 anos, com sobrepeso ou obesidade e com pelo menos mais um fator de risco. Quais seriam esses fatores de risco? História familiar de diabetes tipo 2 em parente de primeiro grau. História de doença cardiovascular, hipertensão arterial. HDL abaixo de 35, triglicerídio acima de 250. Indivíduos com menos de 35 anos e síndrome dos ovários policísticos com a cantose nírigencans e com sedentarismo. Vamos também fazer o
rastreamento nos indivíduos com pré-diabetes em exame prévio com mulheres com diabetes gestacional prévio ou recém-nato grande pra idade gestacional. E vamos fazer o rastreamento também nos indivíduos que tm um find risk alto ou muito alto. O Que que seria então o find? Olha eu aqui atrapalhando a aula de vocês. Estou aqui hoje para pedir mais uma vez a contribuição, a ajuda de vocês na manutenção desse canal. Eu tenho pensado muito nos últimos tempos e não tem feito muito sentido para mim manter esse canal. Eu tenho, não tenho muito tempo, eu trabalho como médico no meu
consultório, tem as minhas atividades docentes, então acabo gravando os vídeos nos finais de semana, à noite, tempo que Eu poderia estar com a minha família, poderia estar estudando, escrevendo, que é um hobby que eu tenho. Além disso, a gente tem as despesas com as gravações, com as edições. Então, se você puder, contribua com R$ 1, 2, 3, 4. Isso vai nos ajudar muito a manter o canal funcionando. Para isso, é só voltar lá no início. A gente tem o Qcode da Live Pix fazendo a contribuição, nos ajuda na manutenção do canal. Grande abraço. Mais uma
vez peço desculpas por atrapalhar a Aula. Vamos continuar. Até mais. O Find Risk é um score que avalia o risco de um indivíduo ter diabetes médios. A gente vai fazer o rastreamento do diabetes naqueles indivíduos que t um find risk alto ou muito alto. Então, a pontuação máxima desse score é de 26 pontos. Se o indivíduo tem menos de sete pontos, ele tem risco baixo. Se ele tem entre 7 e 11 pontos, um risco levemente elevado. Risco moderado, quanto tem? 10, 12 a 14 pontos. Risco alto 15 a 20 pontos e muito alto mais de
20 pontos. Então quando é que a gente vai fazer o rastreamento? Quando a gente faz o find risk do paciente e ele tem um risco alto ou muito alto, a gente pode, né, ter acesso a esse score aqui no site do diabetes.org.br. br. Então aqui, ó, eu fiz o cálculo do finding risk de um paciente hipotético. Então esse meu paciente ele tem entre 55 e 64 anos. Índice de massa corporal, Índice maior que 30 kg/ m². Ele tem uma circunferência abdominal maior que 102 cm. É um homem, né? Prática de atividade física diariamente durante pelo
menos 30 minutos. Não, esse indivíduo não tem, né, não faz atividade física. Com que frequência come verdura, legumes e frutas? Todos os dias. Você toma regularmente ou já tomou medicamento para pressão? Sim. Você já apresentou glicemia elevada? Não. Você tem alguém na família que foi Diagnóstico com diabetes? Também não. E aí, né, o resultado final desse indivíduo é um risco moderado. Ele teve uma pontuação de 14. Então, a gente vai fazer rastreamento para diabetes nesse paciente? Não vamos, tá? Então, a gente vai fazer só naquele paciente com risco alto ou muito alto. E aí, qual
é a recomendação para fazer esse rastreamento? Então, se o indivíduo tem um find risk alto ou muito alto ou três ou mais fatores de risco para o Diabetes, a recomendação atual é que a gente faça a glicemia de jejum e hemoglobina glicada. Se esses dois exames estão normais, então o paciente tem find alto ou muito alto ou três ou mais fatores de risco para diabetes. Tem glicemia de jejum normal e hemoglobina normal. hemoglobina glicada. A gente vai fazer o teste de tolerância oral glicose em 1 hora. O paciente vai ingerir 75 g de glicose e
vai fazer o teste uma hora Depois. Esse teste de 1 hora detecta precocemente indivíduos com risco de diabetes e faz diagnóstico precoce de diabetes mélitos. E por isso hoje ele é recomendado pra gente fazer diagnóstico precoce de diabetes médicos. Tá bom? Eu fiz o rastreamento e aí vamos ver os resultados. Se o paciente tem menos de três fatores de risco, um f risk baixo ou moderado e exames normais, a gente reavalia esse indivíduo em 3 anos. Agora, se ele tem um risco maior, se ele Já tem pré-diabetes, find risque alto ou muito alto e três
ou mais fatores de risco, essa reavaliação, a gente tem que reastrear esse paciente novamente em um ano. OK? Vamos lá para questões. Aqui temos uma questão de 2025, ó. Em 5 de julho de 2024, a Sociedade Brasileira de Diabetes divulgou um novo capítulo denominando o Diagnóstico do Diabetes. Esse adendo a Diretriz Atual de 2024 apresenta novos conceitos diagnósticos que caracterizam Como portadores de perfil glicêmico normal, pacientes com glicemia de jejum e hemoglobina normais e que apresentam três ou mais fatores de risco, possuam glicemia menor que 209 na primeira hora. no teste de tolerância oral. Então,
se ele tem uma glicemia menor que 209, ele tem pré-diabetes, ele não tem perfil de glicemia normal. Prédiabetes, pacientes com glicemia de jejum e hemoglobina glicada normais, apresentando três ou mais fatores de risco, possuam uma Glicemia entre 51, 55 e 208 na primeira hora, certo? Correto. Diabetes, pacientes com glicemia de 155 na primeira hora no teste. Não, aqui é pré-diabetes. Diabetes, pacientes com glicemia de jejum e hemoglobina glicada normais e que apresentam três ou mais fatores de risco, possu glicemia maior ou igual a 200 na primeira hora? Não. Maior ou igual a 209 na primeira
hora. Então, correta. Alternativa B. Temos aqui um paciente de 45 anos com Histórico familiar de diabetes sedentário em acompanhamento por hipertensão arterial. Veio a uma consulta de rotina. Ao exame apresenta, ó, obesidade MC de 32, circunferência abdominal de 97. Trouxe exames com seguintes resultados: glicemia de 99, hemoglobina glicada de 5.5. Então ele tem, ó, história familiar de diabetes, um fator de risco, sedentário, um fator de risco, hipertensão arterial, fator de risco, obesidade. Então ele tem quatro Fatores de risco e tem glicemia de jejum normal e hemoglobina anglicada normal. Qual é o próximo passo? Se ele
tem mais de três ou mais fatores de risco, a gente vai realizar o teste de tolerância oraloglicose com uma hora que consegue detectar precocemente o diabetes menos. Agora vou falar um pouco do tratamento, começando pelo tratamento do pré-diabetes. Tem duas formas de tratar o pré-diabetes. Paciente pode tratar o pré-diabetes com mudança de hábitos, Dieta, atividade física e perda de peso. Então isso pode reverter o pré-diabetes e a gente pode também utilizar medicação. Em geral, a medicação de primeira escolha é a metformina. Então isso tem que ser discutido com o paciente. Quando a gente vê, vai
ver alguns estudos, eles mostram que mudança de estilo de vida e perda de peso às vezes é mais eficaz do que o próprio remédio para reverter. E a gente tem algumas características que a gente leva Em consideração no paciente em que a gente às vezes já pensa em usar metiformmina. Seria então aquele indivíduo com IMC maior ou igual a 35, idade menor que 60 anos, história de diabetes mélitos gestacional, uma glicemia de jejum maior que 110 e a presença de hipertensão ou síndrome metabólica. Se o paciente tem essas características, a gente já pensa em usar
metiformermina. Ah, mas é obrigatório, não. A gente pode tentar Mudança de estilo de vida e perda de peso. E agora vamos falar um pouco mais do tratamento do diabetes médicos. Então, a gente tem o tratamento não medicamentoso, né? O paciente tem que mudar hábitos alimentares, fazer atividade física, perder peso. A gente viu que a obesidade, o aumento da circunferência abdominal é um fator determinante pra resistência periférica à insulina. Então, é bem importante esse indivíduo perder peso. E a gente tem os Medicamentos. Quando a gente fala na dieta, o paciente eh ele não tá proibido de
comer nada, né? Ele tem que ter uma alimentação saudável. Claro que ele tem que evitar açúcar, doces, refrigerantes, mas, ó, a recomendação é ter 40 a 60% do da do total de calorias de carboidrato, 15 a 20% de proteína, 20 a 30% de gordura e 14 g por 1000 calorias de fibras. Fazer a atividade física, né, pelo menos 150 minutos por semana. Agora falar do tratamento medicamentoso. Então, qual que seria a medicação perfeita pro tratamento do diabetes? Aquele medicamento que causa menos risco de hipoglicemia. A hipoglicemia é um problema, pode causar a morte do paciente,
principalmente, né? A gente tem que tomar muito cuidado com a hipoglicemia em dos crianças. O medicamento que traga perda ponderal, a gente viu que a obesidade é um problema. A obesidade causa resistência à Insulina. Então, se eu tenho um remédio que além de diminuir a glicose promova a perda de peso, ótimo. As principais causas de morte nos pacientes com diabetes são as doenças cardiovasculares. Então, se eu tiver um remédio que além de diminuir a glicose, ele promover uma proteção adicional no risco cardiovascular, excelente. A gente sabe que o diabético pode ter doença renal. Então, se
eu tiver um remédio que além de diminuir a glicose e traga Proteção adicional renal, excelente, quero também um remédio com poucos efeitos colaterais e baixo custo. Então esse seria o perfil, né, e excelente de um remédio. Primeiro remédio, geralmente é um remédio de primeira escolha no tratamento do diabetes metermino. A gente usa na dose de 500 a 2.550 mg. Em geral, não faz muita diferença usar entre 2000 e 2550. Então, em geral, dose máxima, du 2 g 2 g de metformmina por dia. Ah, mas eu quero usar 2500, OK, não Tem problema nenhum. Como é
que a metformmina atua? Diminuindo a resistência periférica à insulina, principalmente no fígado. Então, a metiformina, ela reduz a produção endógena de glicose. Ah, ela tem ações no tecido adiposo, no músculo, sim, mas muito mais. no fígado, reduzindo a produção endógena de glicose. Efeitos colaterais, lembrar sempre dos efeitos do trato gastrointestinal, náuseas, vômitos, Distensão abdominal, diarreia, dor abdominal, pode causar deficiência de vitamina B12 e causar acidose lática. Por isso que a gente não usa metiformina em pacientes com infecção, com insuficiência renal, com insuficiência cardíaca descompensada, pois pode aumentar o risco de acidose lática. contraindicações. Taxa de
filtração glomerular menor que 30. Quando a gente tem uma taxa de filtração entre 30 e 45, a gente usa com cuidado. Nesses casos, a Recomendação é usar no máximo 1000 mg por dia. Não utilizamos também em pacientes com doença hepática descompensado, pacientes chocados, insuficiência cardíaca descompensada. E a metformina não causa hipoglicemia. Devemos também suspender temporariamente a metiformina quando o paciente vai fazer cirurgias, a gente suspende antes e reinicia depois. Quando vai fazer exames radiológicos com contraste e quando ele é admitido no hospital por Uma doença grave. Em geral, paciente hospitalizado com diabetes, o tratamento é
feito com insulina. Então a a metiformermina não causa hipoglicemia. No peso tem efeito neutro e em alguns pacientes pode até contribuir pra redução do peso, tem baixo custo e risco cardiovascular. Ele traz alguma proteção adicional ao risco cardiovascular? Isso a gente ainda tem dúvida. Tem alguns estudos que mostram que pode trazer benefício e outros que não. E na Proteção adicional renal, efeito neutro. É claro que quando uma medicação melhora a glicemia, ele já traz proteção renal. Mas hoje a gente tem medicamentos que têm uma proteção adicional no rim e no aparelho cardiovascular. Vamos resolver algumas
questões então que cobram eh conhecimento sobre a metiformina. Qual das alternativas abaixo é considerada a droga de primeira linha como hipoglicemiante no tratamento do Diabetes tipo 2 no momento do diagnóstico? Então, a medicação de primeira linha, a medicação de primeira escolha em geral mete formina. Alternativa A correta. Paciente 55 anos com sobrepeso, diabetes tipo 2, hipertensão, controlado com inalapril, comparece a consulta referindo que após início de um remédio para diabetes há dois meses, vem tendo diarreia. O hipoglicemiante oral, que provavelmente pode ter sido prescrito, foi gliclazida. Gliclazida é uma sufoniurea que geralmente causa hipoglicemia, ganho
de peso. A carbose até pode causar diarreia, né? metformina ou piogglitazone. Então vamos ficar com a metformina, né? Porque a medicação de primeira escolha, ela é muito mais utilizada que a carbose. Atualmente a gente quase não usa mais a carbose. Então correta ser quando a gente pensa nos efeitos colaterais lembrar sempre dos efeitos no trato Gastrointestinal. A mediformina reduz a resistência à insulina no tecido muscular e hepático, inibindo a gliconeogênese e estimulando a captação de glicose nos tecidos periféricos. Por isso pode reduzir os níveis de B12, correto, né? Um dos efeitos colaterais clássicos da metiformmina.
Pode causar ganho de peso, hipoglicemia? Não. Então, no peso, ela tem efeito neutro ou às vezes pode até diminuir. Não tem benefícios macrovasculares, é o que eu Comentei, né? Então, aparentemente a metiformina não traz proteção cardiovascular. É o hipoglicemiante de escolha em casos de baixa filtração glomerular. Não, a gente não usa quando a gente tem, né? Eh, o clearence de creatina menor que 30, então está contraindicado, então não é o medicamento de escolha. E a apresentação de liberação lenta aumenta os efeitos gastrointestinais, pelo contrário, o Nome comercial da metifermina é o glifage. Então, a gente
tem o glifagem XR, que é a metiformermina de liberação prolongada. E essa liberação prolongada, ela diminui os efeitos adversos da mformina. Então, lembrar sempre que a vitamina, a metformina pode causar e redução da absorção da B12. Análogos do GLP1. Lembra que eu falei lá no início da aula que a gente tem um hormônio chamado GLP1 que vai até o pâncreas, estimula a liberação da insulina e Diminui o glucagon. Então, a gente tem hoje uns medicamentos que são muito interessantes pro tratamento do diabetes, que são agonistas do receptor de GLP1. Eles ocupam e estimulam esse receptor.
O GIP e o GLP1, que são os hormônios ecretínicos, eles têm uma meia vida muito curta. Assim que eles são liberados, eles são degradados. Aqui esses análogos de LP1, eles ocupam e tem uma meia vida muito prolongada. A gente tem, por exemplo, a liraglutida, né, que É um de uso diário, muito utilizado, né, nome comercial, victosa saxenda. O exenatida e a lixenatida quase não são utilizados mais, né? Praticamente não são usados. A semaglutida a gente tem ela subcutânea e oral. Então, a semaglutida subcutânea, o Zenpique, o egov é de uso semanal e a semaglutida oral,
que é o ribelsus, é de uso diário e tem a dulaglutida que é o trulicite. E agora, né, nós temos também um análogo do GLP1 e do GIP, que é a tir hepatida, Que tá na moda aí, né, o monjauro. Esses medicamentos hoje são todos utilizados tanto para tratamento do diabetes como para o tratamento da obesidade. Como é que esses medicamentos atuam? Então, ao atuar no receptor de LP1, eles vão estimular a liberação da insulina e reduzir a liberação do glucagon. E eles têm um efeito adicional muito interessante, pois eles diminuem o apetite no sistema
nervoso central e retardam o esvazenamento do estômago. Faz com que o estômago esvazie de forma mais lenta, aumentando a saciedade do paciente. Todos esses efeitos então vão reduzir o apetite o paciente e vai emagrecer. Então, por isso são utilizados no tratamento da obesidade. Efeitos colaterais, principalmente náuses e vômitos, justamente por esse retardo no esvaziamento gástro. E a gente tem um efeito colateral aí teórico que seria um aumento do risco de pancreatite, mas isso não tá muito bem Esclarecido, tá? Quando é que a gente não deve utilizar taxa de filtração glomerular menor que 30? Quando o
paciente tem gastroparesia, já tem um comprometimento no esvaziamento gástrico, quando tem história familiar ou pessoal de câncer medular da tireoide. Estudos em animais mostraram que os análogos do GLP1 aumentavam o risco de câncer medular da tireoide, mas isso ainda não foi provado em humanos e são medicamentos que trazem proteção Cardiovascular e renal. Então, o indivíduo que tem diabetes méditos e usa um análogo do GLP1, ele tem menor risco de morrer por doença cardiovascular. Olha que legal. Além disso, tem menor risco de evolução paraa doença renal crônica e promove, né, tem uma diminuição do peso. Vamos
lá ver então as principais características desse remédio. Não causa hipoglicemia, reduz peso, tem o alto custo, esse é o grande problema, reduz risco cardiovascular e Tem um efeito adicional de proteção renal. Homem, 45 anos, com diagnóstico recente de diabetes, apresenta-se para consulta de segmento. Ele tem, ó, o IMC de 32, obesidade, e sua hemoglobina glicada de 8,5. Seu médico, então, recomenda mudanças no estilo de vida e inicia a metiformmina. Após 3 meses, a hemoglobina glicada cai para 7.8, ainda está alta, mas ele expressa dificuldades em manter uma alimentação adequada, está Preocupado com risco de complicações
do diabetes. Considerando as diretrizes atuais para o manejo do diabetes 2, quais das seguintes condutas é a mais indicada? Suspender metiformermina e trouzir sufoniureia. A sufoniureia é um medicamento que aumenta a produção e secreção de insulina. O paciente é obeso. Se eu aumentar a insulina, eu posso até aumentar ainda mais o peso dele. Então, não é a melhor opção. Introduzir insulina basal, não é a hora Da insulina. Iniciar um agonista do GLP1 junto com a metiformermina, excelente opção. O paciente é obeso e o análogo do GLP1 vai melhorar a glicemia e vai promover a perda
de peso desse paciente. Então, correta. Alternativa C. Em diabéticos obesos, a gente vai sempre pensar em usar um análogo do GLP1. Um agonista de LP1 liraglutida deve ser iniciado para pacientes diabéticos em doses baixas, com o objetivo de diminuir a ocorrência D. Então, quando a gente Vai usar um análogo de LP1, a gente começa sempre com as doses mais baixas e vai aumentando progressivamente. No caso da lira aglutida, a gente vai aumentando, né, a cada semana, no caso dos remédios semanais, a cada quatro semanas, justamente para evitar os efeitos colaterais naesivômitos. Então, correta a alternativa
A. A classe de droga para tratamento do diabetes que tem a vantagem de perda de peso é a carbose, Em geral não promove perda de peso. Tiasolinediona, que a piogglitasona, pode até causar ganho de peso, sufoneuré também é ganho de peso. Então, agonista do GLP1 são medicamentos que trazem perda de peso. Outra classe muito interessante também são os inibidores da SGLT2. Lembra que eu falei que quando a gente tem a hiperglicemia, a gente tem uma hiperativação dos cotransportadores de sódio e glicose no rim e esses cotransportadores aumentam a reabsorção Renal de glicose e sódio. Então
a gente tem alguns medicamentos que bloqueiam esses cotransportadores. Ao bloquear os cotransportadores de sódio e glicose, o que que vai acontecer? o organismo não vai reabsorver sódio e glicose e a gente vai ter então glicosa. O indivíduo vai eliminar glicose pela urina e não só glicose, sódio também. São as gliflosinas, empagliflosina, Dapagliflosina e canagliflosina. A cana gleflosina hoje a gente quase não utiliza porque saiu um estudo mostrando que a canagflosina poderia aumentar o risco de amputação. Então as mais utilizadas hoje empagliflosina e tapagliflosina promovem glicosúria, glicosúria e nacriese, perda de sódio pela urina. A partir
do momento que a gente tem perda de sódio pela urina, ele tem um efeito diurético e reduz a pressão arterial. Se eu elimino glicose Pela urina, é menos glicose que eu vou absorver, menos calorias. Isso promove também uma perda de peso. Efeitos adversos. Por promover perda de glicose, essa glicose pode se acumular ali no trato genital da mulher, do homem, alterar o pH, a gente pode ter aumento do risco de infecções urinárias, tanto infecções bacterianas como infecções fúndicas. Um outro efeito colateral também que as provas de residência adoram é a cetacidose diabética. Eugliccêêmica, o paciente
tem cetacidose, mas com glicose normal, com glicose menor que 250. Pode causar hipotensão pelo efeito diurético. A gente tem que ter cuidado com essa classe de medicamentos em idosos que usam eh diuréticos e lembrar da amputação com a cana glifosina. Não devem ser utilizados em pacientes com taxa de filtração glomerular menor que 20 em diabetes méritos tipo 1. São medicamentos que trazem proteção Cardiovascular. Se o paciente com diabetes usa um inibidor da SLT2, ele tem menor risco de morrer por doença cardiovascular e traz proteção renal, diminui o risco do indivíduo evoluir com progressão da doença
renal. E são utilizados hoje, inclusive em pacientes com insuficiência cardíaca sem diabetes méitos. Esses medicamentos reduzem mortalidade e internação de indivíduos com insuficiência cardíaca, sendo ele diabético ou não, tá? Então são Medicamentos bem interessantes pra proteção cardiovascular. Então são medicamentos que não causam hipoglicemia, tem uma redução do peso, problema alto custo, tem proteção cardiovascular, reduz o risco cardiovascular e reduz também progressão de doença renal. Tem um estudo, por exemplo, que que mostrou uma redução em até 50% do risco do indivíduo evoluir paraa diálise. Vamos resolver questões agora dos inibidores da SGLT2. A escolha do agente
hipoglicemiante deve ser individualizada. Para qual dos pacientes diabéticos você prescreveria um inibidor da SGLT2? Paciente com nefropatia diabética e clearance de creatinina estimado de 40. o paciente, esse paciente poderia utilizar, provavelmente o remédio traria benefícios para por conta da questão renal. A gente tem que lembrar também Que quanto menor a função renal do paciente, menor o efeito hipoglicêmico dos inibidores da SLT2. Mas essa alternativa não está totalmente eh incorreta, tá? Por quê? Porque o paciente vai ter benefícios renais. paciente com insuficiência cardíaca após infarto que continua a ter queixas anginosas aos moderados fortes aqui. Pronto,
né? Lembrar sempre da insuficiência cardíaca, do alto risco cardiovascular pra gente usar o inibidor Da SGLT2. Então, a correta alternativa B. Pacientes com polineuropatia periférica e passado de úlcera, lembra que a cana gliflosina aumentou o risco de amputação, então a gente não vai usar. Diabético por dois com antecedente cetacidose. Um dos efeitos colaterais não é a cetoo acidose diabética euglicêmica. Então aqui também não. Paciente com urolitiíase passag de cistite de repetição. Um dos efeitos colaterais do remédio é justamente Infecções urinárias de repetição. Então a melhor opção paciente com insuficiência cardíaca. Os inibidores da SGLT2 são
uma classe de drogas hipoglicemiantes que têm determinados efeitos benéficos além do controle glicêmico. Qual dentre os abaixos relacionados não é efeito benéfico? redução do risco de cetacidose. Pronto, ó, na verdade, o remédio aumenta o risco de cetacidose. Redução da mortalidade por insuficiência Cardíaca em pacientes não diabéticos, correto? Redução da velocidade de progressão da disfunção renal em pacientes com nefropatia, correto? Redução da mortalidade em pacientes não diabetes com doença renal crônica e proteinúria. Sim, a gente tem benefícios em pacientes com doença renal crônica. Redução da taxa de hospitalização em pacientes diabéticos com insuficiência cardíaca. Sim, são
utilizados hoje em pacientes com insuficiência cardíaca, Mesmo esses indivíduos não tendo diabetes. Então, a correta, ó, alternativa A, né? Então ela aumenta o risco de cetacidose. Medicamento utilizado no tratamento do diabetes que tem como mecanismo de ação inibição do cotransportador de sódio e glicose. Lembrar então das gliflosinas. Então tá aqui, ó. Daag gliflosina é um representante dos inibidores da SGLT2. 57 anos, procura atendimento com vômitos e sonolência. Olha o que que ele apresenta no laboratório. Uma glicemia de 220, mas tem um bicarbonato diminuído, anogap aumentado e um pH menor que 7.3. Que que esse paciente
tem? Cetoacidose diabética euglicêmica, cetoacidose diabética com glicose normal, com glicose menor que 250. Então, a classe farmacológica com potencial para desencadear o quadro Clínico e inibidor da SGLT2, tá? As provas de residência adoram essa informação, esse efeito colateral dos inibidores da SGLT2. Inibidores da DPP4 são as gptinas. A gente tem alinagleptina, citagliptina, saxagleptina, vudagle, alogliptina, evogliptina, tá? O que que esses, como é que esses medicamentos atuam? Eles aumentam a meia vida do GLP1. O GLP1 e o GIP, assim que eles são liberados, eles São rapidamente degradados por uma enzima chamada DPP4. Então, se eu inibo
a DPP4, a meia vida do gip, do GLP1 vai estar aumentada, então eles vão ter mais tempo para ação. Como é que esses esses medicamentos atuam? Eles vão até o pâncreas, estimulam a produção de insulina no pâncreas e reduzem a liberação do glucagol no pâncreas. São medicamentos que a gente não associa com os análogos do GLP1. Não tem sentido. Tanto o análogo do GLP1 como os Inibidores da DPP4 vão atuar no mesmo sistema. Então a gente utiliza uma classe ou outra. Qual a grande vantagem desses medicamentos? São muito seguros. Eles praticamente não causam nenhum efeito
colateral. são muito interessantes pra gente utilizar em idosos. É aquele remédio que você vai prescrever no fim de semana, na sexta-feira, e o paciente não vai te ligar no final de semana, tá? A gente precisa ajustar a dose desses Medicamentos pra função renal, com exceção da linvem isso, porque também as provas gostam. A lina gleptina pode ser utilizada em pacientes com doença renal, sem necessidade de ajuste de dose. E quando a gente fala das gliptinas, dos inibidores da DPP4, eles não causam hipoglicemia, tem efeito neutro no peso, tem alto custo, efeito neutro no risco cardiovascular,
não aumenta e nem diminui o risco e tem um efeito neutro No risco adicional renal, então não promove proteção renal. 55 anos com diabetes tipo 2, obese assintomático e uso de metformmina 2 g ao dia. Hemoglobina glicada de 8.1. Então ele tá usando metifermina e tem um diabetes descompensado. Para o controle desse paciente, o mais adequado é insulina regular. Não tá na hora ainda de usar insulina. A gente pode, ele está usando só metiformina, a gente pode associar outros medicamentos. Sufonia Ureia não é a melhor droga nesse momento, né? A sufonia é um remédio que
aumenta risco de hipoglicemia. Então já eh aumenta ganho de peso, então ele fica lá no final da fila quando a gente vai escolher um segundo medicamento para associar com a mediformina. O inibidor da DPP4 envolvido na metabolização do GLP1, correto? Aí olha só a alternativa B aqui, ó, fala que a sufoniureia é uma droga capaz de reduzir a resistência à insulina. Não, ela não tem esse Mecanismo de ação. A sulfonureia é um secretagogo, ele estimula a produção e liberação de insulina no pâncreas. A carbose secretago de insulina? Não, a carbose não é secretagogo de insulina.
Então, a única correta é que o inibidor da DPP4 está envolvido na metabolização do GLP1. Uma vez que eu inibo a DPP4, eu aumento a minha vida do GLP1. Então, correta a alternativa D. Pioglitazona. Então, a pioglitazona, né, A gente tem a pioglitazona na dose de 15, 30 e 45 mg. É uma medicação que atua na resistência periférica à insulina. Vamos dizer que é um complemento da metformina. A metiformina vai atuar principalmente diminuindo a produção hepática de glicose e a piogglitazona vai atuar reduzindo a resistência à insulina no tecido adiposo e no músculo. Eu adoro
piogglita. tem resultados excelentes com essa medicação, mas muita gente não gosta. Por quê? Porque ela Pode causar retenção hídrica, edema e pode causar ganho de peso. Hoje essa medicação é muito interessante pra gente tratar a doença hepática gordurosa, não alcoólica, que hoje é chamada de doença hepática metabólica. A gente tem evidências de que a piogglitazona pode até diminuir em certo grau a fibrose hepática desses pacientes, tá? Ele pode causar então edema, ganho de peso e aumentar o risco de fraturas. A gente não vai utilizar em pacientes com taxa De filtração glomerular menor que 15 e
em pacientes com insuficiência cardíaca classe 3 e classe 4. É um remédio que pode causar retenção hídrica, então pode descompensar a insuficiência cardíaca. Pioglitazona não causa hipoglicemia, pode causar ganho de peso, tem um alto custo, traz proteção cardiovascular e tem um efeito neutro no risco, né, de progressão da doença renal. Então são medicamentos que, como a os inibidores da SGLT2, os anális Podem trazer proteção renal. Pacientes que usam piogglitazona tem uma redução do risco, né, de eventos cardiovasculares. Questãozinha. de bioglitazona. Paciente sexo masculino, 43 anos, procurou endocrinologista devido a quadro de diabetes descompensado, apesar do
uso de insulina NPH duas vezes ao dia, associada à alogliptina, que é o inibidor da DPP4. Tem diagnóstico de hipertensão, apneia do sono, sem tratamento. Exame físico, Ó, ele tem obesidade, né, o IMC de 34, um aumento da circunferência abdominal, uma hipertensão arterial e tem presença de acantose nígrans e acrocódons. Que que isso indica? Que ele tem resistência à insulina. Exames laboratoriais, glicemite 185, pósprandial de 205, glicada 9.7. Então, a o controle de diabetes dele está muito ruim. E, ó, tem o peptídeo de C de 3.5. O que que é o peptídeio C? O peptídeo
C é um marcador que a gente Utiliza para avaliar a produção pancreática de insulina. Então, é o marcador que indica se o pâncreas está funcionando ou não ou está funcionando ou não. Aqui no caso, esse paciente tem o peptíde C normal, então ele está produzindo insulina. Sim. Qual é o maior problema dele aqui? É a resistência à insulina. Então você pode observar que o paciente tá usando altas doses de insulina e mesmo assim não tem um bom controle glicêmico. Porque o problema Não é a produção de insulina, não é a quantidade de insulina, é a
resistência à insulina. Esse paciente às vezes vai aumentar, aumentar, aumentar a insulina e a glicemia dele nunca vai abaixar. Ele tem a cantose, tem a Croncas, tudo isso indica, então, que ele tem muito mais o componente de resistência à insulina do que de diminuição na produção de insulina. Com o objetivo de amenizar o quadro de resistência à insulina do paciente, quais drogas teriam efeito Direto na melhora da sensibilidade à insulina? Então, a gente tem duas drogas que atuam na resistência à insulina, pioglitazona e metiformina. Alternativa correta, alternativa D, ó, meteformina e pioglitas. Esse paciente às
vezes poderia até tentar tirar a insulina e manter só a medicação. Por quê? Porque ele tem produção e ele tem muito mais o componente de resistência à insulina. Mulher, 62 anos, comparece a unidade básica de saúde, pois tem Apresentado piora de um quadro de dispineia aos esforços. Então, isso aqui já indica que ela tem insuficiência cardíaca. Relata acompanhar essas comorbidades com especialistas. Tem um quadro de suficiência cardíaca de fração de gestão reduzida hipertensão e diabetes tipo 2. Apesar do uso de diversas medicações, seus exames recentes apontam que sua hemoglobina está em 8.2. No caso hipotético,
considerando a Prevenção quaternária e os efeitos deletérios da polifarmácia, assinale a alternativa que apresenta medicação que deve ser suspensa. Empagliflosina é o inibidor da SGLT2, traz benefícios pra insuficiência cardíaca. Dagliflosina também inibidor da SGLT2. Anlodipinidiogoxina, né, podem ser usados em pacientes com insuficiência cardíaca, mas a piogglitazona não. Então a piogglitas a gente vai suspender, pois A paciente tem insuficiência cardíaca. Sufoniureias, a gente tem várias sufoniureias, são medicamentos que atuam estimulando a produção e liberação de insulina pelo pâncreas. A gente tem a gbenclamida, gliclazida, gimepirida, gpisida, clorpropramida, que praticamente não é utilizada mais. Então, imagina o
seguinte, o paciente é obeso, tem resistência à insulina, você vai dar sufoniureia, vai dar sufoniureia pro Paciente que às vezes é até hiperinsulinêmico. Então, por isso hoje a sufoniurea geralmente tá lá no final da lista quando a gente vai escolher outros medicamentos para associar com a mente formina. E outra coisa, imagina lá o pâncreas, ele já está sobrecarregado, tá tendo que produzir muita insulina e você vai lá e vai obrigar ele a produzir mais insulina ainda. Mas a gente usa ainda, tem alguns casos que são interessantes. Então a sufonia uré, por Exemplo, é interessante naquele
paciente que não tem tanta resistência à insulina, aquele paciente diabético magro, tem poliúria, polidipsia, polifago, representa que ele tem insulinopenia, né, redução na produção de insulina. você vai usar um remédio para estimular essa produção. São medicamentos então que estimulam a produção de insulina no pâncreas. Se eu aumento insulina, eu aumento o risco de hipoglicemia e a Insulina não é um hormônio lipogênico. Por isso, aumentando a insulina, eu posso promover ganho de peso. Esses medicamentos não devem ser utilizados em pacientes com doença renal grave, né, e insuficiência hepática. E a gente tem que ter cuidado naqueles
pacientes que são mais sensíveis à hipoglicemia, principalmente idosos, tomar muito cuidado com o uso das sufonureias. E aí, qual é a melhor sufonia pra gente usar? Que a gente mais Utiliza é a gliclaslazida. Ela tem um melhor perfil de segurança no tratamento do diabetes. Ela causa menos hipoglicemia do que, por exemplo, a glimepirida e a gbenclamida. Então, a gente tem glibenclamida, é a que mais causa hipoglicemia. Depois glimepirida e por último gliclazida e gpisida. Então vai utilizar uma sufoniure, prefira a gliclazida. Tem às vezes aquele paciente que é diabético, já tá usando aí três, quatro
classes de medicamentos, a gente Não tem um bom controle e ele se recusa a usar insulina. Aí uma opção, né? A gente pode usar sim a sulfoniureias. E com a gliclazida é comum a gente ter bons resultados. A sufoniureia são dos medicamentos para diabetes que a gente tem maior redução da hemoglobina glicada e muuit das vezes usando a gliclazida a gente não tem tantos efeitos adversos, tá? Então é uma medicação que pode sim causar hipoglicemia, podem causar ganho de Peso, tem o custo baixo, né? Inclusive a glibenclamida é até gratuita, tem efeito neutro no risco
cardiovascular e um efeito neutro na proteção renal. Durante o tratamento do diabetes, algumas das medicações usadas podem causar inúmeros efeitos adversos. Assinale a alternativa que apresenta a medicação mais comumente associada à hipoglicemia. Mete formina não. E aí a gente tem aqui várias sufoniureias, ó. Glibenclamida, glipisida, glimepirida ou Gliclazida. A que mais causa é a glienclamida. Quando a gente pensa na Sofonia Ureias, 56 anos, sexo masculino, queixa-se de aumento do peso corporal após o início de um medicamento pro diabetes tipo 2. O medicamento que tem maior relação com o aumento do peso, liraglutida é usado para
perda de peso. Empangliflosina, perda de peso. Metiformina tem efeito neutro ou pode causar perda de peso. Saxagleptina, efeito neutro no peso. A Glimepirida, que é uma sufoniureia, ela causa ganho de peso. A gente tem ainda as glinidas, que raramente são utilizadas atualmente, são medicamentos também que estimulam a secreção pancreática de insulina. Em geral, a gente usa a glinida para evitar a hiperglicemia pós-prandial. Então, ela é utilizada antes das refeições para evitar essa hiperglicemia pósprandial, tá? pode causar, assim como a sufoniureia, hipoglicemia, ganho de peso E a gente não utiliza em pacientes com taxa de filtração
glomerular menor que 30. E a carbose, que também raramente é utilizada, a carbose diminui muito pouco a hemoglobina glicada, atua retardando a absorção intestinal de glicose e reduz também a glicemia pós-prandial, efeitos colaterais, tá? Trato gastrointestinal, flatulência, distensão abdominal, dor abdominal, tá? Aqui eu trago um slide então que traz a potência das medicações. Então, meteformina, Sufoniureia, glinidas e semaglutida reduz a hemoglobina glicada em 1.5 a 2%, então são os mais potentes. Pioglitazona, análogos do GLP1, diferente da semaglutida, né? Porque a semaglutida aqui, ó, também é o análogo do GLP1. Outros análogos de LP1, 0.8 8
a 1.4 de redução na glicada. Inibidores da DPP4, inibidores da SGLT2 05 a 1% de redução, a carbose 05 a 08%. Tá? E aí a gente tem que entender também que o diabetes é uma doença progressiva. Quando o indivíduo descobre que tem diabetes, 50 a 80% do pâncreas não funciona mais. E a cada ano que passa, esse pâncreas vai ficando cada vez mais doente. Então a gente vai tendo uma redução progressiva da produção de insulina. Então aqui, ó, a gente tem, né, a produção de insulina, ó, e progressivamente essa produção de insulina vai diminuindo até
que chega um momento aqui, ó, que o pâncreas não produz praticamente nada de insulina. É A hora que a gente tem que iniciar a insulina. Então aqui nas fases iniciais, a gente começa o tratamento com a metiformina. Passa um tempo, a metiformina sozinha não consegue controlar o diabetes. A gente usa terapia dupla, daqui a pouco terapia tripla, daqui a pouco terapia quádrupla. Às vezes a gente usa cinco classes de medicamentos até que chega o momento que os remédios por via oral não resolvem mais. Por quê? Porque o pâncreas não tá Mais produzindo insulina. Aí é
a hora da gente iniciar a insulina no tratamento do diabetes tipo 2. Então a gente tem que entender isso. A gente começa em geral com monoterapia ou terapia dupla e a doença vai piorando progressivamente. Por isso a gente vai correndo atrás e vai associando outros medicamentos. Isso aqui então são as recomendações da Sociedade Brasileira de Diabetes, né, em relação ao tratamento do diabetes. Então, se o indivíduo tem uma Hemoglobina glicada menor que 7,5, ó, a gente vai iniciar a monoterapia com metiformina. Se a hemoglobina glicada tá entre 7,5 e 9 aqui e o paciente não
tem sintomas, terapia dupla e às vezes até terapia tripla. Se o paciente tem uma hemoglobina glicada maior que nove, mas não tem sintomas, terapia dupla, às vezes terapia tripla. E se o paciente tem hemoglobina glicada maior que nove, mais sintomas, aí a gente pode usar medicamentos, mas a gente vai ter que Usar a insulina, tá? Para algumas entidades, eles consideram o uso da insulina quando a glicada tá acima de 10. Se ele iniciou metformina e imunoterapia, eu reavaliei em 3 meses, ele não atingiu as metas, eu vou paraa terapia dupla. Fez terapia dupla, não tive
um bom resultado em três meses, terapia tripla. E aí eu vou intensificando e associando outras medicações. A mesma coisa aqui. Iniciei terapia dupla, avaliei em três meses, Não tive uma boa resposta. Terapia tripla, terapia com quatro medicamentos e aí eu usei quatro, cinco classes diferentes, não tive uma boa resposta. Eu vou então associar a insulina. OK? Então aqui, ó, homem 63 anos, assintomático, retorna à unidade básica de saúde para resultado de exame. Ele tem então uma glicemia de 191, glicada de 7.1. A conduta é quando a gente tem então paciente com a glicada menor ou
igual a 7,5, a gente vai iniciar Monoterapia com metformina. É a medicação de primeira escolha. Então, qual medicamento, né? A gente iniciou a metiformina, o paciente, reavaliamos esse paciente com 3 meses, que é o tempo, né, pra gente poder avaliar de forma adequada hemoglobina glicada. Avaliou com o três meses, esse paciente não teve um bom controle. Qual o medicamento associado? Então, o ideal, se a gente, se o paciente tiver Condições financeiras, sempre interessante, um análogo do GLP1 vai promover proteção cardiovascular, perda de peso, um inibidor da SGLT2 vai promover proteção cardíaca renal, perda de peso.
Então, se o paciente tem diabetes e alto risco cardiovascular, a gente vai preferir as medicações que trazem proteção cardiovascular. Análogo de GLP1, inibidor da STLT2. Se ele tem doença renal, vamos usar um remédio que traz uma proteção renal adicional. Inibidor da SGLT2. E se ele tem obesidade, a gente prefere o análogo do GLPU. Então, a gente tem, né, tem algumas entidades, há um tempo atrás, a Sociedade Americana dos Endocrinologistas clínicos, né, eles colocaram pra gente uma hierarquia entre as medicações que eu achei bem interessante, que é meteformina, depois análogo de LP1, inibidor da SGLT2, inibidor
da DPP4, piogglitas e por último, a sufonia urés. Por quê? Porque Esses medicamentos que estão no topo aí da lista são medicamentos que além de diminuir a glicemia, eles trazem outros benefícios, como proteção renal, proteção cardiovascular. E agora? E as metas, né? Isso todo mundo me pergunta, qual é a meta do controle glicêmico. Então, essa aqui são as metas da Sociedade Brasileira de Diabetes. Então, hemoglobina glicada. Para pacientes em geral com diabetes méitos tipo 1 ou tipo dois, a recomendação é ter uma Hemoglobina glicada menor que sete. Glicemia de jejum ou antes das refeições, entre
80 e 130. 2 horas após a refeição, menor que 180 e ao deitar entre 90 e 150. Mas a gente tem que levar em consideração, por exemplo, se o indivíduo é idoso, uma criança, a gente pode ter metas menos rígidas. Em um idoso, dependendo do estado de saúde dele, é mais importante você evitar hipoglicemia do que ter um controle rígido do diabetes. Então, em idoso, a Gente pode ter um controle menos rígido. Observem aqui essas metas, ó. Em um idoso saudável, a gente pode aceitar uma iglicada menor que 7,5. Ah, vamos buscar menor que 7,
OK, mas a gente pode aceitar menor que 7,5. E as outras metas são iguais, né? Jejunho e antes das refeições entre 80 e 130. 2 horas após a refeição menor que 180 e ao deitar entre 90 e 150. Aqui, ó, a gente já tem um idoso comprometido, o idoso frágil. Então, a gente pode aceitar uma glicada Menor que oito, uma glicemia de jejum ou antes das refeições, menor que 150, 2 horas após a refeição, menor que 180 e ao deitar, ó, menor que 180. Agora, um idoso muito comprometido, a gente vai evitar que ele fique
com a glicose muito alta e que ele tenha hipoglicemia. Então, a meta vai ser individualizada. Em jejum, por exemplo, a gente pode aceitar uma glicemia menor que 180, entre 100 e 180 e ao deitar, ó, até 200, entre 110 e 200. Criança e Adolescente, o ideal uma glicada menor que sete, a de jejum entre 70 e 130, pósprandial menor que 180 e ao deitar entre 90 e 150, tá? Então, segundo o Standards of Car em diabetes 2024 da American Diabetes Association, pode-se objetivar metas diferentes de hemoglobina glicada no diabético, a depender de suas características. Então
eu trouxe essa questão aqui para vocês verem que essas metas variam de acordo com a literatura pesquisada. Aqui, por Exemplo, ó, leve em consideração as orientações da American Diabetes Association. Vamos lá, ó. Um jovem com grande expectativa de vida e níveis mais restrito, níveis mais restritos de hemoglobina glicada menor que 5,5 podem ser desejáveis, aí é muito baixo. Pra gente ter uma hemoglobina glicado de menor que 5,5, isso vai acontecer se o paciente tiver muitos eventos de hipoglicemia. Então a gente não vai buscar essa meta. 12 frágil. Níveis mais Altos como menor que sete são
tolerados, visando diminuir a polifarmácia. Então, idoso frágil, a gente aceita, por exemplo, uma glicada até oito. Jovem com grande expectativa de vida, níveis mais restritos, como menor que 6.4 podem ser desejáveis? Sim. Então, a gente vai ver em algumas literaturas uma recomendação às vezes para ter uma glicada menor que 6.5. Por isso que eu trouxe essa questão para você ver que, né, dependendo da literatura, as metas De controle são diferentes. E 12 frágil, níveis mais altos como -9 são tolerados, mas aí nove, né, em geral é muito alto. Então, correto a alternativa C. Em jovens
com grande expectativa de vida, a gente pode buscar níveis de hemoglobina glicada mais baixos. Sobre as atuais recomendações de metas de um paciente com diabetes, segundo as diretrizes da Sociedade Brasileira de Diabetes, qual a alternativa correta? As metas glicêmicas iniciais são definidas Pela idade e sobrepeso? Não é pelo sobrepeso. A gente leva em consideração a idade, sim, mas não o sobrepeso. A meta de hemoglobina glicada menor que sete como limite superior de controle em pacientes com diabetes? Em geral, sim, né? A fragilidade do em geral, sim, mas olha só, em idosos, idosos muito frágeis, a
gente aceita níveis mais altos, né? Então está correto. Então vai depender muito da idade, da fragilidade do paciente. A fragilidade do paciente No momento da avaliação é definitora das metas glicêmicas? Sim. Então, idosos frágeis já a gente aceita metas menos rígidas. A meta de glicemia define 100 como limite superior da efetividade do controle em jejum? Não. Então, em geral, em jejum, a gente aceita uma glicemia menor que 130. Os objetivos e alvos no tratamento do paciente com diabetes são glicada maior que sete, não. Glicemia de jejum entre 70 e 30 e glicemia pósprandial Menor que
180. Sim, tá correta. Glicemia de jejum abaixo de 100, a gente pode aceitar menor que 130. IMC não tem nada a ver, então correta, né? B em geral, glicemia de jejum, a gente procura uma glicemia entre 70 e 130 e a pósprandial menor que 180. Aula muito longa, né? Cansativa. Tenho certeza que chegando no final aqui vocês estão bem cansados. Eu acredito que muita gente parou no meio, depois voltou a a assistir. Mas hoje, né, essa aula tá Bem completinha, é bem atualizada. Espero que vocês tenham gostado. Grande abraço e até mais.


















![Diabetes Mellitus - Fisiopatologia; Definição; Tipos; Exames; Diagnóstico. [Patologia]](https://img.youtube.com/vi/gS9QxvMTJXA/maxresdefault.jpg)

