o las el doctor mariano coro news docente de la fundación barceló facultades de medicina hoy vamos a ver el tema aparato reproductor masculino los componentes del aparato reproductor masculino son los testículos un sistema de conductos dentro de los cuales vamos a encontrar los conductos deferentes el epidídimo el conducto deferente y el conducto calculador y una serie de glándulas anexas entre las cuales encontramos las vesículas seminales la próstata y las glándulas bull uretrales para clasificar los órganos del aparato reproductor masculino podemos encontrar varias formas de hacerlo esta que vamos a mencionar es una de las más
comunes podemos dividirlo en dos grandes grupos el órganos esenciales y órganos accesorios dentro de los órganos esenciales vamos a encontrar las gónadas que son los testículos en el hombre y dentro de los órganos accesorios la red tubular que mencionamos en la diapositiva anterior las glándulas accesorias y los genitales externos también podemos clasificarlos directamente como genitales internos y genitales externos dentro de los genitales internos vamos a encontrar a la próstata a las glándulas burgos letra les las vesículas seminales a los testículos al epidídimo en los conductos deferentes y dentro de los genitales externos al pene y
al escroto comenzamos a analizando el testículo que es la gónada masculina son dos pequeñas glándulas de aproximadamente 35 x 25 centímetros aproximadamente están contenidos en el escroto que funciona como una bolsa está en una temperatura menor que la temperatura corporal aproximadamente un grado menos que la temperatura normal del organismo y esto favorece a la formación de los espermatozoides la función de esta glándula es la producción de esperma y de testosterona por ende es una glándula mixta parte de su secreción base al exterior del esperma y parte de su secreción hacia la sangre que es la
testosterona está rodeado por una túnica fibrosa denominada algo genia y el órgano está compartimentado por medio de través q las que discurren hacia su interior formando pequeñas lobulillos uno de los titulares encontramos una red de to los denominados túbulos seminíferos en los cuales se van a producir los espermatozoides cada uno de esos túbulos seminíferos cuenta con un epitelio denominado epitelio seminíferos que es donde vamos a encontrar las células precursoras de los espermatozoides y además unas células muy particulares denominadas células desertor y que forman la barra de mathó testicular que protege el desarrollo expo matiko y
además le dan sostén a las células progenitoras de espermatozoides para su correcto desarrollo luego de los túbulos seminíferos vamos a encontrar una red tubular denominada conductos escritores desde los túbulos seminíferos parte en una red tubular pequeña denominado túbulos rectos con un epitelio cúbico simple que comunican a los túbulos seminíferos con otra red tubular más grande que es la red de textil esta red de textil que se encuentra hacia el centro del testículo se comunica a su vez por otra serie de conductos denominados conductos deferentes con una red tubular mayor denominada conducto el epidídimo o epidídimo
secas así la red de conductos escritores queda conformada por los túbulos rectos la red de textil y los conductos deferentes y le pedimos una red tubular más amplia en la cual podemos señalar tres áreas anatómicas una cabeza un cuerpo y una cola dentro del epidídimo los espermatozoides se acumulan se almacenan y empiezan a madurar el epitelio que compone al epidídimo es un exterior seo estratificado con cíclicas el epidídimo a su vez se comunica con un conducto de mayor longitud y mayor grosor denominado conducto deferente ese conducto deferente se internaliza hacia la pelvis en busca de
la uretra prostática la función de este tubo es la de producir la eyaculación ya que contiene una luz relativamente pequeña pero una capa muscular muy grande que se contrae de forma rítmica para producir la eyaculación como epitelio presenta un epitelio pseudo estratificado el testículo el epidídimo el conducto deferente están conectados a la cavidad abdominal a través de un cordón denominado cordón espermático este cordón espermático además el contenido del conducto deferente tiene como contenido la arteria testicular el plexo - o pampín informe y nervios además se puede encontrar en contra de cordón espermático al músculo crema
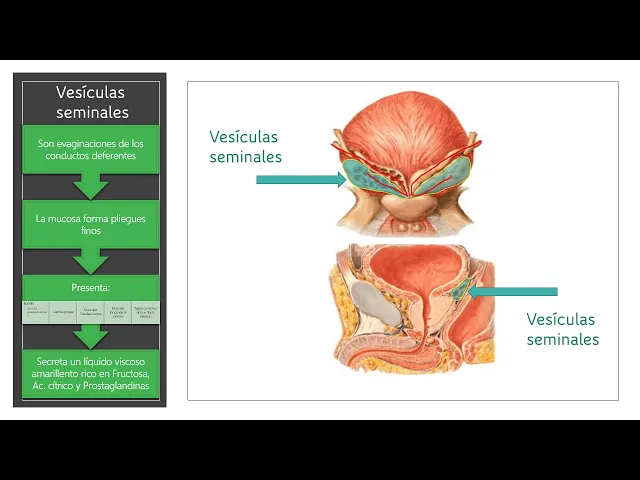
extra la próstata que es la más grande de las glándulas accesorias se ubica alrededor del primer tramo de la uretra por debajo de la vejiga si nosotros observamos a la vejiga y el recorrido uretral vemos a la próstata envolviendo a la uretra apenas sale de la vejiga y conformando una zona de uretra que está en marcha la próstata denominada uretra prostática esta glándula está constituida a su vez por entre 30 y 50 blando las más pequeñas y presenta una secreción líquida que contiene ácido cítrico fosfatasa saciedad y 10 tazas entre otras secreciones las vesículas seminales
son dos pequeñas glándulas que se desarrollan a partir de imaginaciones de los conductos deferentes los conductos deferentes avanzan desde el epidídimo hacia la próstata en busca de la uretra prostática y antes de llegar a ella emiten estas dos pequeñas imaginaciones que se transforman en las vesículas seminales estas vesículas seminales tienen como función la producción de un líquido viscoso amarillento que es rico en fructosa en ácido cítrico de prostaglandinas este líquido tiene como función ayudar a la activación de los espermatozoides ya que toleren mejor su estadio en el tracto genital femenino por último nos queda mencionar
a dos pequeñas glándulas que son las glándulas bulbo uretrales o de cooper que se ubican por debajo de la próstata que desembocan directamente en la uretra esponjosa la función de estas glándulas es producir un líquido presa q la torio que ayuda a lubricar la uretra para que la eyaculación sea más eficiente y además neutralizar la orina que haya quedado remanente en la uretra antes de la eyaculación si observamos a la próstata vemos como por el medio de esa atraviesa la uretra prostática proveniente de la vejiga que avanza hacia el pene formando la uretra esponjosa hasta
su final pero en la próstata además se fusionan con la uretra prostática dos conductos eyaculatorios provenientes de las vesículas seminales y los conductos deferentes el pene está constituido por un grupo de cisternas denominadas cuerpos cavernosos y también otra denominada cuerpo esponjoso por donde atraviesa la uretra esponjosa o peña na estos cuerpos cavernosos tiene la particularidad de poder recibir sangre proveniente de la arteria profunda del pene para producir la erección es por eso que el pene forma parte del aparato genitourinario porque tiene tanto una función sexual reproductora como miccional la elección se da por el llenado
de los cuerpos cavernosos qué distienden al pene y esto es gracias a el sistema nervioso tanto simpático como parasimpático hablamos anteriormente que la producción de los testículos era tanto exocrina como endocrina y la producción endocrina de los testículos tiene que ver con la producción de testosterona que es una hormona esteroide cuya función principal es la producción de los caracteres masculinos la masculinización y además participa en la formación de los espermatozoides la testosterona es producida en testículos gracias a las células de leidy que se encuentran en el intersticio testicular la otra gran función de los testículos
en la producción de espermatozoides estos espermatozoides derivan de las las germinativas masculinas que se encuentran en el epitelio seminíferos en ese [ __ ] helio encontramos células denominadas espermatogonias esas espermatogonias empiezan a sufrir una serie de transformaciones perdiendo material genético transformándose espero nativo en esperanto si los primarios en secundarios y por último en esperma ti es de 23 cromosomas simples finalizado este proceso empieza el proceso espermio génesis donde esas formativas empiezan a transformarse en espermatozoides propiamente dicho el espermatozoide cuenta anatómicamente con una cabeza un cuello una pieza intermedia o intermediaria una pieza principal y una
pieza al final o cola en la cabeza el espermatozoide tiene un capuchón macrosómico que se que va a permitir su incorporación al óvulo y la fecundación del mismo además posee el núcleo con 23 cromosomas simples recordemos que las ramitas femeninas y masculinas ambas cuentan con 23 cromosomas que luego es la fusión de ambas las que darán origen a un nuevo individuo con los 46 cromosomas completos además en la pieza intermedia el espermatozoide cuenta con una gran cantidad de mitocondrias que le dan energía al flagelo que le va a impulsar a través de la mucosa vaginal
uterinas y en las trompas de falopio tenemos que tener en cuenta que los espermatozoides se encuentran en el semen y el semen es un líquido complejo constituido por un 5% de espermatozoides por un 60 a un 70 por ciento del líquido seminal por un 20 a 30 de líquido prostático y un 5% aportado por las glándulas bulbos neutrales o de cooper él se me está constituido por gran cantidad de agua proteínas calcio fructosa los espermatozoides bicarbonato y aproximadamente en cada eyaculación se producen entre 2 a 5 mililitros de semen veamos ahora algunas malformaciones y patologías
comunes del aparato reproductor masculino empezando por equipos para días y espadas hipospadias se refiere a la comunicación o abertura anormal de la uretra que en vez de desembocar en el glande desemboca en la parte inferior del pene en el cuerpo del pene y que puede en realidad tener varias ubicaciones por debajo del glande en el cuerpo o más cerca del escroto su contrapartida es el 'pipa' ya en la cual la uretra desemboca en la parte superior del cuerpo del pene y que también puede desembocar en diferentes posiciones a lo largo la región superior otra patología
común es la criptorquidia en donde el testículo no desciende a través del cordón espermático y se deposita en el escroto esta es una patología a tener en cuenta ya que si el testículo no desciende naturalmente hacia el escroto aumenta las posibilidades de cáncer testicular con una patología frecuente es la fimosis la fimosis es la incapacidad de la piel del prepucio de deslizarse a través del glande hay diferentes grados de fimosis algunas pequeñas y otras con imposibilidad total de deslizamiento y por ende deben ser operadas todas estas patologías requieren en general tratamiento quirúrgico excepto la criptorquidia
dependiendo sus causas puede esperarse a que el testículo descienda naturalmente la vasectomía es una técnica de control natal en la cual los conductos deferentes son seleccionados planteados o ligados impidiendo que los espermatozoides que se forman en los testículos lleguen a los conductos eyaculadores y por ende no formen parte del semen eyaculado estas técnicas dependiendo de la forma en que fueron hechas pueden ser reversibles la hiperplasia prostática benigna es el crecimiento de la próstata que se da naturalmente en los hombres a partir de los 35 años aproximadamente en la cual la próstata va aumentando su tamaño
a medida que el hombre va aumentando de edad y que puede llegar a provocar síntomas urinarios por compresión de la uretra prostática habíamos mencionado que la uretra en su primer trayecto de descenso hacia la uretra peneana pasa a través de la próstata cuando la próstata aumenta su tamaño puede comprimir a la uretra prostática impidiendo que la vejiga pueda vaciarse de orina provocando síntomas urinarios el cáncer de próstata es más frecuente del aparato genital masculino su franja etaria más frecuente de aparición son entre los 60 y los 70 años de edad y se utiliza como método
de screening el tacto rectal a partir de los 50 años si el paciente no tiene antecedentes y a partir de los 40 si presenta antecedentes familiares de cáncer de próstata la ecografía transrectal con biopsia y el antígeno prostático específico que se mide en la muestra de sangre también ayudan al diagnóstico aquí estamos viendo cómo se hace la ecografía transrectal a través del recto recordemos que la próstata está ubicada por delante del recto y es fácilmente palpable a través del tacto rectal para detectar posibles anormalidades y también para colocar el el traductor del ecógrafo y realizar
una ecografía transrectal la tasa de recuperación del cáncer de próstata si es de detectado a tiempo es muy alta con una sobrevida muy alta el cáncer de testículo es en realidad poco frecuente afecta aproximadamente al 2 por ciento de los hombres la edad promedio de aparición es entre los 15 y los 35 años de edad y su tipo histológico más frecuente es el de células germinativas el seminoma el principal factor de riesgo habíamos mencionado anteriormente era la criptorquidia en general se manifiesta como una masa palpable que el paciente mismo se toca y por eso consulta
el 40 por ciento de los pacientes presenta dolor también asociado diagnóstico se utilizan diferentes marcadores serológicos y diagnóstico por imágenes con ecografía y tomografía el tratamiento es en general multimodal y requiere tratamiento quirúrgico y farmacológico gracias por su tiempo