y vamos a pasar ahora con el tema de cardiopatía isquémica estamos en el caso de la cardiopatía isquémica vamos a decir que esta es la primera causa ya lo hemos mencionado de insuficiencia cardiaca es la primera causa de insuficiencia cardíaca vamos a ver comencemos con la definición es un desbalance entre la oferta y la demanda de oxígeno esa es la definición de la isquemia del miocardio es un desbalance entre la oferta y la demanda que es más frecuente disminución de la oferta porque la principal causa de cardiopatía isquémica es la ateroesclerosis la formación de placas
de ateroma en las arterias coronarias que van a producir isquemia en el corazón correcto miren la arteria que más se compromete en primer lugar es la arteria descendente anterior por eso el infarto más frecuente y el infarto de peor pronóstico es el infarto de cara anterior en segundo lugar tenemos la arteria circunfleja y en tercer lugar la descendente posterior en ese sentido en esa dirección es el compromiso la sociedad americana de cardiología no la ha clasificado en seis estadios la lesión de la ateroesclerosis el primer estadio es una lesión inicial que no se deja ver
el segundo estadio es la famosa estría grasa la estría grasa que es el acúmulo de macrófagos que han fagocitado el ld l oxidado acuérdense que se forma la célula espumosa no que es el macrófago que fagocitó el ldl oxidado y su acúmulo se llama estría grasa la lesión tipo 3 en la lesión intermedia la lesión tipo 4 es la formación de placas de ateroma y hay un núcleo de colesterol la lesión tipo 5 en la placa fibra ateromatosa porque se forma una placa fibrosa y la lección tipo 6 que la voy a poner de otro
color ruptura o el famoso accidente de placas el accidente de placas porque acá la placa ateromatosa se rompe y se forma un coágulo se formó un trombo que va a producir una isquemia aguda por eso hay dos formas clínicas de la cardiopatía isquémica la forma crónica que se llama angina estable y la forma aguda producto de la ruptura de la placa erosión de la placa se forma un trombo que produce un esquema aguda conocido con el nombre de sica síndrome isquémico coronario agudo por eso hay dos formas clínicas obviamente ya las otras son muertes súbitas
etcétera no ya esta es la única causa la ateroesclerosis no de la cardiopatía isquémica no hay otras causas por ejemplo el vasoespasmo coronario que se conoce con el nombre de angina de prince metal que se ve más frecuente en gente joven que consume cocaína por vaso espacio también tenemos vasculitis como kawasaki que forma microaneurismas coronarios y produce infarto o el síndrome x porque es un daño una alteración de la microcirculación falla en los receptores de adenosina recuerden que la adenosina no es cierto son unas sustancias que producen vasodilatación coronaria entonces cuando fallan estos receptores de
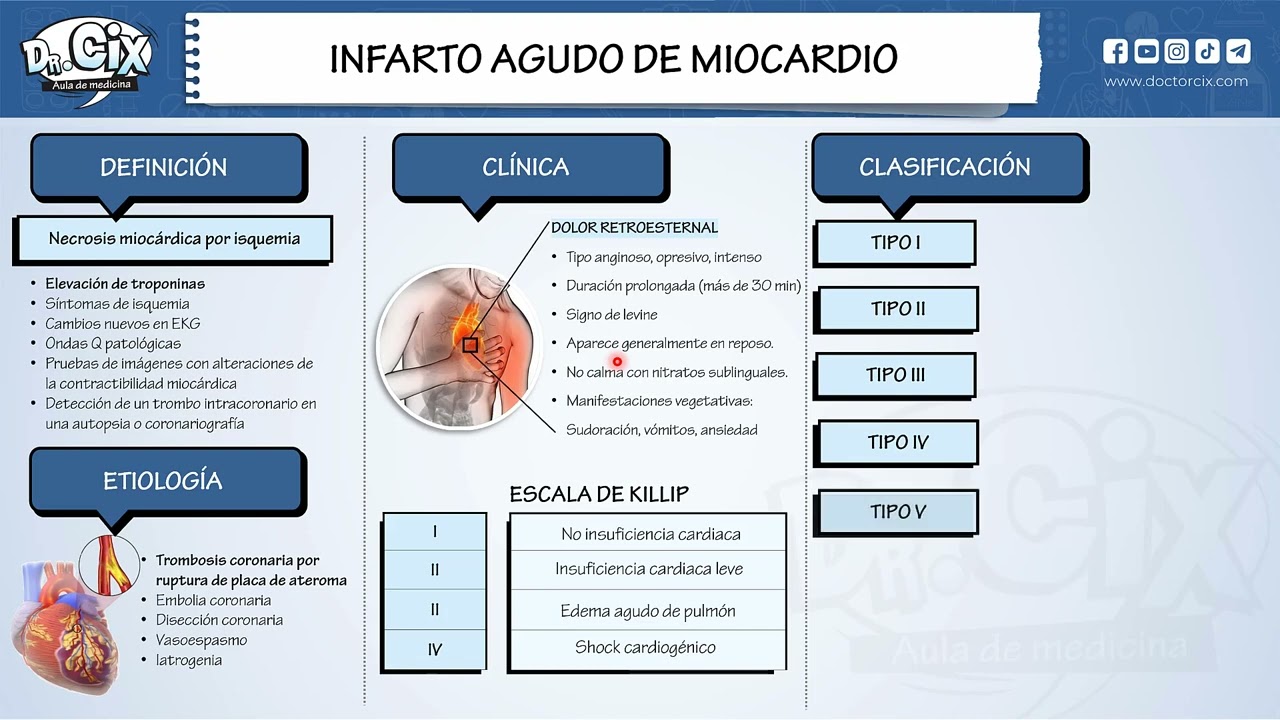
adenosina se altera la microcirculación y eso va a generar cardiopatía isquémica es el llamado síndrome x de chicos les han preguntado factores de riesgo cardiovascular el diagnóstico de cardiopatía isquémica chicos es un diagnóstico clínico doctor necesito el electrocardiograma necesito eco carrera no es un diagnóstico clínico hay que ver los antecedentes hay que ver los factores de riesgo y los factores de riesgo mayores son estos varón adulto mayor diabético hipertenso dislipidemia y tabaco esos son los factores de riesgo mayor es obviamente la edad el sexo son no modificables y los otros son los modificables recuérdate que
en el paciente diabético es un paciente de alto riesgo isquémico es de alto riesgo isquémico el paciente diabético no hace complicaciones vasculares también tenemos pues el paciente hipertenso o al declive de mikko y el paciente fumador tanto se acuérdense que el diagnóstico es clínico a ahí está el diagnóstico es clínico correcto just muy bien entonces como nos describe el paciente en la semiología el dolor el dolor es un dolor tórax con cierto dolor en la región pre cordial o retroesternal es el primer criterio de dolor precordial dolor retroesternal de tipo opresivo que se irradia irradia
al brazo izquierdo a la mandíbula o al epigastrio no por eso muchas veces puede confundir con una gastritis una úlcera cuando le duele está gordito hipertenso diabético le duele la boca el estómago y pensamos que es una gastritis puede ser un infarto de segundo criterio quien lo desencadena el esfuerzo ya sea físico o mental el tercer criterio quien es el atenuante el atenuante es el reposo o los nitratos reposo nitratos calman el dolor muy bien recordar entonces que cuando se cumplen nuestros tres criterios se llama angina porque angina es el término clínico que damos al
dolor producido por isquemia al corazón le llamamos angina típica cuando cumple los tres criterios atípica en mujeres diabéticos adultos mayores cuando ya no se cumplen los tres criterios falta por ejemplo el diabético no percibe dolor el paciente diabético el equivalente a dolor angina el equivalente de angina en un paciente diabético es la disnea mucho cuidado cuando les digan paciente diabético con disnea aguda con disnea súbita puede tratarse de un infarto tengan en cuenta si les dicen diabético con disnea súbita hay que pedirle electrocardiograma troponinas porque puede tratarse de un infarto en el equivalente de angina
en diabéticos se llama disnea hemos dicho que hay dos formas clínicas la crónica y la aguda la crónica entonces se llama angina estable la crónica y sangin estable porque se produce por una placa de ateroma que va creciendo progresivamente esto va creciendo progresivamente miren la placa de colesterol que va creciendo y va produciendo oclusión de la luz acá no se forma un trombo por esa mano trombótica porque es un crecimiento progresivo hemos visto no estadios 123 así hasta el 5 no según la clasificación de la entonces este crecimiento progresivo de la placa ateromatosa al final
produce en función en funcionamiento la circulación colateral por eso estos pacientes son los que sobreviven más pero ya cuando la obstrucción es más del 70% la angina o sea el dolor de pecho se presenta el esfuerzo miren que recién al 70% de oclusión recién da síntomas o sea un paciente puede estar obstruida su arteria coronaria al 50% y estar tranquilo cuando se obstruye más del 70% recién le da síntomas o cuando la obstrucción llega a ser al más del 90% recién le da la angina al reposo por eso la sociedad canadiense de cardiología clasifica la
angina en cuatro grados este según la sociedad canadiense de cardiología grado 1 a sintomático grado 2 cuando sube le da dolor de pecho angina cuando sube más de un piso o camina más de 2 cuadras 3 es al revés cuando sube menos de un piso ya le da dolor de pecho o camina menos de dos cuadras y el 4 es al reposo obviamente el 3 y el 4 es angina de grado severo 3 y 4 hay que preocuparnos porque cuanto más clínica tenga el paciente nos está diciendo que el grado de obstrucción es severa por
lo tanto si les preguntan de qué depende la clínica en el paciente la limitación depende del grado de obstrucción de la arteria coronaria mientras más obstruida la arteria coronaria obviamente más síntomas entonces el paciente que tiene angina al reposo o angina al dar 2-3 pasos nos está diciendo que su estrella coronaria está casi casi obstruida es una obstrucción grave severa eso es lo que no está diciendo la clínica depende del grado de obstrucción como evaluamos al paciente con angina estable cuadro crónico acuérdense a estamos en la angina estable con pruebas funcionales tenemos el test de
esfuerzo que le llaman ergometría o test de esfuerzo no es cierto no esa caminata sobre la bande le está el ecocardiograma de esfuerzo o con uso de dopamina que es un vino trópico positivo o la gammagrafía de perfusión con talio 201 que es la prueba más sensible ojo la gammagrafía de perfusión es la prueba más sensible para diagnosticar isquemia ojo es la más sensible pero también tenemos ergometría ecocardiograma etcétera bueno entonces estas pruebas funcionales chicos nos permite en casos de duda diagnosticar a un paciente con angina estable en casos de duda con esto lo podríamos
confirmar o si la clínica porque les he dicho que la clínica es la que manda si ya diagnosticamos con la clínica entonces para qué nos sirve estas pruebas funcionales para vélez pronóstico entonces estas pruebas funcionales no solo nos sirven para el diagnóstico sino también para el pronóstico ya que los resultados nos van a clasificar el paciente en bajo riesgo a esta carita feliz o alto riesgo que es el paciente de mal pronóstico entonces son nos permite clasificar al paciente estratificar al paciente entonces si es de bajo riesgo tiene buen pronóstico le damos sus fármacos como
anti anginoso de primera línea tenemos los beta bloque los beta bloques de primera línea como ante anginoso es decir para tratar el dolor no en el cuadro crónico nuevamente te repito estamos hablando de angina estable el anti ingenioso de primera línea beta block metoprolol viso color no puede utilizar a calcio antagonistas como alternativa o los nitratos como tercera alternativa son ciertos los nitratos sólo son sintomáticos la diferencia es que el beta block mejora el pronóstico del paciente es la diferencia su antiagregación plaquetaria el que previene los hace vez los infartos previene preeclampsia miren acuérdense que
la aspirina o ácido acetilsalicílico es el que previene eventos cardiovasculares unos 180 y unos 100 miligramos al día y su hermana clopidogrel 75 miligramos al día nos damos antiagregación plaquetaria preventiva eso es lo que damos también también vamos a utilizar no es cierto vamos a utilizar otros fármacos que vienen a ser las estatinas importantes para estabilizar la placa de ateroma rosuvastatina atorvastatina y en caso ya tenga falla cardíaca o remodelado utilizamos ciegas en caso de que haya falla cardiaca entonces ese es el manejo médico del paciente de angina estable lo cierto obviamente lo que mejora
mucho el pronóstico acuérdense en las patologías cardiovasculares en los cambios en los estilos de vida más que un fármaco lo que mejore el pronóstico en el paciente en los cambios en los estilos de vida hacer ejercicio dejar de fumar no cierto evitar el alcohol entonces alimentarnos de forma saludable es lo que mejora más el pronóstico en el paciente con cardiopatía da 40 eso les han preguntado qué pasa si el paciente es de alto riesgo ese paciente de mal pronóstico ese paciente tiene que ir a coronariografía también llamada angiografía coronaria es lo mismo da ese paciente
de mal pronóstico de alto riesgo ese paciente que tiene angina grave correcto angina grado 3 grado 4 es el paciente que tiene no cierto mal pronóstico ese paciente que no responde al manejo médico tiene que ir a angiografía cuanto más graves del paciente tenemos que hacerle este procedimiento acuerde coronariografía para que para revascularizar lo para ver qué arteria está comprometida y de acuerdo al ver al compromiso de la arteria revascularizar al paciente entonces hay dos formas de revascularizar la angioplastía que es mediante la colocación de un stent y la cirugía de bypass no es cierto
hay dos formas de revascularizar o angioplastía o cirugía de bypass entonces te voy a indicar te voy a decir qué pacientes van a cirugía y por defecto los que no cumplen esos criterios van angioplastía en quienes van a cirugía de bypass donde el mejor injerto es la arteria mamaria interna es mejor que la vena safena la vena safena es la más utilizada pero la que tiene mayor duración a largo plazo de la arteria mamaria interna es el injerto no entonces cuando utiliza cuando indicamos cirugía lesión de un vaso lesión de dos vasos lesión de tres
vasos lesión de un vaso o sea basta que este vaso esté afectado para mandarlo en cirugía tronco coronario izquierdo obstruido más del 50% lo mandamos a cirugía lesión de dos vasos descendente anterior más del 70 por ciento no lesión de dos vasos donde uno de ellos es la descendente anterior obstruida más del 70 por ciento y el paciente tiene falla cardíaca o tiene diabetes si el paciente tiene diabetes o falla cardíaca con lesión de dos vasos donde uno de ellos es la descendente anterior más del 70 por ciento que manda la cirugía y lesión de
tres vasos ya pues de hecho a cirugía o sea esto se llama multi vasos cuando la afectación es multi vasos la mandamos a cirugía estamos ya está ese es el cuadro crónico que tienes que acordarte muy bien luego tenemos acá el cuadro agudo en el caso del cuadro agudo doctores hablamos del síndrome isquémico coronario del famoso seek que se produce por la llamada placa trombótica correcta placa con formación de trombo porque porque acá hemos dicho que se produce el fenómeno accidente de placa ruptura de placas erosión de placas entonces acá la placa ateromatosa se rompe
como estás viendo acá se rompe la placa theron y se forma un trombo ahí está miren el coágulo ahí está el coágulo que va a producir una oclusión aguda por ese llamas y placa trombótica porque al romperse la placa ateromatosa se activa la hemostasia y se forma un coágulo se forma un trombo correcto ya está y hay dos formas fisiopatológicas del cuadro agudo si el paciente tiene buena suerte miren todavía que hay luz o sea que la oclusión ha sido parcial y el trombo es a base de plaquetas ese paciente tiene mala suerte miren acá
el trombo incluido totalmente a la arteria coronaria oclusión total y es muy dura la placa porque este hecho principalmente de fibrina entonces tienes dos formas fisiopatológicas oclusión parcial y oclusión total obviamente te das cuenta de la gravedad que representa la oclusión total verdad y esto como queda registrado en el electrocardiograma porque recuerden uno diagnostica un cuadro isquémico coronario agudo uno con la clínica y ya les dije segundo con el electrocardiograma y tercero con los biomarcadores esos tres datos nos dan el diagnóstico del cuadro agudo clínica de caja y enzimas biomarcadores troponinas esos son los tres
datos que nos dan entonces el diagnóstico el cuadro isquémico agudo bueno en el electrocardiograma que es miren la prueba inicial que se pide a los 10 minutos dentro de los primeros 10 minutos del ingreso del paciente le pedimos electrocardiograma para descartar cuadro isquémico agudo vamos a ver alteraciones entonces cuando la oclusión es parcial a base de plaquetas se va a dar esto el famosa cica st no elevado correcto este es el st no elevado donde te puedes dar cualquier alteración miren onda t negativa encaje normal incluso o infra desnivel del st miren tan infra desnivel
cualquier cosa t negativa encaje normal o infra desnivel del éxito porque en el otro lado la oclusión total te da esto elevación del st eso es grave porque cuando vemos en el electrocardiograma una elevación del st cóncavo hacia abajo acuerdate cara carita triste no para diferenciarlo de la pericarditis que te da también elevación del st pero es cóncavo hacia arriba la pericarditis carita feliz o supra desnivel de diseño elevación del st en supra desnivel más de 2 milímetros en el electro acá es el mal pronóstico su homólogo quien oculta la elevación del st el bloqueo
completo de rama izquierda bloqueo completo de rama izquierda y oculta la elevación del es eso es grave porque te está representando la oclusión total entonces quiero que te des cuenta de los dos escenarios un esp no elevado que traduce una conclusión parcial a base de plaquetas y un st elevado que te da o te traduce una oclusión total la base de fibrina no cierto eso tenlo presente cuando el st este elevado te indique incluso qué cara del corazón se está infectando porque se te elevado ese infarto 2 y se eleve el ctv 1 a 4
es el infarto más frecuente el de cara anterior y el de peor pronóstico b5 b6 lateral bajo de 1 a vélez lateral alto de 3 a bf de 2 de 3 a bf cara inferior o diafragmática donde cada uno me compromete una arteria no el infarto de cara anterior es por compromiso de la descendente anterior lateral es compromiso de la circunfleja y la de cara inferior o diafragmática es la compromiso de la descendente posterior en ese orden como les había explicado el más frecuente es el infarto de cara anterior descendente anterior ahora bien hay un
infarto que se esconde que es el infarto de cara posterior mucho cuidado el infarto de cara posterior tú lo verías cuando el stc eleva cuando el stc eleva en uve 7 v8 pero como no tenemos estas derivaciones accesorias cuál es el homólogo infra desnivel del stm 1 b 2 miran a infra desnivel cuando tú veas infra desnivel del stm 1 b 2 indica infarto de cara posterior porque te han preguntado en el examen este infarto el infarto de cara a póster o inferior entonces como es el infarto inferior st elevado en de 2 de 3
a bf y cómo es el infarto posterior esté deprimido en b1 b2 ese es el infarto póster o inferior tenga mucho cuidado les dije que el segundo componente son los biomarcadores cuáles son los más sensibles y más específicos las troponinas son los más sensibles y específicos luego está la mioglobina que es la primera enzima en elevarse y luego la cpe cada mb que sirve para los infartos correcto para los infartos bueno luego tenemos acá lo que viene a ser ciertos estadios correcto tenemos ciertos estadios por ejemplo tenemos acá la angina inestable y el infarto no
q o su vendo card y co que vienen del st no elevado ojo el sct no elevado de estos dos cuadros angina inestable infarto no cupo la angina estable puede ser angina al reposo o sea ese paciente que está en reposo y le da dolor de pecho es inestable la de reciente comienzo el debut de una angina la angina post infarto también es inestable o la angina progresiva aquella que dura más de 20 minutos una forma práctica de saber si es estable o inestable la angina es la duración si dura menos de 20 minutos calma
con el reposo es estable si dura más de 20 minutos no calma con el reposo es inestable la angina pues hoy está la angina progresiva son las cinco las cuatro formas de angina inestable en la cual los biomarcadores es decir las troponinas salen negativas entonces st no elevado con enzimas negativas angina inestable st no elevado con enzimas positivas infarto pues para que tú digas infarto tienes que tener o st elevado o troponinas positivas miren la clasificación universal del infarto son cinco tipos del tipo 1 es el primario el espontáneo el tipo 12 secundario anemia a
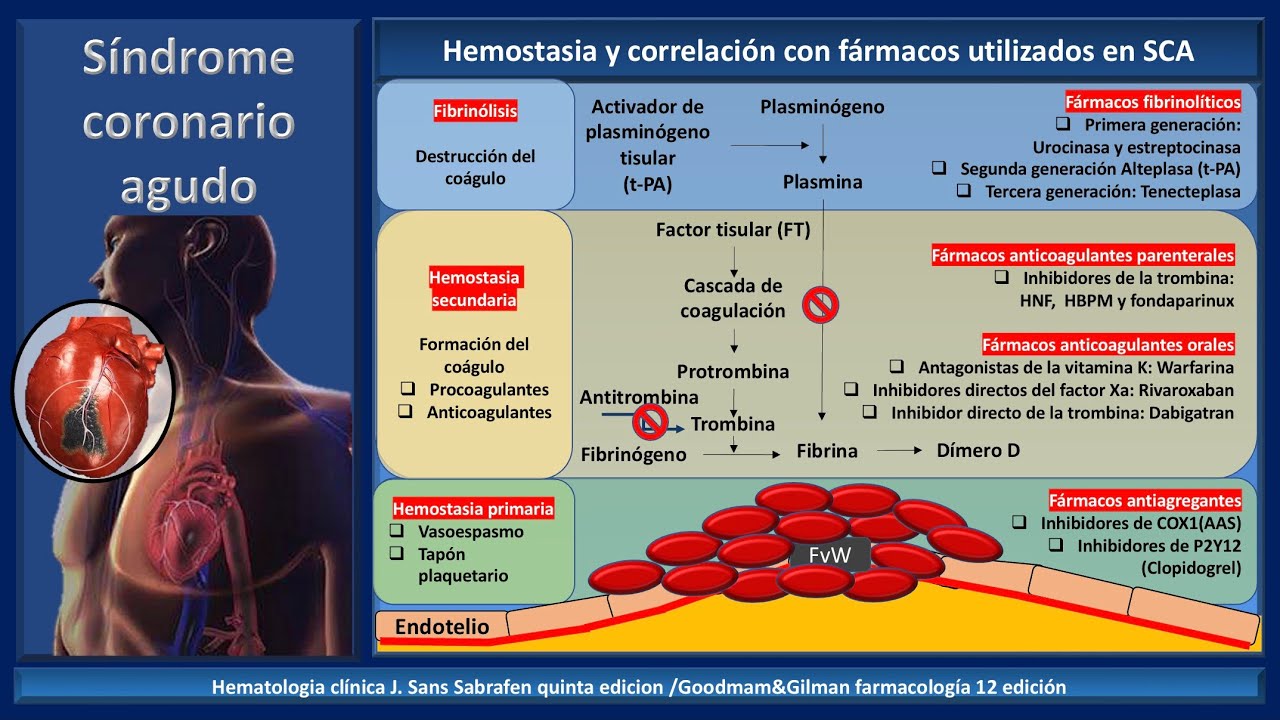
hemorragia se halla algo que lo desencadena el tipo 13 es muerte súbita el tipo 4 es por angioplastía y el tipo 5 es por cirugía de bypass o sea por los procedimientos invasivos estamos hasta y el tratamiento de este st no elevado que incluye angina inestable o infarto no q es anticoagulación y antiagregación plaquetaria ese es el tratamiento anticoagulación y antiagregación en cambio el tratamiento en el caso miren del st elevado que te produce el st elevado oclusión total y miren la necrosis es transmural se le llama infarto con onda cu o sub de picardie
co o trans moral correcto otra moral entonces el st elevado da un infarto con onda q en cual el tratamiento de reperfusión angioplastía o fibrinolíticos el tratamiento del st elevados chicos es reperfusión siempre busca en eso a la cabeza angioplastía segundo fibrinolíticos miren la ventana terapéutica es 12 horas pero lo ideal es hacer angioplastía en las primeras dos horas o en caso de que el hospital no tenga unidad de cardiología colocarle fibrinolíticos trombolíticos en los primeros 30 minutos que son los activadores del plasminógeno tisular recombinante al tep las técnicas el de elecciones angioplastía alternativa fibrinolíticos
cuando están contraindicados los fibrinolíticos cuando hay un acb reciente cuando hay una neoplasia cuando hay un aneurisma cerebral cuando hay un tec severo cuando hay un tumor cerebral son contraindicaciones absolutas disección de aorta también correcto entonces acb neoplasia cerebral aneurisma tec severo disección de aorta son contraindicaciones absolutas para fibrinólisis en ese caso lo único que nos queda ofrecerle al paciente es anticoagulación es angioplastía perdón angioplasty ya pues acuérdense st no elevado anticoagulación antiagregación s t elevado reperfusión angioplastía primera línea segundo fibrinolíticos obviamente hay un manejo inicial que lo hacemos antes de hacer toda esta evaluación
como es un cuadro de emergencia siempre el abc acuérdense la nitroglicerina sublingual para calmar el dolor la aspirina dosis de ataque 300 miligramos su estatina su beta bloco eso se da como manejo inicial y sólo oxígeno cuando la saturación es menos del 90 por ciento sólo cuando la saturación en menos del 90 por ciento le pasamos oxígeno ya anteriormente le llamaban mona no se acuerdan morfina oxigeno nitroglicerina aspirina ya ese mont ha cambiado ya la morfina casi no se utiliza la nitroglicerina aspirina estatina beta block y oxígeno cuando está de saturando de que se muere
un paciente con cardiopatía isquémica con cuadro agudo la principal causa de muerte es eléctrica es decir por arritmias de eso se muere a la cabeza no fibrilación ventricular a largo plazo la causa de muerte es mecánica insuficiencia cardiaca esta es la causa de muerte extrahospitalaria a corto plazo y la mecánica es intra hospitalaria porque llega al hospital no no se muere en la calle oa largo plazo también tenemos el síndrome de drexler que es la pericarditis post infarto que se presenta pasado los 7 días del infarto tenemos el aneurisma ventricular cuando el st está elevado
más de dos semanas como complicación rotura de pared ventricular rotura de tabique interventricular etcétera y para terminar la clasificación pronostica la clasificación clínica radiológica se llama kilic el score pronóstico 1 paciente asintomático 2 créditos en las bases 3 edema agudo de pulmón que tiene una mortalidad del 50 por ciento y 4 eso cardiogénico que tiene una mortalidad del 90 por ciento a coherencia el 13 de mayo de pulmón 48 cardiogénico donde ya que en este último damos sino trópicos el otro score es hemodinámico forrester son cuatro estadios miren el uno que tiene que se evalúa
con índice cardiaco y presión capilar pulmonar el 1 es asintomático porque el índice cardiaco es más de 2.2 y la presión capilar pulmonar está normal está sintomático el 2 acá en forrester 12 s de 'mago' de pulmón donde el índice cardiaco es tan normal pero ya hay congestión pulmonar mire la presión capilar está más de 18 está aumentada por 6 de magú dow y en el 3 y el 4 el índice cardiaco está abajo menos de 2.2 por eso acá hablamos de shock el 13 shock hipovolémico y el 4 eso cardiogénico miren la diferencia forrester
3 shock hipovolémico forrester 4 eso cardiogénico quien genera el shock hipovolémico el infarto de ventrículo derecho quien genera shock cardiogénico quien genere de magway pulmón infarto de ventrículo izquierdo acuérdense de eso entonces son las dos escalas pronósticas bien vamos a hacer una pausa ya un break y luego terminamos con la segunda parte de la clase más [Música]