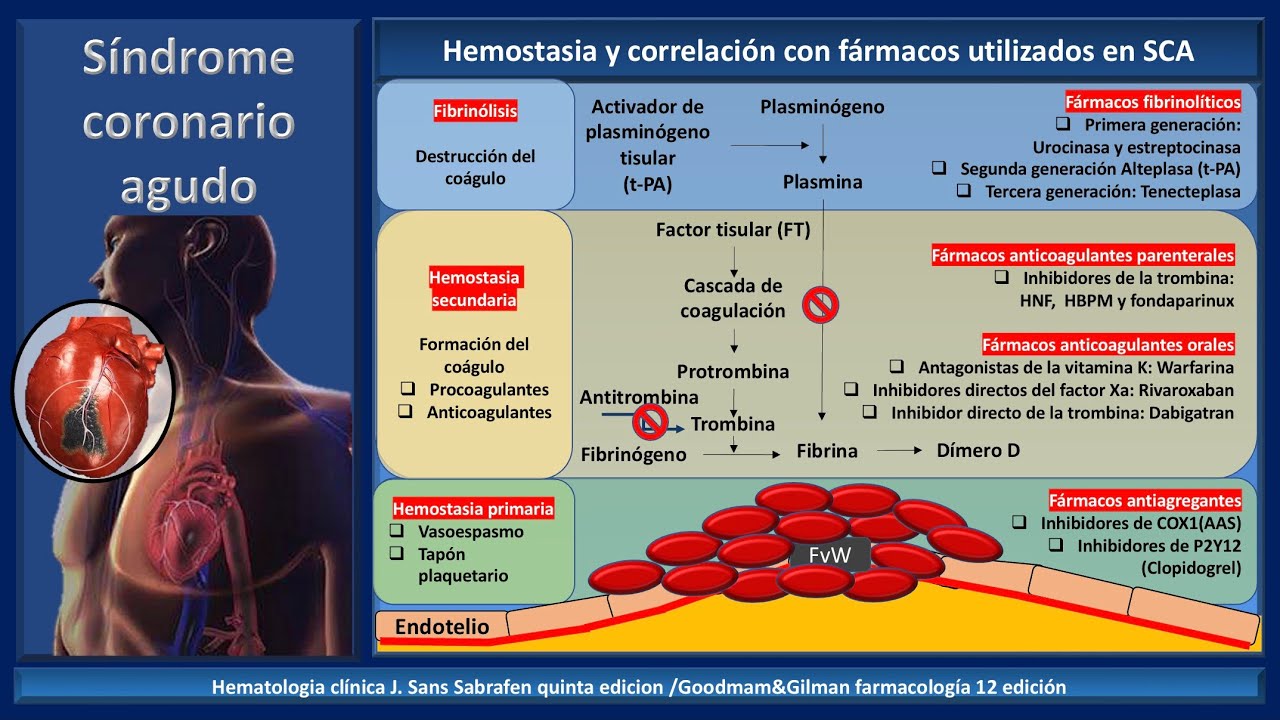
Cardiopatía isquémica también llamada enfermedad coronaria entonces vamos a iniciar con los aspectos generales y luego ya vamos a clasificar no la forma Crónica que es la angina estable y la forma aguda que es el síndrome coronario agudo muy bien entonces la cardiopatía isquémica Cómo se define la isquemia al corazón o enfermedad coronaria tenemos que entender que el miocardio el músculo cardíaco que es un músculo No es cierto Importante que va a recibir oxígeno entonces hay un equilibrio entre la demanda y el aporte de oxígeno hacia el miocardio la demanda de oxígeno o sea lo que
necesita de oxígeno el miocardio depende de la frecuencia cardíaca Porque si el corazón está rápido doctores el miocardio necesita más oxígeno No es cierto la contractibilidad porque es el trabajo del corazón bomba va a consumir más oxígeno la precarga No es cierto que es el retorno venoso la bolema la Poscarga que es la resistencia a la inyección Entonces todos esos factores hacen que aumente el consumo de oxígeno por parte del miocardio Y eso debe estar en equilibrio con quién con el aporte de oxígeno y quién aporta oxígeno al miocardio el flujo sanguíneo de las arterias
coronarias cuando estas se dilatan por la adenosina etcétera o el flujo Regional del miocardio también cuando el miocardio está relajado recuerden las arterias coronarias se Dilatan más más entonces lo normal es que debe haber un equilibrio entre el consumo de oxígeno y el aporte de oxígeno Cuándo se produce la cardiopatía isquémica la cardiopatía isquémica No es cierto se produce cuando hay más demanda y menos aporte de oxígeno es decir empieza un desequilibrio no entre la demanda y el aporte aumenta la demanda y disminuye el aporte de oxígeno ahora el factor más importante es la disminución
del aporte al oxígeno porque como vamos A ver la causa más frecuente es la ateroesclerosis O sea va a fallar este factor el flujo coronario por eso también a la cardiopatía isquémica se le conoce con el nombre de enfermedad coronaria No es cierto el contexto clínico para sospechar una cardiopatía isquémica porque el diagnóstico es eminentemente clínico son los factores de riesgo ya tú vas a sospechar un paciente con dolor de pecho la famosa angina que tiene este contexto Estos Factores lo primero que debes pensar es una cardiopatía isquémica los no modificables la edad No es
cierto en el varón un poquito antes a partir de los 45 años en la mujer un poquito después a partir de los 55 años Recuerden que la mujer es la edad más retardada por el efecto protector de los estrógenos correcto muy bien Por eso cuando ya llega la menopausia ya se Iguala en riesgo cardiovascular con el varón ya muy bien pero el varón tiene mal Pronóstico o sea en el el varón el ser varón tiene mal pronóstico o más riesgo de cardiopatía isquémica los antecedentes también familiares no de infarto de cardiopatía isquémica pero luego tenemos
los modificables y dentro de los modificables tenemos estos cuatro factores de riesgo cardiovasculares mayores que tienen que acordarse a la cabeza está tabac la lo que viene a ser la hipertensión arterial la diabetes y la Dislipidemia por favor acuérdense esos cuatro factores de riesgo cardiovasculares que son los factores mayores los que dan alto riesgo tabaco hipertensión diabetes dislipidemia entonces si te dicen un paciente con Estos factores No es cierto adulto mayor diabético fumador eh con colesterol alto etcétera y te dice que viene con dolor de pecho lo primero que debes pensar es una cardiopatía isquémica
por favor por eso tienen que ver el contexto clínico Ya el contexto clínico es muy importante todos los demás factores serán menores si te dicen obesidad sedentarismo etcétera todos los demás son menores entonces acuérdate siempre de los mayores factores mayores muy bien luego tenemos por acá la etiología muy importante en la etiología como ya les había comentado la causa más frecuente de cardiopatía isquémica es la ateroesclerosis la enfermedad ateroesclerótica es la causa más Frecuente de cardiopata isquémica ya entonces las arterias coronarias en realidad la primera arteria que se afecta doctores es la orta por la
ateroesclerosis ya la ateroesclerosis es una enfermedad inflamatoria de las arterias de mediano y gran calibre entonces si te preguntaran no Cuál es la arteria que en primer lugar se afecta por la atcl es la orta por si acaso luego están las arterias coronarias Entonces cómo es este proceso primero Hay una lesión inicial ya que se produce por el acúmulo de células espumosas que ya vamos a ver luego va progresando esas células espumosas se juntan y forman la estría grasa que ya se ve microscópicamente luego en el estadio 3es hay la lesión intermedia porque se va
acumulando lípidos en el cuatro ya se forma una placa de ateroma ya en el cinco es una placa fibro ateromatosa porque ya se formó una capa fibrosa de colágeno encima del núcleo Lipídico Entonces hasta ahí eso va progresando de manera Crónica doctores años no durante años se va produciendo esta inflamación en las arterias en la capa íntima de las arterias recuerden capa íntima es la afectada por la ateroesclerosis entonces esa es la forma Crónica progresiva pero pero llega un momento en que esa placa que está ahí se rompe ya como están viendo ahí en la
imagen se rompe en la última parte y entonces se produce la placa complicada Porque se rompe se erosiona y se forma un trombo correcto se forma un trombo como pueden ver acá miren ahí está el trombo que se formó porque se rompió la placa entonces este último estadío que es el estadio seis ya viene a ser la ruptura de placa y ese viene a ser el cuadro agudo Por qué Porque al formarse el trombo va a producir una oclusión aguda del flujo coronario entonces del estadio uno al estadio 5 es la forma Crónica que luego
ya le vamos a poner un Nombre que es angina estable en cambio el estadio seis que es cuando se rompe se erosiona no la placa el accidente de placa es el es la forma aguda que viene a ser el síndrome coronario agudo Ya entonces eso hay que recordar ahora el orden de afectación de las arterias recuerden la primera que se afecta o la más frecuente es la descendente anterior rama de la coronaria izquierda por eso el infarto más frecuente es de cara anterior luego tenemos la circunfleja Que también rama de la coronar izquierda y en
último lugar la descendente posterior rama de la coronaria derecha Ese es el orden de afectación de las arterias ya entonces la Maf afectada la descendente anterior pero doctores no es la única causa la causa más frecuente que lo deben tener en cuenta pero hay otras causas Como por ejemplo el vasoespasmo coronario que es lo que se va a denominar en la clínica como angina de Prince metal y esto lo van a ver en Jóvenes doctor usted me había dicho adultos mayores correcto es lo más frecuente Pero si te quieren tomar de sorpresa y te dicen
joven con dolor de pecho que consume cocaína y viene a la emergencia no con midriasis dolor de pecho presivo tipo un infarto pero es joven pero consume cocaína sospechen entonces en la angina de prismal que es por vaso espasmo coronario ya cuyo tratamiento elección son los calcioantagonistas acuérdate muy Bien entonces mucho cuidado joven que consume cocaína hace angina de brin metal por vasoespasmo no es por ateroesclerosis también hay el denominado síndrome x por la alteración de la microcirculación coronaria acá Fall los receptores de adenosina en las arterias coronarias Entonces igual la arteria coronaria está normal
no hay no hay ateroesclerosis sin embargo hay isquemia por qué Porque no hay el regulador del tono vascular en las Arterias coronarias Quién es la adenosina la adenosina es un vaso dilatador coronario sus receptores están alterados Entonces eso va a generar el síndrome x o se va a producir el síndrome x por alteración de la microcirculación recuerden por alteración del receptor de adenosina también el embolismo coronario puede producir isquemia endocarditis infecciosa genera émbolos fibrilación auricular que es el principal factor Cardioembólico verdad y también las vasculitis a nivel de las arterias coronaries y acá siempre les
hago acordar en pediatría No es cierto niñito rojo no acuérdense y que forma microaneurismas en la arteria coronaria que se rompen y obviamente generan isquemia Ahí está No es cierto la enfermedad de kaa Kawasaki sífilis también forma o produce vasculitis en las arterias coronarias y puede producir isquemia no Entonces lo típico de la Cardi isquémica es el adulto mayor que fuma diabético hipertenso colesterol alto y cuya causa más frecuente es ateroesclerosis eso deben acordarse Pero si te dicen joven que consume cocaína piens en angine prismal niñito que forma microaneurismas coronarias piensa enfermedad de Kawasaki ves
hay para todos los gustos pero siempre hay que acordarnos de lo más frecuente muy bien y vamos a explicar un poquito la fisiopatología para que se nos quede no Cómo se produce la ateroesclerosis entonces Recuerden que la ateroesclerosis es la enfermedad inflamatoria de las arterias de mediano y gran calibre está alterada la capa íntima Miren el endotelio No es cierto eh que es un gran regulador del flujo sanguíneo Entonces qué va a pasar a nivel del espacio subendotelial subendotelial por eso la capa íntima se va a empezar a acumular lo que viene a ser esta
molécula que es el ldl Colesterol cuando hay ldl colesterol en gran cantidad empieza a acumularse en el subendotelio miren y este ldl colesterol se empieza a oxidar Y eso genera inflamación Y esa inflamación A quién atrae a los macrófagos correcto Entonces cuando hay mucho ldl colesterol el colesterol es bueno porque sirve para muchas cosas sirve para para formar hormonas etcétera no forma parte de la membran celular pero cuando está en exceso ya empieza a Acumularse en el subendotelio el ltl colesterol se oxida genera inflamación atrae macrófagos por citoquinas este macrófago Entonces por diapedesis miren ingresa
Entonces se empieza a acumular en el subendotelio porque es una inflamación y empieza a fagocitar ese ldl colesterol oxidado y ahí se forma la famosa célula espumosa porque la fagocita No Ahí es donde luego esta célula espumosa empieza a acumularse o sea empiezan a agruparse y forma la Famosa estría grasa que es el estadio dos correcto entonces en la lesión inicial en el estadio uno veíamos son células espumosas aisladas la estría grasa y es cuando se juntan No es cierto varias células espumosas luego ya la lesión intermedia y el ateroma es cuando se empieza a
acumular bastante ya eh ido extracelular o sea el el macrófago ya no se da vasto y entonces empieza a depositarse el colesterol el ldl colesterol en en el subendotelio a nivel Extracelular se empieza a acumular se forma un nucleo lipídico luego una capa fibrosa No Y ahí ya tenemos lo que viene a ser la placa fibro ateromatosa Ya esa es la fisiopatología que hay que recordarla porque es la causa más frecuente de cardiopatía isquémica muy bien luego tenemos por acá la patogenia ya de la cardiopatía isquémica eh recordemos que la ateroesclerosis o cualquier otro factor
lo que va a producir es reducción del flujo Coronario por eso habíamos visto en la definición hay menos aporte de oxígeno porque se reduce el flujo coronario principalmente entonces esa reducción del flujo coronario va a producir isquemia Si esa isquemia es aguda severa no No es cierto va a producir el llamado miocardio aturdido correcto cuando la isquemia es aguda severa o sea la forma aguda de la isquemia cuando es Crónica cuando es Crónica progresiva va a producir el miocardio hibernado miren Esos conceptos patológicos que les pueden preguntar la isquemia aguda severa genera el miocardio aturdido
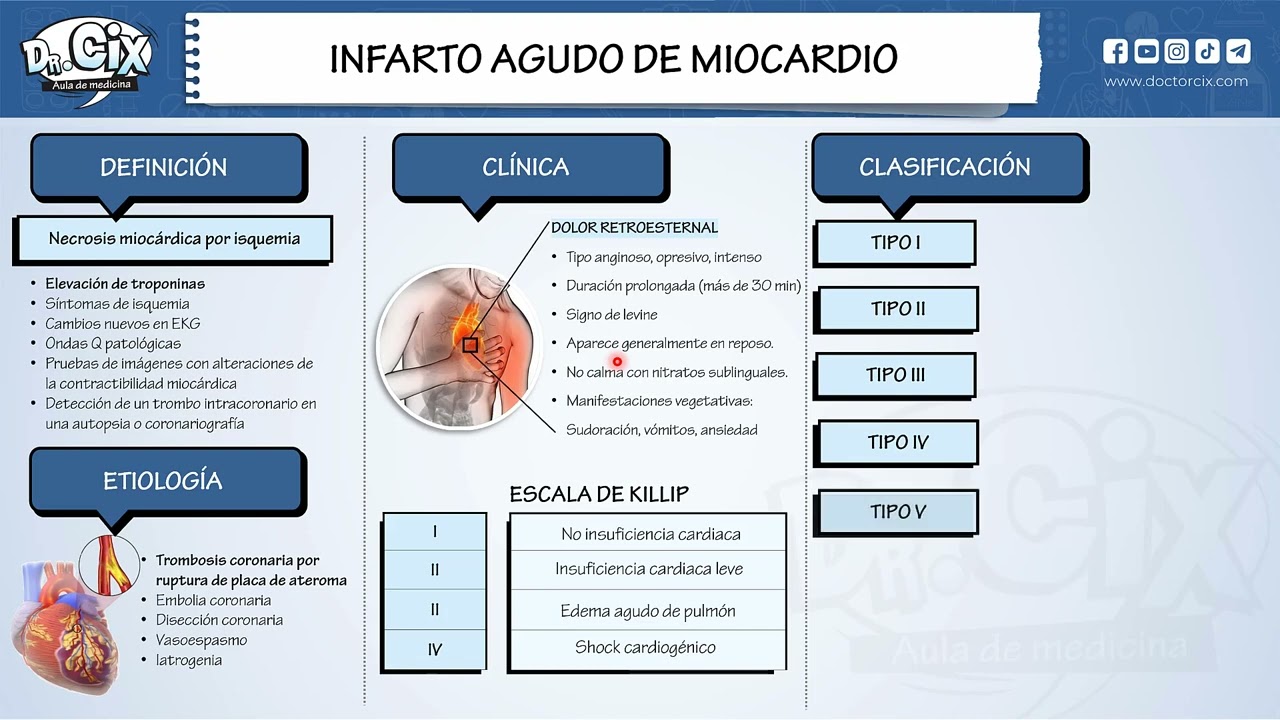
y La isquemia Crónica el miocardio hibernado correcto En cambio cuando ya la isquemia es complet persistente o sea muy severa ya produce una necrosis del miocardio Pues que es la muerte celular porque el miocardio aturdido y el miocardio hibernado ojo es miocardio viable o sea es un miocardio que está viendo se está comprometiendo Pero todavía es Recuperable Es reversible correcto Y esto es lo que se busca conservar pues con la terapia no de la cardiopatía isquémica hacer que el miocardio persista ya en cambio Si ya se produce necrosis entonces esa necrosis del miocardio que nos
va a dar troponinas positivas que nos va a dar en el electrocardiograma onda q patológica acuérdense eso ya es necrosis entonces la necrosis ya es un miocardio No viable ya y acá un dato de patología Es que la Necrosis en el infarto de miocardio es una necrosis coagulativa coagulativa correcto similar a la necrosis que producen recuerden los ácidos no entonces la necrosis del infarto miocardio es necrosis coagulativa a diferencia también si quieren hacer la analogía con la necrosis que se produce en el accidente cereb vascular isquémico que es una necrosis licuefactiva ya entonces en el
corazón es coagulativa en El cerebro es licuefactiva muy bien Entonces eso hay que entenderlo Ya muy bien Igual entonces cuando hay un infarto va a haber necrosis va a haber también una parte de miocardio viable dependiendo si es agudo crónico pero recuerden que la cardiopatía isquémica finalmente es la principal causa de disfunción ventricular izquierda es la principal causa de alteración de la contractibilidad en el corazón no entonces ojo que la cardiopatía Isquémica es la causa más frecuente de falla cardíaca sistólica acuérdense falla cardíaca sistólica muy bien pero ojo el corazón se sacrifica No es cierto
el corazón primero altera su diástole Y por qué digo que se sacrifica porque eh Recuerden que el corazón se nutre en diástole Entonces se sacrifica porque lo primero que se altera es la diástole luego ya se altera la sístole que es la contractibilidad y luego ya empieza a haber Manifestaciones en el electrocardiograma recuerden en la onda t isquemia en el segmento ST lesión y en la onda q necrosis entonces empieza a haber cambios electrocardiográficos y obviamente ya hay traducción a nivel clínico y la isquemia del miocardio su manifestación clínica se conoce con el nombre de
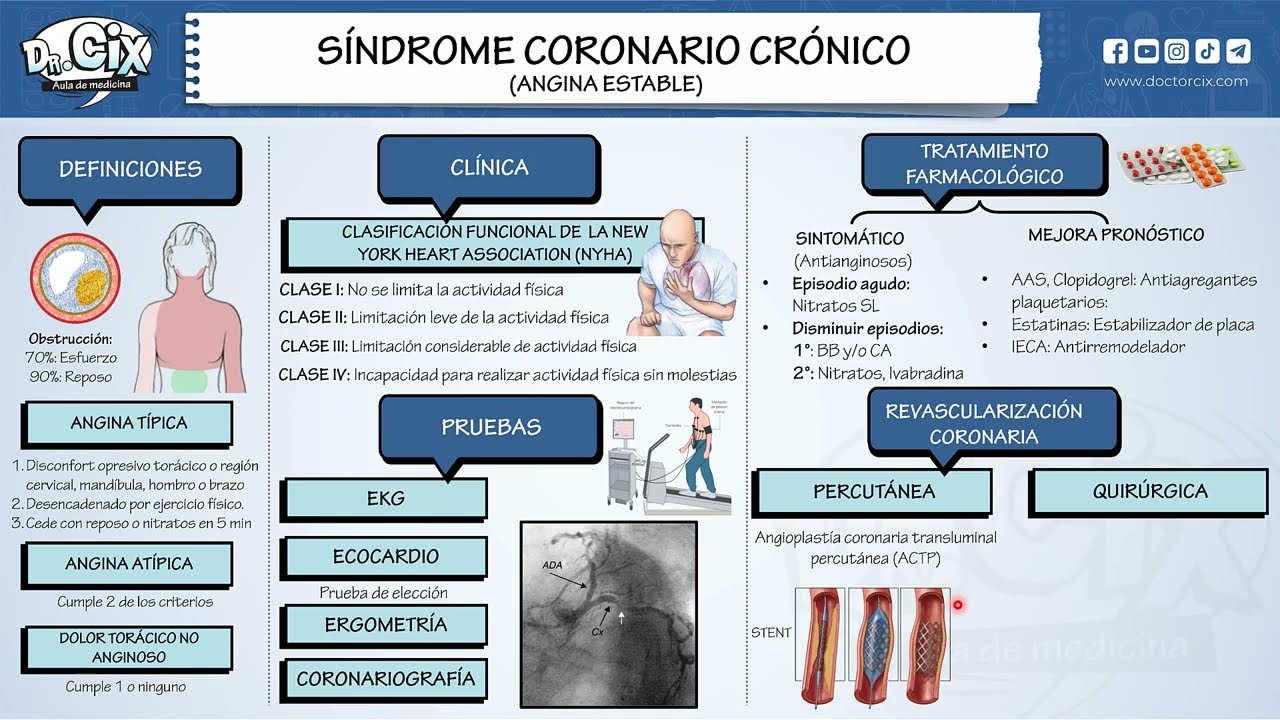
angina angina es el dolor isquémico del miocardio ya muy bien Entonces hasta ahí hemos visto la parte de cardiopatía isquémica la parte General [Música] vamos ahora a ver la forma Crónica de la cardiopatía isquémica O enfermedad coronaria que se conoce con el nombre de angina estable correcto la forma Crónica muy bien la angina estable entonces que es la forma Crónica Cómo la vamos a definir como ese paciente que tiene un dolor de pecho predecible reproducible que se desencadena con un esfuerzo y que se alivia con el reposo o Los nitratos correcto entonces Cuando un paciente
porque es la forma Crónica el paciente ya sabe doctor cuando camino tres cuadras me duele el pecho entonces ya sabe pues es predecible es reproducible cuando hace un esfuerzo y él sabe que al quedarse en reposo o al tomar su nitroglicerina sublingual el dolor se va entonces cuando tengas ese contexto a eso se llama angina estable doctor Pero quiero un dato algo más Objetivo No mira el tiempo por el cual se reproduce si ese dolor de pecho desencadenado por el esfuerzo y al aliviarse con el reposo la nitroglicerina dura menos de 20 minutos A eso
Entonces se llama angina estable correcto estable que es la forma Crónica estamos muy bien ya está Cómo es la patogenia la patogenia de la angina estable que la forma Crónica de la cardiopatía isquémica se produce por esto por una placa que como pueden ver La parte amarilla es el núcleo lipídico es donde están las células espumosas el ldl colesterol extracelular que se ha acumulado pero tiene miren una gruesa capa fibrosa ven esa capa fibrosa Entonces esta capa fibrosa es gruesa miren que está hecho de colágeno correcto de colágeno entonces y hay una luz no una
luz ahí que todavía genera flujo coronario Entonces cuando ustedes vean la Constitución de esta placa de ateroma no un núcleo lipídico pequeño Una capa fibrosa gruesa y todavía tiene Luz entonces hablamos de una placa estable o no trombótica Porque no se rompe y no se genera un trombo un coágulo se llama así placa estable o no trombótica entonces lo que se va a producir con esta placa es que poco a poco va a ir creciendo e en el transcurso del los años va creciendo No es cierto entonces tengo ahí mi arteria coronaria y ahí tengo
mi placa de ateroma estable no trombótica pero va Creciendo progresivamente a través de los años y entonces cuando ya la obstrucción al flujo es severa empieza a producirse la clínica Entonces cuando esta luz empieza a reducirse de manera considerable Entonces ya empieza la clínica si si se obstruye un 70 por de la Luz entonces ahí aparece la angina de esfuerzo el paciente hace un esfuerzo y le duele el pecho si se obstruye más del 90 por de la Luz empieza a ver la angina al reposo o sea el paciente ya no es capaz de hacer
Ninguna actividad una limitación completa severa Entonces el angina al reposo cuando se obstruye más del 90 Entonces como se han dado cuenta Esta placa de ateroma estable poco a poco progresivamente se va va obstruyendo el flujo coronario y conforme la estenosis es más grave empieza a ver la clínica por eso es la forma Crónica no porque es progresiva la obstrucción correcto y Esta angina estable o esta placa de ateroma estable que va produciendo de manera progresiva la obstrucción pone en marcha la circulación colateral por eso estos pacientes tienen más morbilidad mortalidad o sea estos pacientes
son los que sobreviven más porque su mecanismo compensatorio es es poner en funcionamiento la circulación colateral correcto muy bien entonces de la forma Crónica correcto ya está Recuerden que el grado de estenosis y L isquemia son Los que determinan la clínica o sea cuando el paciente tiene más limitación por la isquemia No es cierto por la estenosis como les he comentado entonces la angina va a ser más grave No es cierto entonces Cuando vean un paciente que tiene una angina leve es porque su obstrucción es leve pero si el paciente tiene una angina severa que
no puede hacer nada angina al reposo es porque la obstrucción es severa ya entonces el grado de estenosis isquemia determina la Clínica en el paciente muy bien luego tenemos por acá lo que es el diagnóstico para la forma Crónica de la cardiopatía isquémica que es la angina estable doctores tenemos la famos pruebas funcionales correcto pero recordar la clínica porque hemos dicho el diagnóstico es eminentemente clínico Entonces es un dolor de pecho ojo es un dolor de pecho De qué tipo opresivo en la región precordial Ese es el primer concepto que deben recordar ya dolor de
Pecho opresivo en la región precordial o retro external correcto ya está que se irradia ahí está A dónde hacia el brazo izquierdo o a la mandíbula o al epigastrio o a la zona interescapular se puede irradiar a todas esas partes Entonces opresivo retroesternal que se irradia correcto al brazo izquierdo mandíbula epigastrio o zona subescapular Entonces cuando tenemos Esas características del dolor de pecho debo pensar en una angina correcto en una angina no cambia con la postura no cambia con la respiración eso te va a hacer diferenciar de la pericarditis que también va con dolor de
pecho pero en la pericarditis Sí hay el dolor cambia con la postura con la respiración acá No acá no ya muy bien pero para que tú le pongas el apellido de estable Qué debe pasar lo desencadena el esfuerzo Entonces el paciente hace un Esfuerzo físico o mental Y desencadena el dolor y calma con el reposo o los nitratos que son los factores atenuantes Entonces cuando tú tengas esas características y obviamente te dicen en el caso clínico que dura menos de 20 minutos Entonces es la angina estable Pues que es la forma Crónica correcto de la
cardiopatía isquémica y cuando cumple esos tres criterios que H hemos mencionado es una angina estable típica no dolor de pecho Presivo lo desencadena el esfuerzo y calma con el reposo los nitratos es una angina típica porque debemos recordar que hay anginas atípicas en Quiénes en los adultos mayores en los pacientes diabéticos en las mujeres también se produce la angina atípica donde alguno de estos criterios puede faltar el clásico ejemplo que quiero que se recuerdan es de los diabéticos correcto donde la angina es equivalente a disnea Ese concepto quiero que recuerden cuando ustedes les den les
propongan un caso en las que les dicen paciente diabético que tiene disnea aguda es como si les estuvieran diciendo que tiene dolor de pecho agudo qu deben sospechar un una cardiopatía isquémica un infarto correcto entonces muy hay que tener esto en cuenta que en los pacientes diabéticos el equivalente de angina es disnea el equivalente de angina es Disney mucho cuidado muy bien La sociedad canadiense de cardiología Pon cuatro estadios el grado de anena e la clase uno es el paciente que no tiene limitación hace su ejercicio normal no hay limitación o sea es el paciente
asintomático tiene su ateroesclerosis su obstrucción pero no no tiene síntomas muy bien porque la obstrucción debe ser pues mínima no el dos ya tiene síntomas le da dolor de pecho al caminar más de dos cuadras o al subir más de un piso de escalera entonces acá ya hay una Limitación pero es leve porque tiene que caminar más de dos cuadras o subir más de un piso de escalera clase dos clase tres es lo contrario le da dolor de pecho pero al caminar menos de dos cuadras o al subir menos de un piso de escalera Entonces
esta limitación ya es moderada y la clase cuatro ya es la más grave porque es la angina al reposo entonces acá la limitación es grave severa entonces de qué depende estos grados les Pregunto del grado de estenosis y disqui son los que determinan la clínica La limitación entonces si yo tengo un paciente con angina estable grado un grado dos es porque la obstrucción pues es mínima leve pero el tres y el cuatro es grave pues el tres y el cuatro nos indica que ya la estenosis la obstrucción la isquemia es grave es considerable No por
eso ya el paciente tiene mucha limitación ya ya está muy bien como les comentaba cuando hay una Sospecha de angina estable las que nos hacen el diagnóstico son las pruebas las pruebas funcionales ojo Esto es para la forma Crónica la angina estable Ah ojo porque estas pruebas funcionales están contraindicadas en el cuadro agudo no imagínate un paciente que tiene infarto y le vas a hacer correr que es la ergometría o test de esfuerzo No pues la ergometría o test de esfuerzo no es de la bandeleta donde el paciente como están viendo en la imagen está
conectado A un dispositivo que mide la frecuencia cardíaca mide la presión arterial y ve los cambios en el electrocardiograma ya entonces Esta es la prueba basal cuando sospechamos una angina estable ya entonces si el diagnóstico es clínico Eso es correcto el diagnóstico es clínico pero cuando tenemos duda diagnóstica entonces ahí recurrimos a las pruebas funcionales y la prueba basal en el caso de angina estable es la ergometría tes de esfuerzo Ya esta es la Prueba basal Entonces al paciente le hacemos correr sobre la bandeleta no como en el gimnasio y medimos cuatro variables la clínica
ya que si el paciente empieza a tener dolor de pecho muy intenso o disne severa paramos la prueba y ya nos confirma Pues el diagnóstico la frecuencia cardíaca si sube mucho la frecuencia cardíaca también ya es anormal la presión arterial que puede aumentar o puede bajar también eso nos indica que hay que Parar la prueba o los cambios en el electrocardiograma no que el cambio en la onda en el segmento ST una depresión del segmento St que ya nos estaría confirmando Entonces miren la clínica la frecuencia cardíaca la presión arterial o los cambios en el
ecg son los que nos dicen que paremos la prueba porque ya nos está confirmando el diagnóstico de angina estable ya muy bien pero hay otras pruebas como por ejemplo el ecocardiograma de esfuerzo que es lo Mismo el paciente hace un esfuerzo pero ahora lo evaluamos con un ecocardiograma para ver cómo está la contractibilidad del corazón ya o a veces en vez de esfuerzo si el paciente no puede hacer ejercicio Le aplicamos dobutamina que es un agonista principalmente los receptores beta1 y también de esa manera evaluamos la isquemia en el corazón pero la prueba más sensible
y específica para evaluar la angina estable es la gamagrafía de perfusión por eso le pongo La estrellita porque tiene más sensibilidad y especificidad que las dos anteriores ya es más sensible y más específica la gamagrafía de perfusión donde se itia radioisótopos ya radioisótopos como talio 201 o tecneo 99 estos radioisótopos cuando el miocardio es viable está normal es captado los radioisótopos son captados pero cuando hay isquemia ya no capta estos radioisótopos c la gamagrafía nos Permite determinar qué parte del miocardio es viable y cuál no es viable se dan cuenta entonces tiene alta sensibilidad y
especificidad pero definitivamente el gol estándar para la enfermedad coronaria para ver la obstrucción de las arterias coronarias el gol estándar es la coronariografía o también llamada angiografía coronaria es el gol estándar correcto muy bien es una prueba ya invasiva que lo vamos a pedir Recuérdense Cuanto más grave esté el paciente O sea si el paciente tiene una angina de grado TR de grado 4 hay que pedir esta prueba si tiene arritmias ventriculares si tiene cco pesa repetición etcétera Cuanto más grave el paciente hay que pedir esta prueba porque lo más lo más probable es que
si la clínica es severa la obstrucción de la de la arteria coronaria es severa y lo más probable es que va a necesitar Revascularización y previo a la revascularización hay que hacerle angiografía coronaria porque tienes que ver qué vaso está afectado verdad es lógica es lógica Ya está entonces Cuanto más grave el paciente le pedirás angiografía coronaria o previo a la revascularización Le vas a pedir angiografía coronaria o cuando la clínica es muy grave verdad ya está muy bien entonces Esas pruebas ojo ténganlo presente sobre todo las pruebas Funcionales que hemos hablado porque son las
que nos confirman la angina estable no tienen ayuda de ag agnóstica pero también nos determinan el pronóstico del paciente entonces estas pruebas funcionales nos sirven para el diagnóstico doctores y el pronóstico porque nos van a permitir clasificar a los pacientes en bajo riesgo y alto riesgo entonces su ayuda no es solo diagnóstica sino que también evalúa el pronóstico eso también hay que Recordar ya muy bien entonces en el tratamiento vamos justamente con las pruebas funcionales a tener dos grupos de pacientes ya con las pruebas funcionales la no el paciente de bajo riesgo o sea de
buen pronóstico y el paciente de alto riesgo o de mal pronóstico ya entonces comenzamos con el de buen pronóstico el de bajo riesgo correcto a este paciente le vamos a dar un manejo farmacológico porque es de bajo riesgo tiene buen pronóstico no con Las pruebas funcionales entonces su terapia antianginosa donde en primer lugar Quién es el de elección Los Beta bloqueadores es el antianginoso de primera línea porque baja la frecuencia cardíaca baja la contractibilidad del corazón y Por ende bajo el consumo de oxígeno ya Y entonces al bajar la frecuencia cardíaca te prolonga la diástole
Y dónde se nutre el corazón en la diástole pues no Entonces los betabloqueadores son los antianginosos de primera línea correcto de primera línea los selectivos pues no metoprolol bisoprolol atenolol acuérdense no cuando no podemos utilizar Beta block porque no disponemos porque hay contraindicaciones como asme pooc etcétera calcio antagonistas es la alternativa no siempre tienen que haber Una alternativa calcio antagonistas ya muy bien y los nitratos que son sintomáticos simplemente la gran ventaja del Beta bloqueador Por qué es de primera línea porque calma los síntomas y mejora el pronóstico del paciente doctores en cambio los nitratos
solo son sintomáticos el dinitrato el mononitrato isosorbide solo calma los síntomas Esa es la diferencia ya muy bien acuérdense por farmacología Entonces el mecanismo Antianginoso Los Beta block bajan la frecuencia cardíaca bajan la contractibilidad y Por ende bajan el consumo de oxígeno o sea Dónde dónde está su efecto antianginoso en el corazón al bloquear los receptores Beta 1 adrenérgicos del corazón el calcio antagonista dilata las arterias coronarias dilata las arterias coronarias reduce la poscarga y los nitratos dilatan las venas dilatan las venas entonces reduce La precarga reduce la precarga recuérdense el efecto antianginoso porque les
pueden preguntar por farmacología hay otros que ya no se utilizan pero no tenemos en nuestro medio como IV bradina que baja la frecuencia cardíaca no porque disminuye la corriente eléctrica en el corazón o la trimeta didina que altera el metabolismo del miocardio el corazón ojo el miocardio para producir ATP Consume los ácidos grasos hace betaoxidación de ácidos grasos para producir ATP pero consume también con ello bastante oxígeno ese es el problema Pero cuando el miocardio está sano no hay problema consume bastante oxígeno y produce bastante ATP al oxidar los ácidos grasos pero cuando está enfermo
doctores el corazón debe ahorrar pues oxígeno entonces debe consumir glucosa cuando el corazón tiene isquemia porque al consumir glucosa produce ATP pero Consumiendo menos oxígeno Entonces qué hace la trimeta didina cambia el metabolismo del miocardio en vez de consumir ácidos grasos para producir ATP con alto consumo de oxígeno consume glucosa para producir ATP pero con bajo consumo de oxígeno esa es el mecanismo de acción de la trim aidina alterar el metabolismo no del miocardio por si acaso ya está pero bueno el de primera línea siempre acuérdate lo primero Beta Bloqueadores como terapia antianginosa de primera
línea en pacientes con angina estable luego su terapia antiagregante plaquetaria definitivamente su antiagregación plaquetaria su aspirina no el famoso ácido atil salicílico que bloquea la ciclo oxigenasa tipo un y uce la producción de tromboxano a dos en las plaquetas eso es un mecanismo antiagregante plaquetario 81 100 mg por día verdad 81 100 mg por día te recuerdo también que previene preclamsia a 150 mg Por día previene cáncer colorrectal a dosis antiinflamatorias 600 mg por día entonces la Aspirina es el fármaco de la prevención no cardiopatia qumica pream sea cáncer color rectal ya es un antiagregante
plaquetario a dosis bajas muy bien y también su alternativa el clopidogrel que bloquea los receptores de adp y tiene su mecanismo antiagregante 75 mg por día Ya muy bien Entonces miren que al paciente de bajo riesgo de angina estable porque lo Clasificaste así con las pruebas funcionales le da su terapia antianginosa su antiagregante plaquetario luego su ina y en algunos casos hyca Por qué damos estatinas para estabilizar la placa de ateroma para que no se rompa ahí utilizamos por farmacología acuérdense el mecanismo pleiotrópico de las estacin es decir el mecanismo antiinflamatorio antioxidante que va a
estabilizar la placa de ateroma Rosub statina torvast tatina que son los más potentes ya el efecto ple no tanto para bajar el colesterol doctores sino para estabilizar la placa de ateroma y los ycas cuando el paciente tiene falla cardíaca cuando el paciente es diabético cuando tiene fracción de inyección reducida Pues en esos casos ya utilizamos ycas ya cuando ya hay disfunción del ventrículo izquierdo Entonces miren que esa es la terapia de un paciente con angina Estable de bajo riesgo de buen pronóstico pero si este paciente No no responde al tratamiento médico uno o en las
pruebas funcionales nos ha salido de mal pronóstico Ese es el paciente de alto riesgo correcto entonces acuérdate s Cuándo es de alto riesgo cuando no responde al manejo médico o cuando en las pruebas funcionales salió de mal pronóstico estamos ya está ese es tu paciente de alto Riesgo este paciente va a requerir tratam de revascularización porque no responde al manejo médico y en las pruebas funcionales Nos salió de mal pronóstico y yo te pregunto acá previo a la revascularización Tú sabes que ya él va a requerir revascularización qué le Qué examen Le vas a pedir
te pregunto Cuál es la angiografía coronaria la coronariografía ya entonces previo a la previo a la revascularización le pides esa prueba Invasiva llamada angiografía coronaria o coronariografía para ver qué arteria está comprometida Entonces cuando le haces la angiografía coronaria a este paciente de alto riesgo No es cierto pu de mal pronóstico ves qué vaso está comprometido y acá vamos a las indicaciones 1 2 dos 3 acuérdate así 1 2 3 uno si un vaso está afectado pero quién la arteria coronar izquierda más del 50% eso es grave grave lesión de dos vasos donde uno de
ellos es la descendente anterior obstruida más del 70 por. en un paciente diabético o paciente con falla cardíaca también se considera grave lesión de dos vasos cuando uno de ellos es la descendente anterior obstruido más del 70 por en paciente diabético o con falla cardíaca o lesión de tres o más vasos o sea multivaso esto es con considerado grave si nos Arroja el resultado de la coronariografía Entonces cuando se cumplen estos criterios Entonces si estos criterios vamos a poner primero no se cumplen No no tengo ninguno de estos criterios el paciente va a angioplastía coronaria
precut pero si el paciente cumple alguno de estos criterios va a cirugía de valpas ya está por eso tú te debes recordar acá Cuanto más grave el paciente cuanto peor Pronóstico cuanto no responde al manejo médico qué prueba le vas a hacer en la angina estable coronariografía la coronariografía te va a decir qué vaso está afectado si tenemos uno dos o tres vasos Ahí están los criterios Si no cumple ningún criterio la revascularización es a través de angioplastía colocar stem es stem Y si cumple alguno de estos criterios que estamos mencionando de 1 2 3
hacemos Cirugía de bypass la derivación coronaria No es cierto ya está la angioplastía lo hace el cardiólogo intervencionista la cirugía bypass lo hace el cirujano de tórax cardiovascular se dan cuenta muy bien en la cirugía de bypass tener en cuenta que el injerto de lección es la arteria mamaria interna la arteria mamaria interna Ya o también llamada torácica interna es la delección pero la que más se utiliza en la práctica es la vena safena ya la vena Safena interna que tiene más tasa de oclusión por eso la arteria es mejor que la vena ya muy
bien recuerden eso muy bien Entonces con eso obviamente hemos visto el tratamiento de angina estable ojo ojo que a veces hay preguntas que les pueden tomar de sorpresa no cuando les dicen tratamiento inicial en todo paciente con Card p isquémica por eso les hago mención el cambio en los estilos de vida es lo mejor no es cierto eso es tratamiento inicial básico en Todo paciente con cardiopatia isquémica que deje de fumar que haga ejercicio que baje de peso que si es diabético controle su glicemia su hemoglobina glicosilada menos del 7% si es hipertenso que controle
la presión etcétera No eso es obviamente un objetivo en el tratamiento inicial el tratamiento basal luego ya viene todo este tratamiento específico que hemos visto ya siempre tengan en cuenta ello y ahora pasamos al cuadro agudo el Síndrome coronario agudo el famoso sica síndrome isquémico coronario agudo ya Entonces vamos ahora al cuadro agudo en el cuadro agudo cambiamos el contexto patológico porque acá Miren la placa qué diferente es con la placa estable no miren hay un centro lipídico pero que ahora es grueso es grande el centro lipídico la capa fibrosa es delgada pequeñita la capa
de colágeno y la luz está permeable No es cierto porque la placa Bueno no obstruye Tanto pero Miren la Constitución de la placa el núcleo lipídico es más grande y la capa fibrosa es pequeña Entonces esta placa se llama placa vulnerable placa inestable porque como la capa fibrosa es pequeña doctores en cualquier momento se rompe Y eso es lo que genera el cuadro agudo la ruptura de placa el accidente de placa la erosión de la placa es lo que genera el cuadro gudo porque al erosionarse esa placa al romperse qué se Va a formar un
trombo por eso acá hablamos de placa inestable o placa trombótica porque como pueden ver acá miren se rompió la placa y miren se forma un coágulo se forma un trombo pero Hay dos escenarios cuando la placa se rompe Este primer escenario es porque se forma el coágulo pero todavía hay luz Entonces es una oclusión parcial porque hay luz y el trombo que se ha formado por la ruptura de placa es a base de plaquetas Correcto Ese es el primer escenario en el síndrome coronario agudo si el paciente tiene buena suerte no pero si ya diosito
lo está llamando ese paciente Entonces vamos a tener este otro escenario en el cual ya la oclusión es total no hay luz al romperse la placa el coágulo ha tapado toda la luz de la arteria coronaria es una oclusión total y el trombo es a base de fibrina es a base de fibrina Entonces es son dos contextos diferentes por eso al primero Le vamos a llamar así sica sin elevación de c porque ya vamos a ver su interpretación En el electrocardiograma y al de peor pronóstico al que tiene oclusión total trombo a base de fibrina
sica con elevación de c miren que son dos contextos diferentes cuando se rompe la placa cuando hay un accidente de placa no Entonces esta es la placa inestable placa trombótica responsable del cuadro coronario agudo hay dos escenarios correcto Y por qué Les explico esos dos escenarios porque el primer escenario donde la oclusión es parcial el trombo es a base de plaquetas llamado sica sin elevación de c va a producir la llamada angina inestable y el otro cuadro que es el infarto noq O sea la angina inestable es isquemia aguda pero no hay necrosis En cambio
cuando digo infarto agudo ya hay necrosis ahí está el color negro una necrosis no que es del subendocardio que se va a llamar infarto no q porque la Zona más sensible de a la hipoxia es el subendocardio ya porque las arterias coronarias que traen oxígeno para el miocardio están en el epicardio Entonces cuál es la zona más elej el subendocardio Entonces es la zona más sensible al la hipoxia Pues el primer infarto es infarto noq o sub endocardico como están viendo ahí entonces esos dos cuadros clínicos están dentro del sicas en elevación del St y
están viendo ahí la Fisiopatología en cambio en el otro lado donde la oclusión es total donde el trombo es a base de fibrina El paciente pues más grave que se llama sica con elevación de c va a producir el famoso infarto con onda q infar transmural porque se necrosa toda la pared como estás viendo ahí o sub epicárdico también llamado ya transmural o sub epicárdico porque toda la pared se necrosa Entonces miren el origen de cada uno de estos cuadros agos ya entonces Resumen sin elevación de c oclusión parcial trombo a base de plaquetas pod
angina inestable y el infarto noq o sub endocárdico en cambio el sica con elevación de c oclusión total trombo a base de fibrina produce el infarto con hda q transmural o sub epicárdico se dan cuenta muy bien Vamos al diagnóstico acá s vamos a utilizar electrocardiogramas troponinas en el cuadro crónico en la Angina estable utilizábamos pruebas funcionales en el cuadro agudo ecag troponinas se van dando cuenta de la diferencia muy bien entonces el diagnóstico del cuadro coronario agudo el primer criterio es el criterio clínico no un paciente que viene con dolor de pecho que ya
hemos comentado opresivo Severo que no calma con el reposo con los nitratos eso ya me debe hacer entender de un cuadro agudo porque la angina estable calmaba con el reposo Con la nitroglicerina duraba menos de 20 minutos acá no es persistente Entonces el primer estudio cuando estoy sospechando un cuadro agudo es el electrocardiograma en los primeros 10 minutos del paciente porque el electrocardiograma nos va a permitir esto conocer si estamos frente a un sica sin elevación de ST o a un sica con elevación de ST Entonces el electrocardiograma es el primer estudio al ingreso del
paciente cuando sospech Un cuadro coronario agudo los primeros 10 minutos le pido entonces si yo veo en mi electrocardiograma esto de acá veo Cualquier alteración que puede ser Mira onda t negativa infradesnivel del St o si el St Está hacia abajo infradesnivel cualquier alteración o hasta un ecg normal Entonces se va a llamar así cica sin elevación de est no t negativa infradesnivel o normal y esto está representado por lo que hemos visto Anteriormente por esto no por una placa que se rompió produjo un trombo pero es una oclusión parcial y el trombo está a
base de plaquetas la manifestación electrocardiográfica de esto que es el sic sin elevación de es esto diferente al sica con elevación de ST porque acá te acuerdas no el sica con elevación de ST es oclusión total trombo a base de fibrina Y qué voy a encontrar En el electrocardiograma esto miren como acá el St se eleva supradesnivel elevación del St pero ojo cóncavo hacia abajo cóncavo hacia abajo la famosa carita triste No porque si te dice cóncavo hacia arriba carita feliz pericarditis Acuérdate de eso cóncavo hacia abajo en derivaciones contiguas infarto pues ent miren acá
se eleve el St Entonces cuando tú en el electrocardiograma encuentres es elevación del St cóncavo hacia abajo Estás pensando en esto Ah se ha ocluido totalmente la arteria coronar el trombo es a base de fibrina Entonces el sica con elevación de c ya pero cuando no ves ves tu electrocardiograma y no ves elevación de c ves cualquier otra cosa entonces dices Ah no tranquilo todavía hay luz es una oclusión parcial el trombo es a base de plaquetas porque es un siica sin elevación de c Entonces te das cuenta la diferencia no ya está y un
dato adicional acá en el cque con Elevación de ST es que esta ritmia oculta la elevación del St bloqueo completo de Rama izquierda Entonces como conclusión la elevación del St o supradesnivel del St es igual a bloqueo completo de Rama izquierda mucho cuidado te pueden decir elevación del St o bloqueo completo de Rama izquierda es lo mismo es este mismo contexto patológico oclusión total trombo aas fiina Entonces es lo mismo correcto ya está Entonces se dan cuenta como el Electrocardiograma al ver los cambios en el segmento St nos permite clasificar a tu paciente no sin
elevación de ST y con elevación de ST Y ya sabes qué está pasando en La fisiopatología muy bien la otra prueba diagnóstica son las troponinas Entonces te acuerdas que en el sica sin elevación de c tenías la angina inestable y el infarto no q o sub endocárdico La pregunta es cómo lo diferencio con los biomarcadores si las Troponinas nos salen negativas porque las troponinas son las más sensibles las más específicas las de elección como biomarcadores cardíacos si te sale negativa quiere decir que no hay necrosis solo es isquemia aguda angin inestable pero si las troponinas
son positivas quiere decir que hay necrosis Entonces ya es un infarto pero como estas troponinas positivas están dentro de un sic sin elevación de ct es un infarto noco o subendocárdico porque si Las troponinas salen positivas muy positivas incluso dentro de una elevación de ST Entonces el diagnóstico es un infarto con onda q transmural o sub epicárdico correcto entonces ahí tienes completado tu algoritmo diagnóstico clínica ekg y troponinas para evaluar tu síndrome coronario agudo con el ekg clasificas est no elevado est elevado con tus troponinas diferencias angina inestable o los infartos se dan cuenta Muy
bien entonces piensa infarto ag miocardio cuando ya te dicen troponinas positivas o en el electrocardiograma onda q de necrosis como vamos a ver ahí recién es infarto ya no marques de frente infarto infarto no es por clínica te tienen que dar marcadores bioquímicos como las troponinas o electrocardiográficos como la onda q ahí recién marcas infarto si no Simplemente si no tienes los datos angina inestable que es la isquemia aguda correcto Y tú te preguntarás doctor hemos visto la forma Crónica que es angina estable acá estamos con la angina inestable cómo la vas a diferenciar por
estos datos miren quién des en la angina estable quién desencadenaba el dolor el esfuerzo verdad físico mental en la inestable no puede producirse al reposo sin esfuerzo al reposo le da dolor de pecho angina inestable si el reposo lo desencadena se dan cuenta la diferencia Progresiva aumenta en intensidad no calma Por ende dura más de 20 minutos Entonces si el dolor de pecho calma con los nitratos con el reposo dura menos de 20 minutos estable pero si progresa aumenta de intensidad no calma con el reposo ni los nitratos dura más de 20 minutos inestable es
fácil la diferencia por favor no se equivoquen es cuestión de entenderlo reciente comienzo el debut de una angina la primera vez que le da al Paciente una angina se considera inestable imagínate un fumador un paciente diabético que por primera vez tiene dolor de pecho el primer dolor de pecho la primera angina que se llama reciente de comienzo se considera inestable postinfarto dentro de las primeras semanas Entonces postinfarto le dio un infarto no porque tiene troponinas positivas onda Q en el electrocardiograma Entonces ya le dio su infarto y a las pocas horas le da de Nuevo
dolor de pecho Ah ese sí inestable si es posinfarto y se acuerda de la angina de Prince metal la del joven que consume cocaína por vasoespasmo coronario también se considera angina inestable por si acaso entonces Esas son las formas de angina inestable ya doctores muy bien y el infarto Recuerden que puede ser no q cuando está dentro del S no elevado o con onda q cuando está dentro del St elevado o bloqueo completo rama izquierda recuerden Ah est Elevado bloqueo completo rama izquierda infarto tiene una clasificación universal se dice infarto tipo uno cuando es primario
es el más frecuente me refiero primario con que el infarto es espontáneo la placa de ateroma se rompe se forma un trombo y producen infarto infarto espontáneo o primario es el más frecuente el dos es el secundario a un factor que altera la demanda o la oferta de oxígeno es decir un paciente que tiene una crisis Hipertensiva una hemorragia un traumatismo una anemia severa O sea si hay un factor que altera la demanda y oferta de oxígeno y ese factor produce el infarto Entonces el infarto secundario o tipo dos entonces por eso cuando te dan
en un contexto clínico no te dicen paciente que tiene infarto a miocardio porque tiene troponinas positivas te dicen Pues tuvo un trauma torácico o Tuvo una hemorragia severa que produjo anemia una Crisis hipertensiva Entonces en ese contexto cuando reconocemos que hay un factor que ha producido el infarto Ese es el tipo dos o secundario porque en el primario no hay es espontáneo el tres es muerte súbita que es otra forma de expresión del cuadro coronario agudo se muere el paciente súbitamente no le da su infarto y se muere ya está los famosos amaneció muerto porque
los Infartos son en las primeras horas de la mañana cuando se activa el tono simpático no amaneció muerto dice ya ese es un infarto tipo tres cuatro Perdón angioplastía coronaria transpercer vascularización correcto pero tiene complicaciones no es que estás ingresando a colocar un sten a veces rozan el endotelio y al alterar el endotelio se forma un coágulo y se produce un infarto Entonces estos procedimientos invasivos como la Angioplastía o la cirugía de bypass tienen complicaciones pues no Entonces cuando una angioplastía produce un infarto se llama tipo cuatro y cuando es producido por la cirugía de
bypass donde también hay manipulación es el infarto tipo 5 correcto tipo c Esa es la clasificación Universal del infarto agudo de miocardio muy bien entonces recordemos que el electrocardiograma y las troponinas son las pruebas diagnósticas De lección en el cuadro coronario agudo ya ya está Entonces el electrocardiograma es muy importante es la prueba inicial en los primeros 10 minutos ojo si sale normal hay que repetirlas cada 15 30 minutos hay que repetirlas porque los cambios son dinámicos ya en el caso del electrocardiografo y lo más importante no que nos clasifica en s es teno elevado
y en s que est elevado y ojo doctores el St Elevado ya nos indica también qué cara del corazón se está infartando se está necrosando Y eso le suelen preguntar Entonces cuando la cara anterior del corazón o sea el infarto de cara anterior Cómo se manifiesta porque el St se eleva cóncavo hacia abajo en qué derivaciones en B3 y b4 qué son derivaciones precordiales Entonces como pueden ver acá miren cuando el est se eleve en B3 b4 es el infarto de cara anterior y qué arteria se está Comprometiendo Miren la descendente anterior que es la
más afectada por la ateroesclerosis por eso les comenté Este es el infarto más frecuente no el de cara anterior el septum cuando se necrosa el septum el St se eleva en B1 b2 est elevado en B1 b2 infarto del septum interventricular que también depende de la descendente anterior ya y a veces es de B1 a b4 Entonces el infarto anteroseptal No es cierto B1 a b4 Entonces si el St se eleva en B1 b2 B3 b4 es el infarto anteroseptal ya muy bien luego tenemos el de cara inferior también llamada diafragmática cuando el infarto es
de cara inferior o diafragmática el St se eleva en d2 D3 a bf que son los que ven la cara inferior del corazón pero recuerden que d2 D3 a bf dependen de la descendente posterior rama de la coronaria izquierda se dan cuenta muy bien cuando el infarto es lateral es Compromiso de la arteria circunfleja Entonces el L el St se eleva si el infarto lateral es alto en D1 a bl si es lateral bajo b5 b6 correcto b5 b6 es por compromiso el infarto lateral del arteria circunfleja entonces doctores ustedes tienen que recordar Eso no
qué arteria está comprometida qué derivaciones son las que te indican la la cara del corazón que se está infartando ya tienen el anterior o anteroseptal Inferior o diafragmático o lateral es básico que se recuerden eso no y que derivaciones son las que se comprometen o sea dónde se eleva el St En qué derivaciones Y qué arteria está comprometida No eso es básico muy bien luego ya hay otros como el anterior extenso no es el anteroseptal más toda la cara lateral y eso es por compromiso de la coronaria izquierda pues no si se compromete la coronaria
izquierda Se compromete la circunfleja y la Descendente anterior Entonces te da el anterior extenso que es toda la cara anteroseptal más la cara lateral también tienes el infarto de cara posterior que se ve en b7 B8 que son derivaciones que normalmente no se utilizan pero ojo con este dato la elevación del St en b7 B8 te indica infarto de cara posterior que es igual al infradesnivel o sea St hacia abajo en B1 b2 ojo con ese dato porque es el espejo B1 b2 es el espejo de b7 B8 Entonces cuando tú encuentres elevación del St
en b7 B8 infarto de cara posterior pero como no utilizamos a veces derivaciones accesorias no utilizamos b7 B8 lo normal es de B1 a b6 Entonces cómo vemos el b7 B8 en B1 b2 entonces en B1 b2 el St Está hacia abajo eso es igual a est elevado en b7 B8 est es infarto de cara posterior y busca este infarto de cara posterior cuando hay un infarto de cara inferior o diafragmático porque ambos dependen de La descendente posterior ya muy bien y también puede haber de ventrículo derecho b3r b4r ya que genere hipotensión injura yugular
etcétera más raro no porque el infarto más frecuente es de ventrículo izquierdo ya Entonces miren como el electrocardiograma es importante porque su elevación nos indica qué cara del corazón se está infartando ya y los cambios son dinámicos Recuerda que la onda t Mira la inversión de la onda t onda t negativa Simétrica indica isquemia onda t negativa simétrica isquemia s elevado indica lesión segmento est elevado lesión y onda q necrosis entonces recuer fanlo así onda t isquemia segmento St lesión onda q necrosis miren acá por favor en este electrocardiograma cómo vemos la elevación del St
En dónde en B1 miren cóncavo hacia abajo en b2 cóncavo hacia abajo en B3 cóncavo hacia abajo y en b4 miren cóncavo hacia abajo esa elevación Del St Entonces eso no indica que se trata de un infarto anteroseptal No es cierto anteroseptal que es el infarto como les he comentado más frecuente porque es que se compromete la arteria descendente anterior pero también tenemos este otro para que se familiaricen cuando se eleva en d2 cuando se eleva en D3 cuando se eleva en abf Entonces miren Cómo se produce la elevación del St nuevamente cóncavo hacia abajo
para que lo encian de Pericarditis que es cóncavo hacia arriba la carita feliz pericarditis carita triste cóncavo hacia abajo infarto aparte que en la pericarditis es la elevación del St en todas las derivaciones o en la mayoría en cambio en el infarto es en derivaciones contiguas como en este caso que nos indica un infarto de cara inferior o diafragmática elevación del ect cóncavo hacia abajo en d2 D3 abf muy bien Entonces el otro elemento diagnóstico en un cuadro coronario agudo son los biomarcadores cardíacos las famosas enzimas entonces recordemos que la más sensible la más específica
las de elección son las troponinas que empiezan a elevarse a partir de las 4 horas empiezan a elevarse correcto y luego tienen esa cinética miren persistente y caen a los 7 10 días incluso a los 14 días dependiendo la i cae antes la t de tiempo cae después Entonces Definitivamente las troponinas son las de lección para infarto para necrosis correcto son las de lección son las más sensibles y específicas Miren la cinética porque tenemos otras enzimas Como por ejemplo la primera en elevarse la mioglobina mira se eleva en las primeras horas a la hora se
empieza a Elevar no y luego cae a las 24 horas por ahí si te preguntan no teóricamente pues no se utiliza en la práctica la primera enzima en elevarse en el infarto la Mioglobina buena sensibilidad pero baja especificidad y quién sirve para los reinart la cpk fracción específica MB cpk fracción MB la cpk fracción MB miren Cómo se eleva a partir de las 4 horas como las troponinas llega su pico a la las 24 horas y cae a las 48 horas entonces sube y Cae por eso te sirve para los reinos las troponinas no porque
su elevación es persistente ent la gran importancia del Cpk MB es para los reinos luego tenemos otras enzimas como el tgo que también se eleva en hemólisis en hepatitis entonces baja especificidad pero también en un infarto el tgo se eleva y la última enzima en elevarse en un infarto de agud de miocardio es la ldh la última enzima la ldh ya está pero no se olviden lo más importante las más sensibles las más específicas las de elección Cuáles son troponinas no pueden Fallar en eso muy bien y vamos al tratamiento el tratamiento de un cuadro
coronario agudo inicial ya cuando estemos frente a un sica el tratamiento inicial es correcto el ABC porque es una emergencia vía aérea ventilación circulación pero luego ya el manejo no el manejo de la angina porque el paciente está con dolor de pecho utilizamos nitroglicerina 0.4 mg por vía sublingual Una dos tres veces y cuando no no calme el dolor de la angina podemos utilizar sulfato de morfina ya pero de base es la nitroglicerina sublingual para la luego su antiagregación plaquetaria pero a dosis de ataque 300 mg ojo dosis de ataque aspirina clopid orel su Beta
bloc selectivo metoprolol bisoprolol su estatina a dosis altas atorvastatina rosub statina y oxígeno cuando está desaturando no Cuando está desaturando menos del 90 la satura pasamos oxígeno ent Este es el tratamiento inicial para todo cuadro agudo sea eso elevado o est elevado Este es el tratamiento basal para cualquier cuadro agudo luego ya viene el manejo específico dependiendo si el sica es sin elevación de ST si estás frente a un sica sin elevación de C donde el trombo es a base de plaqueta lo clusión es parcial tres componentes en el tratamiento específico antiagregación Plaquetaria anticoagulación y
estratificar el paciente eso es lo que haces en tu sica sin elevación de est dos antiagregantes plaquetarios que puedes escogerlo aspirina con clopidogrel o aspirina con ticagrelor Escoge dos aspirina más uno de ellos son dos antiagregantes plaquetarios por por si acaso más un anticoagulante y ahí tienes que escoger también bajo peso molecular enoxaparina la no fraccionada La de alto peso o si el paciente tiene alto riesgo de sangrado adulto mayor fondaparinux que es un pentas acádemico y ahí tenemos el score de timi tu score de timi que tiene siete parámetros te va a extra ificar
el paciente no Cuáles son esos siete parámetros factores de riesgo Cómo está la estenosis en la arteria coronaria el uso de aspirina el grado de angina las enzimas la desviación del St bueno son siete parámetros correcto son siete parámetros Donde cada uno tiene un puntaje un punto y si me sale menos de dos puntos no porque cada uno es un punto si me sale menos de dos puntos bajo riesgo entonces nos quedamos con el manejo médico antiagregación plaquetaria anticoagula punto se quedó ahí pero si te sale de alto riesgo de riesgo alto mayor o igual
a dos puntos en el score de timi ese paciente tiene que ir a tratamiento invasivo Cuál es el manejo invasivo la revascularización Angioplastía cirugía de bypass que ya sabes Los criterios porque lo hemos visto en la angina estable decides cuál es tu tratamiento revascularización pero esa es la idea con tu peno elevado o sea aparte de antiagregación plaquetaria anticoagulación le tienes que estratificar a tu paciente con el scor de Tim Porque algunos se quedan con su manejo médico y otros vas a tener que llevarlos a Revascularización ya está ese es el manejo en cambio el
sic St elevado ese paciente que tenía su oclusión total su trombo a base de fibrina te acuerdas el más grave est elevado o bloqueo con plato de Rama izquierda que es lo mismo lo más importante es su terapia de reperfusión aguda no ves que ha habido una oclusión total tienes que hacer terapia de reperfusión y cuál es esa terapia de reperfusión tienes una ventana Terapeutica hasta 12 horas donde la delección o definitiva es la angioplastía coronaria trans percutante Ese es el tratamiento de lección en un ccst elevado St elevado o bloqueo con plata rama izquierda
angioplastía lo ideal O sea la ventana terapéutica es 12 horas pero lo ideal es en los primeros 120 minutos sea en las primeras dos horas ofrecerle al paciente angioplastía eso sería una atención de calidad No es cierto pero como nuestro sistema de Salud es precario abandonado etcétera No eso ya lo sabemos históricamente como no tenemos a la mano muchas veces para hacer angioplastía nuestro paciente con siques elevado que sería lo ideal lo mejor Entonces qué le damos como alternativa terapia fibrinolítica porque te acuerdas que el trombo es a base de fibrinas Entonces le das fibrinolíticos
terapia trombolítica con activadores del Plasminógeno tisular alplast tecplast no O antiguamente pues estreptoquinasa te ponen no entonces Esas terapias trombolítico es la alternativa ojo porque la delección es la angioplastía eso es lo mejor y pero cuando no hay Su terapia fibrinolítica en los primeros 30 minutos idealmente o sea si tú estás en provincia Pues en una zona rural y sabes que el paciente no le vas a dar dentro de 2 horas angioplastía Porque está haciendo un sí que se te elevado si sabes que no le vas a ofrecer angioplastía ya de una vez colócale terapia
fibrinolítica Entonces lo más pronto posible si es terapia fibrinolítica ya entonces ahí están los tiempos ideales pero ojo que la ventana es hasta 12 horas pero obviamente la eficacia se va cayendo conforme no nos demoramos más ya de acá entonces Recuerden que angioplastía es la terapia de lección es La terapia definitiva de El cst elevado o bloqueo completo rama izquierda la alternativa precoz es la terapia fibrinolítica ya está ahora Cuanto más grave el paciente angioplastía cuando hay contraindicaciones absolutas para fibrinólisis angioplastía se dan cuenta o sea finalmente el paciente termina en angioplastía así le das
fibrinólisis al paciente terminas haciendo angioplastía Ya muy bien Cuáles son las Contraindicaciones absolutas de la terapia fibrinolítica porque les han preguntado contraindicaciones absolutas accidente cerebrovascular isquémico o hemorrágico disección de aorta malformaciones vasculares aneurismas malformaciones venosas neoplasias intracerebral tumor cerebral contraindicación absoluta hemorragia interna activa mucho cuidado porque en contraindicaciones relativas está úlcera Péptica activa este es hemorragia interna activa mucho cuidado hemorragia interna activa Tex Severo un traumatismo encéfalo craneano Severo glom meno de o ya está Esas son las contraindicaciones absolutas para fibrinolíticos por lo tanto cuando si les dicen un paciente con est elevado con cualquiera
de Estos factores no les queda de otra A dónde tienen que llevar a su paciente angioplastía coronaria trans percutánea Ya para colocarle su Este que es el tratamiento de lección el tratamiento definitivo el tratamiento cuando el paciente está grave no imagínense shock cardiogénico edemo de pulmón angioplastía o cuando hay contraindicaciones para fibrinólisis angioplastía ya muy bien y algo que quiero que entiendan que a veces se confunde el tratamiento del cst elevado estamos mencionando que el tratamiento importante es la reperfusión con angioplastía o la alternativa a la Fibrinólisis Pero eso no quiere decir que no le
vas a dar antiagregación plaquetaria o anticoagulación le vas a dar o sea a sí que se elevado le da su antiagregante plaquetario y le da su anticoagulación e incluso No es cierto hay terapias de acuerdo a la reperfusión que vas a utilizar Por ejemplo si el paciente va a angioplastía le vas a tener que dar aspirina más gror y la heparina no fraccionada Ese es el Esquema cuando el paciente va angioplastía aspirina ticagrelor heparina no fraccionada Y si el paciente va a fibrinólisis es aspirina más clopidogrel y su anticoagulación heparina de bajo peso molecular ya
entonces mucho cuidado el paciente con cct elevado su tratamiento más importante es la reperfusión angioplastía o fibrinólisis Más antiagregación plaquetaria más anticoagulación me dejo entender ya está eso ténganlo cuenta no porque en tu cst no elevado terminas con tu antiagregante y tu anticoagulación nada más y estratifican en tu est elevado tu terapia reperfusión eso que quede claro ya y los esquemas dependiendo No si va angioplastía o fibrinólisis utilizamos la terapia antiagregante o anticoagulante más potente cuando el paciente va angioplastía utilizamos Aspirina gror que son más potentes y heparina no fraccionada en cambio en fibrinólisis menos
potencia aspirina clopidogrel y heparina de bajo peso correcto muy bien finalmente las complicaciones del paciente que hace infarto agudo de miocardio que depende del tiempo Cuál es la complicación más precoz que es la principal causa de muerte extrahospitalaria precoz Porque se muere en la calle no le das infarto y se muere En la calle pu eso le llaman muerte precoz muerte extrahospitalaria las arritmias ya ahí está la fibrilación ventricular entonces las complicaciones eléctricas son la principal causa de muerte en el paciente luego tienes tu pericarditis en los primeros días que se llama pericarditis epistenocardica epistenocardica
correcto en los primeros 7 días o también se pueden ya presentar Complicaciones mecánicas se rompe el músculo papilar y genera insuficiencia mitral aguda donde hay que operarlo al paciente o se rompe el septum interventricular que genera un soplo pansistólico como si fuera un cb no una comunicación interventricular o se rompe la pared del ventrículo y genera taponamiento cardíaco Y acuérdate de tetrada de becc hipotensión injura yugular y ruidos apagados con taponamiento cará entonces Si ves un Paciente con infarto y hace o presenta triada de bec porque está haciendo un tampon amiento qué complicación se ha
presentado ruptura de pared ventricular ruptura de pared ventricular y pasadas las dos semanas un aneurisma ventricular que se puede formar No porque se ha necrosado la pared se ha debilitado y se forma un aneurisma que se reconoce porque el est está elevado más de dos semanas un St elevado más de 2 semanas sospechar a neurisma Ventricular o la pericarditis tardía llamada síndrome de dresler ya que es una pericarditis autoinmune Pues hay dos tipos de pericarditis en el infarto la precoz llamada epistenocardica por un fenómeno inflamatorio y la tardía que es el síndrome de dresler origen
autoinmune son dos tipos diferentes no es precoz la otra tardía y Cuál es la causa de muerte tardía o intrahospitalaria mecánica falla Cardíaca causa de muerte precoz arritmias causa de muerte tardía falla cardíaca causa de muerte extrahospitalaria arritmia causa de muerte intrahospitalaria falla cardíaca ya eso acuérdense por favor y el pronóstico lo evaluamos con el score clínico radiológico llamado kilip donde hay cuatro tipos uno asintomático porque los pulmones están normal baja tasa de mortalidad dos cuando ya hay crépitos en las bases la congestión es en las bases Y aumenta un poco la mortalidad el 1es
es el edema agudo de pulmón cuando ya los pulmones están encharcados miren como la mortalidad aumenta hasta un 40% y el cuatro es el shock cardiogénico donde hay edema pulmón y hay falla a nivel cardíaco la bomba del corazón está fallendo Miren la mortalidad 90 por. entonces un paciente con infarto no puede ser kilip 1 kilip 2 no pasa nada pero si hace un infarto y hace un kilip 3 cu se muere porque hay inestabilidad Hemodinámica Y de qué depende no que un paciente con infarto haga edema agudo de pulmón o cho cardiogénico de la
extensión de la necrosis del ventrículo izquierdo doctores si el ventrículo izquierdo Se necrosa más del 25% aparece edema agudo de pulmón kilip 3 si la necrosis es más del 40% del ventrículo izquierdo aparece shock cardiogénico kil 4 Entonces de qué depende la inestabilidad hemodinámica de La extensión de la necrosis Cuanto más grande la necrosis del infarto va a generarse más descompensación hemodinámica entonces acuérdense los estadíos de kil doctor hay otro factor pronóstico sí que es más difícil no lo han preguntado pero pueden preguntarles el score de forrester ya así que para los que van a
postular y requieren más exigencia porque hemos visto que hay especialidades que requieren más exigencia no o en general para el examen No si les colocan una pregunta difícil una pregunta difícil en los exámenes ya está tu escor de forrester ya forrester no te confundas con Forrest de hemorragia digestiva es de forrester daimond entonces acá nos dice índice cardíaco y presión capilar pulmonar miren si el índice cardíaco Está hacia arriba Eso es bueno porque hay buena perfusión si está hacia abajo es malo porque es hipoperfusión y la presión capilar pulmonar si está bajo Eso es Bueno
porque el pulmón está seco pero si está alto la presión capilar pulmonar que se mide con el catéter de sogan Es malo porque hay edema de pulmón No es cierto entonces evalúan esos dos parámetros índice cardíaco que evalúa la perfusión y presión capilar pulmonar que evalúa la congestión pulmonar Entonces cruzamos los valores no el uno es el asintomático porque tiene baja presión capilar pulmonar y alto índice cardíaco es el paciente asintomático buen Pronóstico el dos acá ese edema agudo de pulmón porque la presión capilar pulmonar está aumentada pero el índice cardíaco normal el tres y
el cuatro es shock porque el índice cardíaco es bajo menos de 2.2 shock pero el tres es el shock seco que es el shock hipovolémico porque tu presión capilar pulmonar está baja el cuatro es el shock cardiogénico porque tu presión capilar pulmonar está alta entonces hay shock más edem G de pulmón shock cardiogénico entonces ahí Están los cuatro estados de Forest uno asintomático dos edema de pulmón tres shock hipovolémico y cuatro shock cardiogénico doctores el forrester 2 y cu o acá en en kilip TR o cuat Eso es por el infarto de ventrículo izquierdo son
los que generan como te dije no más del 25% se necros el ventrículo izquierdo edema de pulmón más del 40% del ventrículo izquierdo shock cardiogénico doctores quién genera sh polémico el Infarto de ventrículo derecho por eso va con hipotensión correcto infarto de ventrículo derecho genera shock hipovolémico ya muy bien y el manejo va a ser diferente Pues no porque en un edema pulmón utilizas furosemida oxígeno en un shock hipovolémico hay que pasarle volumen y en un shock cardiogénico hay que dar l inotrópicos norepinefrina dobutamina Entonces el manejo es diferente ya muy bien entonces con esos
escores evaluamos el pronóstico de un Infarto agudo de miocardio ya