Hola a todos Mi nombre es Cecilia giadans y en el día de hoy vamos a estar aprendiendo acerca de la inmunología de los transplantes eh Este es un tema que está enmarcado dentro de la unidad 3es de la materia que es inmunopatología para empezar vamos a plantearnos Cuáles son los objetivos que vamos a intentar alcanzar a lo largo de la clase de hoy en primer lugar vamos a definir el concepto de transplante y las distintas Clasificaciones existentes vamos a Identificar y caracterizar las principales moléculas que son responsables de la mayoría de los rechazos de injerto
vamos a analizar los mecanismos por los cuales se inicia una respuesta inmunitaria frente a los alu injertos para lo cual vamos a describir y comparar las diferentes vías de reconocimiento y presentación de los aloantígenos vamos a clasificar y caracterizar los Distintos patrones y mecanismos inmunitarios involucrados en el rechazo de al injerto vamos a analizar los distintos factores que influyen en la sobrevida del injerto y del receptor vamos a conocer las principales medidas para prevenir el rechazo de injertos para lo cual vamos a describir las distintas pruebas de histocompatibilidad más comúnmente utilizadas en la práctica clínica
y Vamos a exponer las principales estrategias inmunosupresoras también vamos a analizar las características diferenciales de los transplantes de células trocal hematopoyéticas respecto de los que es un transplante de órgano Sólido y o tejido y vamos a finalmente conocer las complicaciones asociadas a este tipo de transplantes hematopoyético especificamente Centrándonos en lo que es la enfermedad de injerto contra huésped bueno para entrar un poco en tema les traje algunos datos de lo que fueron los transplantes específicamente en la Argentina durante el año 2022 si podemos si observamos bien la infografía que les traje que la saqué como
dice ahí abajo de la página del incucai para cualquiera que esté interesado en conocer los números Incluso ya están publicados parcialmente los que corresponden este año fíjense que la infografía es bastante descriptiva de muchas de las cosas que vamos a estar aprendiendo en el día de hoy primer lugar nos da una idea de Cuáles son los principales órganos que se transplantan específicamente acá en la Argentina Pero esto Reproduce lo que ocurre a nivel mundial siendo el Transplante renal el principal trasplante y que fíjense casi triplica a el trasplante hepático que es el segundo efectivamente el
trasplante de reñón es uno de los trasplantes más comú más comunes a nivel mundial eh otro tipo de trasplante bastante común es el hepático como se puede observar ahí en la infografía eh Y bueno tenemos distintos tipos de órganos que pueden ser transplantados como puede ser corazón páncreas pulmón No ahora Dentro de un ratito vamos a estar hablando un poco de esto por otro lado nos podría llamar la atención por ejemplo el hecho de que los datos del transplante de córnea estén tomados aparte fíjense que si bien es el doble del trasplante renal Eh Esto
también se entiende por la complejidad que implica no un trasplante de córnea frente un transplante renal pero también nos está hablando un poco de distintos tipos de Eh materiales a ser transplantados eh otro dato que podemos A lo mejor analizar y que también nos va a estar dando información de algunas cosas que vamos a aprender en un rato es fíjense que nos dan los números de transplantes a partir de donantes vivos y de donantes fallecidos con lo cual ahí también tenemos eh alguna información interesante para analizar respecto de el tipo de donante y por otro
lado al que le interese en la Parte inferior derecha les puse un mapa de la república Argentina donde hay una descripción detallada provincia por provincia de Cuáles fueron los transplantes efectivos en cada una de estas provincias durante el año 2022 comenzando con la clasificación propuesta hace un rato el primer tipo de clasificación que vamos a hacer Es según el tipo de transplante de esta manera en función de La relación que existe entre el donante y el receptor vamos a poder distinguir distintos tipos de trasplantes El más lógico y fácil de ver porque la misma palabra
ya nos está diciendo de qué se trata es el autotransplante en el autotrasplante Obviamente el donante y el receptor son el mismo individuo un ejemplo clásico de este tipo de trasplante puede ser por ejemplo un trasplante de piel de un lugar Corporal a otro o un tipo particular de trasplante que vamos a estar viendo hacia el final de la clase que puede ser el de médula ósea por ejemplo por otro lado tenemos los transplantes singénico o isotrasplante en donde si bien el donante y el receptor son individuos diferentes existe cierto grado de similitud genética entre
estos dos individuos y para ser más precisos hay identidad Genética porque estamos hablando del caso puntual en de los gemelos eh monocigotos que sabemos que tienen una composición genética idéntica Entonces ese tipo de trasplantes entre gemelos monos ygotas lo vamos a llamar singénico que viene justamente el prefijo de igual sin o isotrasplante por otro lado tenemos el tercer caso que es a lo mejor el más común y el más conocido por todos Que implica que el donante y el receptor del injerto son individuos distintos incluso genéticamente diferentes pero con la salvedad de que pertenecen a
la misma especie a este tipo de de trasplantes lo vamos a llamar alogénico que viene del prefijo que significa diferente y esto lo vamos a tener presente porque durante todo el teórico vamos a estar hablando de de hecho ya lo hicimos en los objetivos ao antígenos ao Trasplante y cualquier otra palabra que sea encabezada por el prefijo Alo ya vamos a entender que nos estamos refiriendo a diferente d entonces este tipo de trasplante entre individuos genéticamente distintos pero de la misma especie lo llamamos alogénico y por último tenemos a los trasplantes cogic o heterotrasplantes que
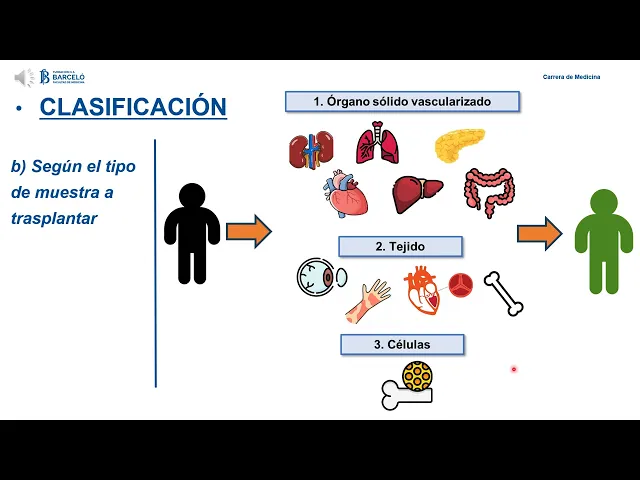
ya implica que el donante del injerto pertenece a una especie diferente a la del Receptor Y en este sentido podríamos citar como ejemplo los reemplazos de válvula que durante mucho tiempo se utilizaron tanto válvulas bobinas o porcinas y de hecho existen todavía algunos reemplazos de válvula eh procedent de estas especies otro tipo de clasificación que podríamos hacer es si nos basamos en el tipo de muestra que vamos a estar trasplantando es decir del injerto el tipo de Injerto en este sentido vamos a poder tener en principio tres tipos de muestra a trasplantar podemos clasificar a
los trasplantes eh En aquellos que son de órganos sólidos vascularizados como pueden ser el riñón el pulmón el corazón el hígado el páncreas el intestino y la combinación conjunta de cualquiera de ellos si pensamos un poco Eh la importancia de poder distinguir entre un órgano Sólido vascularizado y lo que vamos a poder denominar por ejemplo tejido o células sueltas radica en el hecho justamente de que en ese órgano vamos a trasplantar no solo el parénquima funcional que nos interesa que va a cumplir las funciones efectoras que órgano del receptor perdió sino que con él va
a venir todo el conjunto de tejido conectivo células que se encuentran inmersas en ese órgano y Vasculatura justamente endotelio vascular van a tener vasos que van a ser vasos del donante y esto lo vamos a tener muy en cuenta porque la mayor parte de la clase teórica de hoy se va a basar justamente en el trasplante de órganos sólidos vascularizados por otro lado podemos tener trasplante de tejido y en este sentido nos vamos a estar refiriendo justamente al trasplante de córnea trasplante de piel reemplazo de válvula O de tejido óseo y por último siguiendo este
tipo de clasificación vamos a poder nombrar el trasplante de células cuyo mayor ejemplo o cuyo ejemplo más representativo Mejor dicho es el antiguamente llamado trasplante de médula ósea actualmente denominado trasplante de células troncales hematopoyéticas el cual vamos a estar desarrollando hacia el final de la siguiendo con la clasificación Propuesta un tercer tipo de clasificación se centra en el tipo de donante Y en este sentido podemos tener dos tipos de donante aquel que se denomina donante vivo y aquel que se denomina donante cadavérico respecto de los órganos trasplantados de donantes vivos eh También podemos diferenciar dos
tipos de donantes los donantes vivos relacionados los cuales en general pueden tener un Vínculo parental de hasta cuarto grado con el receptor y los no relacionados que como bien lo indica su nombre no se encuentran emparentados con el receptor es interesante señalar que acá en la Argentina este último tipo de donación la de donante vivo no relacionado está prohibida por ley y solo es posible realizarla con autorización judicial que asegure los recaudos y medidas necesarias que garanticen que efectivamente se trata de un acto de el Carácter voluntario porque ya que está muy de moda el
tema vale aclarar que en la Argentina eem no está permitida la compraventa de órganos y una forma de compraventa de órganos podría llegar a ser que por necesidad un donante vivo ofrezca alguno de sus órganos eh No vitales como puede ser el rón en el sentido de que uno tiene dos reuniones y puede vivir con uno eh Y que que este ofrecimiento sea por una Cuestión monetaria por necesidad eso no está permitido y está prohibido un poco en línea también con con esto es que como pueden ver en la imagen tampoco es que un donante
vivo puede donar cualquier órgano como podrán imaginarse sino que solo está permitida La donación de aquellos órganos o s aquellos anos que no son vitales para la persona como acabo de decir el riñón en el sentido de que uno puede donar un riñón y sobrevivir con el otro y el caso Del hígado en el cual Generalmente uno puede donar una porción limitada del hígado sabiendo que además eh tiene capacidades regenerativas de regeneración por otro lado respecto al donante las los injertos que se pueden trasplantar a partir de donantes vivos sin relación de parentesco podemos citar
El ejemplo justamente de los precursores de médula ósea por otro lado Respecto a los Donantes cadavéricos eh También existen dos tipos aquellos que han sufrido una muerte encefálica es decir que son pacientes que no poseen Ninguna actividad cerebral pero que indefectiblemente en algún momento van a sufrir un paro cardíaco Una vez que se les deje suministrar las drogas que los mantienen y la perfusión de los órganos Y se desconecte de los aparatos e lo interesante de esto es que a ese Ese tipo de donante uno puede en mayor o menor medida decidir en qué momento
y en qué condiciones eh provocarle la la muerte entre comillas al desconectarlo con lo cual puede tener cierto control respecto de cómo va a incidir esa isquemia e hipoxia tisular en los posibles futuros órganos acer donados Y esto es algo que se tiene muy en cuenta y por eso en la Argentina este tipo de donante Cadavérico es el principal y es el que puede donar tanto órganos como tejidos por otro lado tenemos a el donante cadavérico en asistolia o también llamado postparo cardíaco eh Como se imaginarán este tipo de muerte eh implica una muerte a
lo mejor un poco más traumática con un ces en la Irrigación sanguínea de la mayoría de los órganos con lo cual se van a gatillar varios de los mecanismos moleculares que ya vimos durante La primera y segunda mitad de la cursada y es por esto que a partir de estos donantes cadavéricos popar cardíaco solo está permitido la el trasplante de tejidos Y por último para terminar con el tema de la clasificación de los trasplantes podemos clasificarlos según el lugar de colocación de El injerto de esta manera podemos I ificar aquellos trasplantes denominados ortotópicos es decir
que vamos a trasplantar el Injerto el órgano el tejido la célula a la misma posición anatómica pero en el receptor esto pareciera ser lo más común y a lo mejor muchos no saben Pero existe otro tipo de posibilidad o de de procedimiento que es el trasplante heter que implica el trasplante del injerto y colocación en una posición anatómica distinta a la original ahí le puse dos imágenes que representan los ejemplos de transplantes heterotópicos más comúnmente Realizados y suelen realizarse este tipo de trasplante en la medida en que el órgano del donante sea ario para funcionar
como apoyo del órgano del receptor es decir que el receptor va a mantener su órgano original el cual posiblemente sea seguramente sea disfuncional pero que tenga cierta funcionalidad y se le va a trasplantar un órgano de un donante que va a ejercer la función de apoyo acá en la Argentina se hicieron eh un un par de Estos trasplantes principalmente de corazón en donde alguno de los ventrículos no era funcional y a lo mejor el órgano entero del donante no reemplazaba por completo por una cuestión anatómica de tamaño de funcionalidad al del receptor con lo cual
una solución fue implantar un segundo corazón Que cumpla las funciones del ventrículo que estaba defectuoso eh en la misma línea se puede realizar Algo similar con los riñones como pueden observar en la imagen este receptor recibió un trasplante heterotópico heterotópico perdón eh de un donante pero el órgano fue e fue colocado en una posición anatómica que no es la original del riñón ahora bien pasemos a hablar un poco de la inmunidad del trasplante propiamente dicho la idea de poder trasplantar un órgano de un donante a un Receptor había resultado muy tentador hace muchos años sin
embargo los primeros trasplantes que Se realizaron resultaban en lo que se denomina rechazo de trasplante es decir al receptor se le trasplanta un órgano de un donante no relacionado y luego de ese trasplante sufría algún tipo de reacción inmunológica severa que o bien terminaba con la vida de ese eh receptor o bien Terminaba con eh la vida funcional del órgano trasplantado generando que necesite un nuevo trasplante esto ocurría no solo con órganos sólidos vascularizados sino también con tejidos de piel donde las manifestaciones eh eran mucho más visibles eh Y entonces eh surgió la necesidad de
comprender Cuáles eran los mecanismos por los cuales un órgano que Aparentemente era idéntico al de el receptor es decir estábamos reemplazando el mismo órgano estábamos tomando la precaución de en principio después lo vamos a ver en mayor profundidad pero en principio eh hacerlo eh el trasplante entre dos personas que compartieran el sistema eh abeco sanguíneo y RH y aún así el órgano era rechazado eh Y con eh mucha vigorosidad Entonces insisto eh comenzaron comenzó a surgir la necesidad de comprender Cuáles eran los mecanismos que mediaban este rechazo en entre un órgano que Aparentemente pareciera no
O no debiera haber sido rechazado dado que la composición en principio era eh Muy similar dado que era entre personas de la misma especie en base a esto eh surge en primera instancia la necesidad De identificar Cuáles eran los antígenos de órgano o tejido trasplantado que eran reconocidos como extraños por parte del sistema inmune del receptor a través de una serie muy extensa pero bastante interesante de ensayos en ratones que al que le interese está descrito de manera muy resumida en el abas se terminó identificando a un grupo de moléculas Como las principales moléculas que
mediaban el eh rechazo de el órgano o tejido trasplantado y cuáles seran estas moléculas bueno resulta ser que el reconocimiento del órgano o del tejido trasplantado como extraño estaba determinado por las moléculas del complejo mayor de histocompatibilidad que de ahora más vamos a llamar de manera indistinta eh hla o antígeno leucocitario humano es lo mismo son Sinónimos justamente porque funcionan como antígenos Entonces como les estaba comentando a través de una serie extensa de experimentos se llegó a identificar que eran las moléculas del complejo mayor de estoc compatibilidad tanto de tipo uno como de tipo dos
como vamos a ver ahora las que actuaban como antígenos ante un trasplante de órgano y repito lo que era reconocido como extraño era la molécula del complejo Mayor de histocompatibilidad sí no el péptido que era presentado por la molécula del cmh sino el el conjunto vamos a ver un poquito vamos a recordar en realidad Porque ustedes ya tuvieron un teórico donde tuvieron una descripción super detallada y extensa de cómo estaban constituidas las distintas moléculas que conforman el complejo mayor de histocompatibilidad y las funciones y localizaciones de cada una de ellas Así que ahora lo que
vamos a Hacer es tratar de centrarnos en aquellas características de estas moléculas que la convierten justamente en el blanco antigénico de el rechazo de trasplante vamos a comenzar e recordando que los genes codificadores de las moléculas hla se encuentran ubicados en el complejo mayor de histocompatibilidad o en el cmh en una región situada en el cromosoma seis Humano que las moléculas del hla clase 1 o cmha o cmh clase 1 se codifican por los genes A B y C que dan lugar a Tres formas de cadena pesadas para las moléculas hla A B y C
respectivamente a su vez también sabemos que la parte extracelular de esa cadena pesada codificada por cada uno de estos genes poseen tres Dominos Alfa como se observa en la imagen Alfa 1 Alfa 2 y Alfa 3 sin embargo de estos tres Dominios se sabe que Los alfa 1 y Alfa 2 que son los que conforman la hendidura o sitio de Unión a los péptidos tienen justamente una composición muy variable en aminoácidos mientras que El dominio Alfa 3 es bastante constante a nivel poblacional es por esto que dentro de la molécula son las regiones Alfa 1
y Alfa 2 las que van a ser reconocidas justamente como extrañas por parte del sistema inmune de el Receptor por otro lado no olvidemos que el cmh1 y Por ende estas moléculas de HL B y C están expresadas en la mayoría de las células nucleadas y plaquetas y con esto nos referimos a que están presentes en y todas las células del cualquier parenquima de cualquier órgano o tejido que queramos trasplantar por otro lado las moléculas de hla de clase 2 son también eh moléculas Glicoproteico dimero como se ve en la imagen formado por una cadena
Alfa y una cadena Beta los genes que codifican para estas moléculas se encuentran también en el mismo cromosoma de aquellos que codifican para las moléculas del hla de clase 1 siendo los principales genes de importancia a nivel de inmunología de transplantes los que se conoce con el nombre de HL adp hlq y Hlr recordemos por otro lado que a diferencia de lo que ocurría con las moléculas del complejo o mayor de histocompatibilidad de tipo un las moléculas codificadas por los genes de histocompatibilidad de tipo 2 solo están expresadas en las células presentadoras de antígeno profesionales
ahora bien qué ocurre existen determinadas características del sistema de hla que hacen que estas moléculas Codificadas por estos genes que acabamos de describir sean potenci finalmente un excelente blanco inmunológico eh en el trasplante de órganos Cuáles son estas características la primera es que este sistema es dialélico Es decir que cada individuo hereda Dos alelos de cada progenito hereda dos alelos uno proveniente de cada progenitor Pero qué ocurre a diferencia De lo que ocurre con la mayoría de los genes los jenes que codifican para estas moléculas se expresan de manera codominante Qué quiere decir esto que
en un mismo individuo se expresan ambos [Música] alelos por otro lado como acabamos de ver también la molécula del complejo las moléculas del complejo mayor de histocompatibilidad Están codificadas por un sistema que se denomina poligénico Por qué Porque varios genes que están clasificados en tres regiones como vimos en la imagen anterior codifican distintas estructuras para la misma para constituir distintas combinaciones de moléculas del complejo mayor de his compatibilidad Y si esto fuera poco todavía como para en entender un poco Por qué estas moléculas son buenos blancos antigénicos a todo esto hay que sumarle el alto
polimorfismo poblacional que presentan estas moléculas y Esto justamente se debe a los múltiples alelos que vamos a poder encontrar para cada locus en un individuo si le sumamos la codominancia imagínense que el polimorfismo de moléculas que puede un individuo respecto de otro en una población es infinito en base a esto vamos a definir Algunos conceptos por las dudas creo que todos manejamos el vocabulario pero para recordar que cuando hablamos de un aplo tipo hablamos del conjunto de alelos heredados por una persona sí a todo el conjunto de alelos heredados y lo que hay que tener
en cuenta es que la mayor parte de los individuos de una población son heterozigotas para cada gen de este sistema entonces encima las células de los órganos van a De cada uno de los individuos de una población van a expresar distintas combinaciones para conformar estas moléculas del complejo mayor de histocompatibilidad haciendo casi imposible que existan dos individuos en una población sacando los gemelos monocigotos que vimos al principio que presenten exactamente la misma composición de moléculas del sistema hla y en Consecuencia la presencia en los órganos injertados de moléculas de hla distintas a las del receptor
que es una situación que vamos a denominar situación de incompatibilidad de hla provoca justamente en el receptor una respuesta del sistema inmune que puede resultar y que resulta en el rechazo del órgano finalmente eh si bien no está puesto acá en la diapositiva es de Vital importancia que razonemos juntos a lo Mejor y entendamos el concepto a lo mejor más importante de por qué puede suceder esto que es que una molécula de el complejo mayor de histocompatibilidad que si bien es polimórfica eh todos los que somos de la misma especie compartimos la misma molécula Por
qué es que es reconocida como extraña y justamente irónicamente Eh Esto se debe a que no existe tolerancia frente a los antígenos del sistema hla extraño porque nunca hubo Una selección negativa para los H del donante Qué significa esto que nunca fueron presentados eh los las moléculas del complejo mayor de histocompatibilidad eh durante el proceso de selección negativa entienden eso o sea no existió durante el proceso de selección negativa eh proceso mediante el cual el sistema imune selecciona linfocitos autorreactivos y los elimina esa selección negativa no Existió nunca porque no existe en nosotros ese mecanismo
de presentar células de presentar péptidos derivados del complejo mayor de histocompatibilidad Entonces al no existir nunca esa selección negativa es absolutamente posible y de hecho lo es y es hasta incluso era esperable que existiera la posibilidad de que tuviéramos Eh receptores específicos en linfocitos t que reconozcan péptidos derivados de la estructura molecular del complejo mayor de histocompatibilidad por otro lado y antes de continuar con lo las bases eh fisiopatológicas de Cómo ocurre el rechazo de injerto mediado por estas moléculas antigénicas del complejo mayor de histocompatibilidad del donante vale mencionar que eh si bien esas moléculas
del complejo mayor de Histocompatibilidad tanto de tipo uno como de tipo dos son las principales moléculas antigénicas que van a mediar el rechazo de trasplante o de injerto existen otras moléculas inmunogénicos eh en su conjunto se las denominan antígenos menores de histocompatibilidad y son péptidos polimórficos codificados por genes que son distintos a los del hla por ejemplo en los péptidos Hi codificados por el cromosoma som maí eh Los cuales tienen una alta expresión a nivel intestinal o los péptidos autosómicos por ejemplo los ha1 o ha2 que están muy presentes en las células hematopoyéticas Entonces si
bien para el rechazo del trasplante de órganos sólidos vascularizados y de tejidos este tipo de antígenos los vamos a tener presente pero no van a ser los antes del rechazo sí van a cobrar una importancia mayor cuando veamos otro tipo de trasplante Que no involucra justamente este tipo de órganos vascularizados Y entonces podemos concluir que la respuesta inmune del receptor contra el órgano trasplantado va a estar dirigida mayoritariamente contra las moléculas del complejo mayor de histocompatibilidad de tipo un y dos Y en segundo lugar recién contra los antígenos menores de histocompatibilidad Y entonces ahora habiendo
identificado Cuáles Eran las moléculas que estaban actuando como antigénicas en el receptor vamos a contextualizar cómo es que estas moléculas llegan a ser reconocidas como extrañas y desencadenan los distintos mecanismos de rechazo eh de transplante de esta manera podemos decir que las moléculas halógenas del complejo mayor de histocompatibilidad recordemos que cuando decimos halógenas estamos Hablando de algo extraño es decir que las moléculas del cmh de un injerto es decir que vienen del dador pueden ser presentadas para su reconocimiento por los linfocitos t del receptor mediante tres vías entonces entendamos lo que estamos diciendo estamos diciendo
que son las moléculas o los péptidos derivados de ella del complejo mayor de histocompatibilidad las que van a ser presentadas a los linfocitos T y que existen distintas vías de presentación y que dependiendo de la vía de presentación será el efecto que observemos finalmente en el rechazo y entonces podemos enumerar tres vías de reconocimiento antigénico la primera denominada vía directa la segunda vía indirecta y una tercera que es de más reciente descubrimiento que que es la vía mixta entonces arranquemos con la primera la vía de reconocimiento del antígeno que Es denominada vía directa justamente como
su nombre lo indica en esta vía hay una interacción directa de los receptores de los linfocitos t Es decir de los tcr del receptor con las moléculas del cmh presentes en la membrana de las células presentadoras de antígeno pero del donante es decir que el Linfocito T reconoce la molécula entera del complejo mayor de histocompatibilidad halógena sin procesar presente en la Membrana en la superficie de la célula presentadora pero del donante esta interacción entre el tcr del receptor y el cmh de la célula presentadora antígeno del donante termina activando a los linfocitos t que proliferan
y se diferencian en células efectoras tanto tper como citotóxicas que van a migrar al órgano transplantado donde ejercen sus funciones entonces en esta nueva Diapositiva podemos observar mejor Cómo es el circuito lógico temporal que permite explicar esto que acabamos de describir como vía de presentación antigénica directa lo que ocurre es lo siguiente se realiza el trasplante de un órgano vascularizado desde un donante a un receptor este órgano entre otras cosas en su interior un Repertorio de células que son del donante entre las cuales posiblemente y ya les voy diciendo que sí que ocurre por eso
existe el rechazo vamos a encontrar células presentadoras de antígeno del donante una vez trasplantado este órgano en el lugar atómico que se haya decidido del receptor es decir una vez implantado el injerto en el receptor las células dendríticas del Donante van a migrar al ganglio linfático del receptor en donde se van a encontrar con los linfocitos t inmaduros que que van a reconocer justamente como acabamos de explicar Al cmh que está expresado en la superficie de la célula presentadora de antígeno del donante y van a reconocer a los péptidos que exprese esta célula presentadora de
Antígeno que en este caso van a ser péptidos propios del donante Entonces es ese combo de la célula las moléculas del complejo mayor de histocompatibilidad con los péptidos propios del donante que va a interaccionar con el tcr de los linfocitos t activándolo de esta manera los linfocitos t van a diferenciarse en linfocitos T ef es del receptor y van a migrar del ganglio al Tejido trasplantado en el tejido trasplantado los linfocitos t citotóxicos efectores diferenciados en el ganglio van a reconocer a distintas tipos de células del tejido del donante prácticamente van a reconocer a cualquier
célula de El tejido que componga el tejido del donante que presente el cmh del donante es decir todos los tipos celulares y van a mediar la licis o Muerte celular por otro lado los linfocitos t cd4 positivos que se diferenciaron hacia un perfil efector t helper también van a migrar al tejido trasplantado procedente del donante y se van a activar in situ para liberar un conjunto de citoquinas que en conjunto van a terminar mediando el rechazo del órgano tanto por la muerte de las células que con que constituyen Ese órgano de manera directa por los
linfocitos tóxicos como por el daño que va a provocar la inflamación generada por las citoquinas secretadas por los linfocitos de helper por otro lado en la vía indirecta del reconocimiento de los aloantígenos Ahora son las moléculas del complejo mayor de histocompatibilidad del donante las que van a ser capturadas y procesadas por las células presentadoras De antígeno del receptor generando péptidos que son presentados por el cmh2 de la célula presentadora de antígeno del receptor es decir que esta presentación si se dan cuenta la pueden ver en el gráfico la pueden deducir y comprender bien es equivalente
a la que ocurre con el procesamiento de los antígenos microbianos que ya vimos en los teóricos pasados es decir que la célula presentadora del antígeno del Receptor toma justamente como blanco para ser procesado al cmh del injerto es decir al cmh presente en las células del tejido trasplantado lo fagocita lo degrada y a los péptidos per producto de esa degradación va a expresarlos y presentarlos en su propio cmh tal cual hacía con los péptidos bacterianos los péptidos virales etcétera de esta manera es la célula presentadora de antígeno del Receptor la que va a interaccionar Ahora
sí con el Linfocito T también del receptor mediante la interacción clásica que todos ustedes ya conocen que viene siendo descripta a lo largo de toda esta unidad sí solo que la diferencia acá radica en que lo que va a ser procesado y presentado son porciones o péptidos que derivan justamente de la degradación de una molécula que es la del complejo mayor dist compatibilidad Del donante de esta forma entonces podemos comprender que luego del trasplante el órgano trasplantado puede también ser invadido por células dendríticas del receptor las cuales van a hacer justamente esto que acabamos de
describir que es capturar moléculas del complejo mayor de histocompatibilidad presente en la superficie de las células del órgano Trasplantado las va a incorporar mediante fagocitosis las va a degradar a estas moléculas del cmh del donante y va a presentar los distintos péptidos producto de esa degradación en su propio cmh sí como de manera análoga lo que haría con cualquier molécula extraña qué ocurre como dijimos hace un rato las moléculas del complejo mayor de histocompatibilidad tienen secuencias de aminoácidos con seguramente diferentes a La del anfitrión por este alto grado de polimorfismo Qué significa polimorfismo que entre
los distintos individuos va a haber diferente composición aminoacídica para una misma molécula de cmh Entonces cuando esta célula presentadora de antígeno del receptor luego de procesar estos péptidos migre hacia el ganglio y presente a los linfocitos t naiv a estos péptidos derivados del complejo mayor de hisoma ilidad del Donante es muy probable que al haber y existir estas diferencias en la estructura molecular del cmh entre dador y receptor alguno de esos péptidos sea alguno o varios de esos péptidos sean reconocidos como extraños por parte de los tcr Y entonces en el ganglio nuevamente se van
a activar los linfocitos t ha células efectoras que van a migrar al órgano trasplantado del Donante y van a por un lado los linfocitos te citotóxicos nuevamente reconocer a las células del parénquima del órgano trasplantado como extraño y van a mediar y accionar los mecanismos de muerte celular destruyendo a las células que constituyen justamente al injerto y por otro lado nuevamente los linfocitos t helper van a accionar sus mecanismos efectores a través de la secreción de citoquinas favoreciendo los procesos Inflamatorios que en conjunto van a terminar generando el rechazo del órgano trasplantado finalmente tenemos la
tercer vía de reconocimiento de los antígenos que es la denominada vía mixta durante esta vía de reconocimiento lo que ocurre es que hay un contacto célula a célula célula del receptor con célula del donante célula presentadora de antígeno del receptor con célula presentadora de antígeno del donante que Les permite que ocurra una transferencia de las moléculas del mh presentes en la célula presentadora de antígeno del donante hacia la célula presentadora del receptor este proceso se lo conoce con el nombre de Cross dressing y este sería o se cree que sería el principal mecanismo mediante el
cual las células presentadoras de antígeno del receptor incorporan en su superficie moléculas del cmh pero del donante otra posible explicación que También está bastante aceptada que podría ser un mecanismo alternativo para lograr lo mismo es que las células presentadoras de antígeno del donante liberan vesículas que tienen el nombre de exosomas que contienen moléculas del cmh las cuales se fusionan con la membrana plasmática de la célula presentadora de antígeno del receptor genera and nuevamente la misma situación final que es que la célula presentadora de antígenos del receptor expresa en su Superficie moléculas del complejo mayor de
histocompatibilidad pero pertenecientes al donante de esta forma se forma una célula presentadora de antígenos del receptor quimérica que puede estimular linfocitos cd4 y cd8 tanto por la vía como por la vía indirecta y el efecto y consecuencias son exactamente los mismos que lo que acabamos de describir en las otras dos Vías Y es que el Linfocito T del receptor reconoce a la molécula del cmh halógena sin procesar del donante pero ahora presente en la célula presentadora de antígeno del receptor de esta esta forma se activan y se diferencian hacia linfocitos t efectores y van a
mediar exactamente los mismos mecanismos ya descritos Y entonces independientemente de cuál haya sido la vía por la cual se realiza la presentación de estos aloantígenos Procedentes de El donante van a terminar en el mismo mecanismo en los mismos activando los mismos mecanismos efectores que son por un lado estimular la respuesta efectora de los linfocitos t tanto cd8 positivos activando los a linfocitos t citotóxicos que elizarán la célula Diana que en este caso son las células que constituyen el órgano trasplantado destruyendo justamente al Injerto a las células o linfocitos tcd4 positivo también los va a activar
hacia un perfil de tipo helper los cuales van a secretar citoquinas y como ya sabemos estas van a potenciar por un lado eh los efectos efectos citotóxicos de los celes pero a la vez van a generar un reclutamiento y un proceso inflamatorio importante generando más lesión en el tejido implantado y por otro lado un mediador que no habíamos nombrado hasta ahora pero que también está presente es Obviamente la activación de los linfocitos B específicos con la consecuente producción de anticuerpos gatillado la inmunidad humoral todo esto en su conjunto va a ser la base mediante la
cual va a ocurrir el rechazo del injerto una vez realizado el trasplante el rechazo del órgano es una de las principales complicaciones y es inevitable sin una terapia inmunosupresora adecuada de la cual Vamos a hablar más adelante los mecanismos efectores de una reacción de rechazo son múltiples y comprenden básicamente lo que acabamos de describir de manera general a su vez se vio que existen distintos patrones de rechazo Los cuales eh fueron clasificados en base a la evolución temporal o velocidad con la que aparecen los signos y síntomas y en menor medida a las características Histopatológicas
observadas que no son otra cosa más que el reflejo de las funciones efectoras que se ponen en marcha en cada uno de estos patrones de rechazo de esa forma de esta forma es que podemos encontrar entonces tres tipos de rechazo el que vamos a denominar hiperagudo que como su nombre lo indica va a ocurrir o desencadenarse a pocos minutos A pocas horas de haber realizado el trasplante y que va a estar mediado Principalmente por la inmunidad humoral es decir por anticuerpos por otro lado tenemos al rechazo de tipo agudo que va a comenzar a los
días o semanas de haber realizado el trasplante y que en este caso los mecanismos de daño van a estar mediados tantos por la inmunidad celular como por la inmunidad humoral y finalmente el rechazo crónico que puede llegar a tardar meses o incluso años en manifestarse y que también va aar sus Mecanismos mediados tanto por una combinación de los efectos de la inmunidad celular y humoral ahora bien antes de adentrarnos en las características de cada uno de estos patrones de rechazo vamos a tener que considerar que el análisis de estos mecanismos inmunológicos requiere tener en cuenta
que existen dos tipos diferentes de pacientes A un grupo de pacientes que vamos a denominar no sensibilizados que son los que a lo mejor a ustedes le les resulta por una cuestión intuitiva y lógica los más naturales que son aquellos que inician una respuesta inmune de tipo primaria es decir nunca antes habían estado en contacto con eh Ninguno de los péptidos del complejo mayorist compatibilidad del donante entonces cualquier respuesta inmune que se Monte eh será análoga a la que ocurre cuando Uno ve por primera vez un antígeno extraño es decir va a existir una etapa
inicial de reconocimiento del alu antígeno su procesamiento la activación de los linfocitos t y b a los reactivos y recién Ahí vamos a ver un efecto mediado por esta respuesta inmune adaptativa como ya podemos ir dándonos cuenta esto requiere un tiempo que bueno dependerá eh serán días meses años depende del tipo de patrón pero que evidentemente Nunca será del tipo de las horas o minutos o horas Porque requiere la maduración de la respuesta inmune Sí y por otro lado tenemos un grupo de pacientes que vamos a denominar previamente sensibilizados los cuales como se puede apreciar
en el gráfico ya presentan a los anticuerpos y linfocitos tib de memoria contra péptidos del complejo mayor de histocompatibilidad cuál pueden ser las causas más probables De por qué estas personas este grupo de personas ya presentan a los anticuerpos preformados Bueno lo más común son las transfusiones sanguíneas eh algo que se denomina mimetismo molecular que tiene que ver con que muchos patógenos con los cuales nosotros entramos en contacto presentan proteínas de superficie que son estructuralmente muy similares a algunos de los péptidos que posiblemente constituyan Las moléculas del complejo mayor distoma bilidad Entonces en realidad nosotros
tenemos a los anticuerpos que reconocen a estos péptidos del complejo mayor dist compatibilidad del donante pero por error vamos a decir porque en realidad la especificidad no era hacia esos péptidos sino que eran hacia péptidos muy parecidos presentes en patógenos por ejemplo otras posibles causas y estas más obvias y fácil de entender plantes previos Obviamente que si uno ya tuvo un Trasplante anterior cabe la posibilidad que ese donante comparta alguno de los eh polimorfismos en las moléculas de hla con las de el nuevo donante y entonces yo ya voy a tener anticuerpos frente a esos
péptidos de manera particular y otra de las posibles causas es eh embarazos a repetición Entonces ahora comprendiendo que en nuestra población podemos Encontrarnos con dos grupos de pacientes vamos a tratar de entender los patrones de rechazo sabiendo que en mi población justamente puedo tener a cualquiera de estos dos y entonces pasemos a describir el primero de los patrones de rechazo que es el que se conoce como rechazo hiperagudo como el nombre lo indica y Lo acabamos de decir es comienza a los pocos minutos u horas postrasplante con lo cual implica que la respuesta inmune Ya
tiene que estar disponible para actuar es por esto que este tipo de rechazo el hiperagudo que está mediado por anticuerpos preformados presentes en el receptor va a ocurrir únicamente En aquellos individuos previamente sensibilizados por alguna de las causas que acabamos de nombrar Cuáles son los posibles aloantígenos que hayan podido dar que lugar a que Pueden dar lugar a este patrón de rechazo bueno antígenos del grupo sanguíneo aero moléculas del complejo mayor de histocompatibilidad del donante o antígenos endoteliales Sí y cuál va a ser la característica primordial y que va a diferenciar a este rechazo hiperagudo
del los otros dos que vamos a ver ahora y es que no se acompaña del infiltrado celular en el injerto entonces pasemos a ver cómo es La secuencia que ocurre para que se termine generando un rechazo hiperagudo en el injerto lo primero que ocurre es dado que estamos hablando de pacientes previamente sensibilizados a los pocos minutos u horas de haber realizado el trasplante va a ocurrir en el endotelio vascular de ese órgano sólido transplantado la formación de complejos antígeno anticuerpo justamente en la Superficie de es endotelio esos complejos antígeno anticuerpo que se forman van a
activar la vía del complemento a través des de la vía la forma clásica lo cual va a generar la migración de neutrófilos es decir la inflamación en el foco vascular con el consecuente daño endotelial y más exposición de proteínas de la membrana basal del tejido trasplantado esto entre otras cosas va a Generar la activación plaquetaria con una consecuente trombosis que va finalmente terminar en la oclusión vascular del órgano trasplantado seguido por un isquemia tisular generando la muerte de ese tejido en segunda instancia tenemos el segundo tipo de patrón de rechazo que se conoce con el
nombre de rechazo agudo como nos indican acá en la diapositiva el mismo comienza a los varios días a las pocas semanas de Luego de haber sido realizado el trasplante y este retardo en el comienzo del rechazo se debe justamente al requerimiento de un tiempo para generar la respuesta inmune adaptativa tanto celular como humoral con lo cual ya nos damos cuenta que este patrón de rechazo de trasplante la van a tener que padecer por decirlo de alguna manera aquellos individuos que no estén previamente sensibilizados que es lo más común no es la mayoría de la gente
de la Población y lo común es que coexistan en este patrón de rechazo los mecanismos tanto eh mediados por un rechazo de tipo celular como umarol ahora vamos a ver cómo es que se da este patrón Bueno entonces pasemos a analizar qué es lo que ocurre en este rechazo de tipo agudo lo primero que tenemos que decir es que en este este tipo de rechazo vamos a poder observar una lesión tanto del parénquima del órgano trasplantado como de los vasos Sanguíneos es decir del endotelio vascular y esto se debe justamente a que el endotelio de
la vasculatura es un endotelio que va a presentar y exponer una gran cantidad de estos aloantígenos de moléculas del complejo mayor de histocompatibilidad ID y de los antígenos propios también entonces eh En este rechazo agudo luego de que haya sucedido la activación y la presentación la presentación génica por alguna de las vías que describimos anteriormente ya Sea la vía directa indirecta o mixta eh que vimos que todas terminaban en eh Exactamente lo mismo que era la activación de los linfocitos t efectores tanto c8 positivos hacia linfocitos t citotóxicos como los cd4 positivos hacia linfocitos t
helper e incluso después al final habíamos agregado también la activación de los linfocitos B hacia plasmocitos productores de anticuerpos bueno eh independientemente de cuál haya sido la vía que posiblemente se den las Tres vías a la vez lo que ocurre en el rechazo agudo Es que luego de activarse alguna de esas vías o las tres vías ocurre la maduración de los linfocitos t efectores de la inmunidad adaptativa que van a migrar hacia el parénquima del tejido esto que habíamos visto también y van a mediar la destrucción hcis de las distintas células que componen el tejido
transplantado Entonces por un lado los linfocitos t citotóxicos del receptor van a mediar la destrucción directa y Activa de las células del injerto por otro lado los linfocitos t helper también del receptor lo que van a hacer es eh secretar citoquinas Y van a producir una reacción proinflamatoria local insisto nuevamente tanto en el parénquima del tejido como en las células del endotelio vascular de esta forma se va a generar una inflamación local mediada tanto por el reclutamiento inflamatorio de las Citoquinas secretadas junto con la inflamación que se va a producir ante la liberación de distintos
componentes de las células lisadas por los linfocitos tecit tóxicos que van a determinar la destrucción del tejido tanto por ctl y complementada por células inespecíficas proinflamatorias generando lesión tisular del parénquima y endotelitis con destrucción de los vasos de ese órgano eh vascularizado a su vez en este tipo de Rechazo también como comentamos se va a producir la maduración de la respuesta adaptativa plasmocitaria eh de linfocitos B con lo cual va a haber también un un componente humoral y no es que prevalezca un o sea puede ser que prevalezca uno u otro dependiendo del órgano y
de las y del tipo de compatibilidad y del tipo de vía de presentación de los antígenos pero los Por lo general coexisten ambos mecanismos en el rechazo agudo y en qué Se trata el mecanismo humoral bueno en la producción de anticuerpos dirigidos contra las moléculas del complejo mayor de histocompatibilidad que estén presentes en el injerto trasplantado situadas sobre todo en las células endoteliales de la vasculatura que va a estar sumamente accesible a la circulación de estos anticuerpos Esto va a generar la unión de los anticuerpos en estas moléculas con la activación del complemento y aumentará
El proceso inflamatorio que también había sido iniciado por los linfocitos t helper eh ubicados en la vasculatura todo esto va a determinar la lesión endotelial y una una trombosis de eh el endotelio vascular del órgano trasplantado generando Obviamente el rechazo y la muerte de este órgano ahora fíjense que la diferencia con lo que es un patrón de rechazo hiper udo no es solo temporal que es cierto que la primera sea Muchísimo más rápida por esta eh situación que se daba en personas previamente sensibilizadas Entonces no había que esperar o demorarnos en aguardar que madure esta
respuesta inmune humoral adaptativa sino que los anticuerpos ya estaban preformados Pero además en este caso en el rechazo agudo puntualmente vamos a tener el mismo tipo de trombosis final y lesión endotelial de la vasculatura pero si hiciéramos un Análisis eh histopatológico de la zona afectada nos llamaría la atención que veríamos la presencia de infiltrado que nos está hablando de eh la presencia además de anticuerpos específicos de todo un arsenal de células linfocitos citotóxicos helper en el foco de lesión que ya nos habla de una maduración y activación de respuesta inmun adaptativa finalmente vamos a hablar
un Poco de El tercer tipo de patrón de rechazo denominado rechazo crónico el mismo comienza varios meses a años después del trasplante y es un proceso en el que va a primar la reparación con fibrosis debido a brotes repetidos de rechazo agudo subclínico sí va a estar caracterizado principalmente por la oclusión del arterial de la vasculatura del injerto trasplantado debido a la proliferación de las células De la musculatura lisa que a la larga van a terminar generando un proceso isquémico junto con la sustitución del parenquima por tejido fibrótico entonces acá vemos una Clara diferencia con
el patrón recientemente planteado para empezar dijimos que este proceso va a tardar justamente varios años en ponerse de manifiesto porque es un proceso que se va a dar por sucesivas situaciones de rechazo agudo pero de tipo subclínico que posiblemente al paciente o mismo a Los médicos que no estén prestando atención no les haya result no no le genere ninguna manifestación clínica al comienzo eh que pueda permitir detectar que se está dando este tipo de situación entonces con el correr de los años microlesiones de las que Estuvimos viendo recién y ahora vamos a describir van a
ir generando justamente este ciclo continuo de daño de la musculatura vascular y del parénquima reparación daño reparación y cuando hablamos de Reparación hablamos de reemplazar el tejido funcional por tejido fibrótico no funcional y justamente con el correr de los años tras varias veces eh varias tras sucesivas eh ciclos de daño y remodelación vamos a finalmente terminar por un lado eh dejando inhabilitado ese tejido porque el parenquima funcional va a ir progresivamente siendo reemplazado por tejido fibrótico no funcional y a la vez si este proceso se Da justamente en la vasculatura del la zona del endotelio
vascular de los vasos que irrigan ese tejido eventualmente vamos a tener justamente como dice ahí una oclusión de esos vasos con el correspondiente proceso isquémico y muerte del tejido trasplantado por otro lado también tenemos que mencionar que este tipo de rechazo eh lo podríamos clasificar en celular o humoral es decir que hay rechazos crónicos en los que prevalece El componente celular y otros en los que prevalece el componente humoral sin embargo lo más común como dijimos hace un rato es que se den situaciones mixtas donde encontremos los dos componentes de la respuesta inmuno adaptativa generando
o yendo en la misma dirección para generar el resultado final desde el punto de vista histopatológico entonces en el proceso crónico lo que vamos a observar que en El endotelio también es el blanco el endotelio es el blanco principal de acción de tanto de los anticuerpos como de las células del sistema inmune adaptativo los mecanismos efectores son exactamente los descriptos para los t citotóxicos la lisis directa de las células que sean reconocidas como extrañas eh los linfocitos telpes secretar citoquinas proinflamatorias agravando Más todavía el cuadro de daño y los anticuerpos se unirán a los distintos
aloantígenos presentes en la superficie del endotelio del parénquima y del endotelio de la vasculatura que vasculariza valga la redundancia ese órgano Y entonces va a activar entre otras cosas el complemento generando la destrucción de ese endotelio por eso es que si alguien alguno Observa el órgano trasplantado luego de un par de años y que esté yendo Hacia un rechazo crónico podría observar que las células endoteliales se encuentran edematizadas por este proceso inflamatorio y con pérdida las fenestraciones que lo que va a favorecer justamente es eh que las células se vayan separando gradualmente de la membrana
basal y va a generar un espacio donde se van a ir acumulando desechos celulares material proteico y se va se va a comenzar a formar una segunda membrana basal y ese Es el proceso A lo mejor más característico a nivel histológico que va a dar lugar a la remodelación tisular y que Define el rechazo crónico que es esta formación de la multilamina por último eh Y ya para terminar con estos patrones mencionar que este tipo de rechazo crónico empezó a tener muchísima más relevancia a medida que se fueron Ajustando las pautas de tratamiento inmunosupresoras que
permitieron que los Rechazos de tipo agudo no sucedieran con tanta frecuencia entonces ante la existencia o la disminución en la frecuencia de los rechazos de tipo agudo y una inmunosupresión sostenida pero evidentemente no lo suficientemente eficiente como para evitar un rechazo de tipo crónico los rechazos de tipo crónico empezaron a ser a lo mejor los principales eh patrones de rechazo de trasplante en el Momento Bueno entonces ya comprendimos Cuáles eran las moléculas presentes en el tejido del donante es decir el órgano trasplantar que iban a ser reconocidas como extrañas ya hablamos de las distintas vías
en las cuales pueden ser presentadas estas moléculas que dijimos que eran del complejo mayor de histocompatibilidad tanto de tipo uno como de tipo dos dependiendo de Qué Células las expresen y cuál sea la vía de presentación eh entonces hablamos también de las distintas vías de presentación que van a ser las iniciadoras de todo este proceso que va a culminar en la destrucción de El injerto trasplantado tanto del parénquima como de eh debida a la destrucción de la vasculatura presente en ese parénquima y vimos los distintos patrones que pueden sucederse dependiendo las Características particulares tanto de
el receptor como de eh el tratamiento inmunosupresor que pueda haber recibido eh ese mismo receptor vamos a pasar entonces ahora a hablar de otro tema que es sumamente importante y que durante el desarrollo de este tema vamos a poder aprender un montón de eh los objetivos o vamos a dar curso al algunos de la mayoría de los objetivos que nos planteamos al comienzo de la Clase porque es un un tema bastante integrador que implica tratar de comprender y analizar los factores que influyen en la sobrevida de ese injerto y para que nos vayamos dando una
idea de qué vamos a desarrollar en esta parte del teórico les voy a nombrar alguno de Estos factores que influyen de manera determinante en la sobrevida del órgano trasplantado Y como dice ahí abajo cuando decimos sobrevida del injerto o sobrevida del órgano En Definitiva estamos hablando de sobrevida del paciente o del receptor o calidad de vida de ese receptor con ese nuevo órgano trasplantado los factores más determinantes que van a influir en la sobrevida de ese tejido van a ser primero la incompatibilidad del sistema hla entre donante y receptor y la incompatibilidad obviamente del sistema
ABC por otro lado los factores intrínsecos Del donante van a tener también un peso sumamente importante así como también los factores intrínsecos del receptor que ahora vamos a analizar A qué nos referimos con esto en cuarto lugar pusimos Pero no por eso menos importante a los eventos perioperatorios y acá lo mejor vamos a desarrollar uno de los eventos más importantes y determinantes en lo que va a ser la sobrevida del tejido transplantado y finalmente vamos a Hablar un poco de la inmunosupresión porque como ya vimos también el esquema inmunosupresor y poder dar una inmunosupresión adecuada
al receptor va a tener un impacto sumamente importante en cómo va a ser recibido ese órgano trasplantado en ese nuevo organismo que es eh el cuerpo del receptor entonces pasemos a analizar un poquito y brevemente cada uno de estos factores mencionados eh recién el primero de los factores sera la Incompatibilidad del sistema abo y hla eh obviamente previo a realizar un trasplante lo primero que se debe valorar es la compatibilidad antigénica entre el receptor y el donante con la finalidad de optimizar la sobrevida del injerto y minimizar posibles reacciones inmunológicas Y entonces como aprendimos durante
todo el transcurso de lo que va de esta clase teórica el sistema hla de El donante y del receptor eh Tiene que ser lo más compatible posible para evitar todo este tipo de reacciones eh de rechazo que describimos Recién ahora bien Un paso previo y que a lo mejor es un poco más intuitivo por eso era algo que se realizaba con mayor frecuencia es analizar obviamente la compatibilidad de los sistemas RH y a aero Es decir de los antígenos presentes en los glóbulos rojos Por qué Porque como sabemos como acabamos de describir nosotros vamos a
estar trasplantando un Órgano que presenta eh vascularización con lo cual si bien es cierto que se toman medidas para minimizar al máximo la presencia de células o eritrocitos y sangre en esa vasculatura eh evidentemente las células que recubren esa las células de la vasculatura van a presentar estos antígenos entonces en esta primera parte vamos a hablar justamente de cómo asegurarnos de que receptor yid donante Sean compatibles en estos dos sistemas tres en realidad eh Para poder eh realizar el trasplante que queremos en cuanto a L incopatibles células sanguíneas presentes en el órgano Sólido trasplantado proveniente
del dador es decir qu dador y receptor tienen que poder ser compatibles en este sistema y a qué vamos a llamar compatibles en este sistema bueno que será algo análogo a una transfusión sanguínea en donde en Este caso en vez de sangre vamos a estar e dando sediendo un órgano vascularizado por parte del dador que será el donante y el receptor va a tener que ser compatible con este esta donación para eso recordemos que los eh glóbulos rojos pueden estar recubiertos por antígenos de distinto tipo eh los que pertenecen al grupo a tendrán justamente el
antígeno denominado a los que que tengan el grupo B el antígeno B Los que sean del grupo AB tendrán ambos antígenos y los que sean del grupo cero no presentarán los glóbulos rojos no presentarán en su superficie ninguno de estos antígenos por otro lado hay que tener en cuenta la contraparte que son los anticuerpos y que estos van a estar presentes justamente en el receptor el receptor También es importante conocer Cuál es su grupo sanguíneo porque sabemos que aquellas personas que son Del grupo sanguíneo a van a tener en circulación justamente cuerpos contra el antígeno
que no presentan sus glóbulos rojos es decir van a tener anticuerpos antib entonces una persona del grupo B va a tener anticuerpos en circulación preformados antia una persona que sea del grupo AB no va a presentar ningún anticuerpo justamente porque sus glóbulos rojos presentan ambos antígenos mientras que una persona del grupo cero va a presentar anticuerpos contra los Dos antígenos y de ahí sale la famosa tablita de quién es el Dad de quién podemos recibir sangre Solo que acá está complejizado porque le sumamos también el factor RH que era otro antígeno también presente en la
superficie del glóbulo rojo cuya determinación se tipifica por separado y que aquellas personas que presentan este antígeno eh serán RH positivas y van a no van a tener anticuerpos contra este antígeno en cir circulación y aquellas personas Que sean RH negativa significa que sus glóbulos rojos no presentan este antígeno y Por ende en circulación van a tener anticuerpos antir RH Entonces de esa combinación tanto del sistema aero como del RH vamos a tener que poder identificar que nuestro dador de tejido a trasplantar sea compatible o sea pueda donar al receptor que va a estar recibiendo
ese antígeno y simplemente ente para recordar ahí abajo pueden ver una de las pruebas que se estas Determinaciones tanto de ab0 como de arh se realizaban a través de la técnica de hemaglutinación directa Y entonces en aquellas muestras de sangre donde veíamos que había aglutinación tras el agregado artificial de anticuerpos anti aquel grupo que queríamos detectar podíamos determinar el sistema sanguíneo de la persona y bueno como Estuvimos viendo hasta ahora a lo largo de esta clase el éxito o fracaso real de un trasplante va A depender en gran medida de la relación genética que existan
entre el donante y el receptor de dicho órgano y esto se debe a que la presencia en los órganos injertados de moléculas de hla distintas a las del receptor situación que vamos a identificar con el nombre de incompatibilidad de hla va a provocar en el receptor una respuesta inmune que puede resultar y que seguramente va a resultar en el rechazo de ese órgano ahora bien Lo cierto es que lo Ideal sería encontrar dos personas genéticamente idénticas que no presenten ningún tipo de incompatibilidad en ninguno de los genes de hla esto como ya entendemos es prácticamente
imposible salvo en esa situación de gemelos monocigotos que hablamos al principio con lo cual a partir de ahí sabemos que en todo trasplante va a haber un grado de incompatibilidad sin embargo hay porcentajes de incompatibilidad y Específicamente hay eh genes dentro del sistema hla de todos los que vimos que serán mayor o menor importantes para mediar este alguno de los mecanismos de rechazo observado lo que se vio en principio Es que para los transplantes de órganos sólidos la incompatibilidad de algunos alelos de hla no es un factor condicionante para el trasplante de órganos dentro de
todos los genes que codifican para el sistema hla los más importantes Van a ser eh los del sistema hla a b y Dr Esos son los principales para predecir la sobrevida del injerto por otro lado como se heredan dos alelos que se se expresan de forma codominante de cada uno de los de estos genes de hla va a ser posible Tener de cero a seis desemparejar entre Don y receptor para cada Gen hla porque Recuerden que cada Gen hla va a estar codificando para dos tipos de moléculas estructuralmente Diferentes con la misma función y que
un número de cero desemparejar predice mejor la supervivencia entonces en base a todo esto que acabamos de decir sabemos que a lo que más allá de que uno pide un panel de hla cuando hace una un trasplante de órgano también dependerá del tipo de trasplante de órgano hay órganos que requieren el análisis de otros de los otros tipos de hla de los que hablamos de q de p incluso existen otros menores Que también pueden requerir ser tipificados principalmente nos vamos a centrar en estos y que vamos a tener que analizar en realidad nos va a
llegar ya el análisis hecho quédense tranquilos pero ustedes tienen que como siempre digo saber interpretar De dónde viene ese resultado para entender cómo interpretarlo eh nos van a dar un número que va de 0 a 6 por cada uno de los hla y nos van a dar un porcentaje de compatibilidad que Cuanto May Cuanto más se acerque a cero desemparejar Y entonces pasemos ahora a hablar brevemente de algunas de las principales técnicas que se van a utilizar justamente para poder realizar la tipificación de estos sistemas de hla tanto en el donante como en el receptor
la primera de las técnicas son las denominadas técnicas serológicas y que van a estar basadas en el empleo de células viables la técnica en sí se denomina Micr se va a aislar las células del paciente en este caso linfocitos presentes en la sangre periférica tanto del dador como linfocitos presentes en la sangre periférica del del receptor y por separado vamos a hacer lo mismo vamos a incubar esos linfocitos con anticuerpos anti cada uno de los hla que queramos testear anti hla anti hlab anti Anti hla Perdón Dr Y si quisiéramos testear el C el dq
el D el dp también esto lo vamos a hacer en una placa que se llama placa de terasaki de ahí el nombre y luego de haber incubado estos linfocitos con mi reactivo que va a ser el anticuerpo anti específico voy a revelar este sistema incorporando por un lado con complemento de conejo que se va a activar en caso en que haya habido una interacción entre los anticuerpos anti Hla y los linfocitos lo cual me está hablando de que hay un reconocimiento que ese Linfocito tiene ese hla eh que estábamos buscando Y entonces el complemento como
dije se va a activar y va a alizar a la célula es decir va a alizar al Linfocito actos seguido yo voy a eh poner a la reacción un colorante que se denomina colorante vital que me va a permitir identificar como se ve ahí abajo utilizando una microscopia de fluorescencia las células que hayan dado Positivo es decir que se hayan lisado células muertas con lo cual si se lizaron se unió el complemento Y eso implica que el Linfocito tenía en la superficie en su superficie ese eh hla específico en cambio Si veo algunas más un
porcentaje mayor de células verdes como se ve en la margen de derecho eh significa que tengo una gran porcentaje de células vivas con lo cual no hubo reacción y ese Linfocito no contaba con ese sistema hla eh Analizado Por otro lado otra de las técnicas más novedosas ahora ya no tanto digo porque ya tienen bastantes bastante año desde que se usan para tipificar los distintos tipos de hla y detectarla con y poder calcular o inferir la compatibilidad genética entre donante y receptor son las técnicas de biología molecular o las técnicas moleculares que se van a
basar en el empleo del ADN de la sangre o de los tejidos eh existen distintos tipos de reacciones Moleculares eh que van a buscar eh detectar distintas eh regiones o secuencias nucleotídicas pero lo que comparten todas es que se van a realizar por la técnica de pcr Esta técnica super potente que vimos también en en los seminarios que implica la amplificación del material genético y que justamente viene del nombre reacción de encadena de la polimerasa eh cualquiera sea la técnica elegida finalmente va a terminar entonces va a Ser realizada por Esta técnica eh sobre la
muestra del material genético vamos a utilizar primers que tienen secuencias complement aquellas regiones específicas de los distintos hla que los hacen únicos por eso va a ser una técnica justamente que va a contar con una gran especificidad aparte de su alta sensibilidad como vimos en el seminario y además Esto me va a permitir que con una misma muestra de sangre mediante la utilización de distintos Pares de primers podamos de manera independiente en la misma muestra analizar a la vez eh la presencia o no de los distintos hla de interés eh de esta forma vamos a
obtener una secuencia real de nucleótidos ya sea por una secuencia posterior secuenciación directa o distintas técnicas de de revelado que elijamos pero en general es una secuenciación directa de ese producto amplificado y el hecho de poder contar Con la secuencia real de nucleótidos nos va a permitir traducirla a una secuencia de aminoácidos con lo cual vamos a literalmente poder conocer qué grado de similitud presentan la secuencia aminoacídica de las moléculas del complejo de los distintos eh hla Es decir de todo el complejo de todas las moléculas del complejo mayor de histocompatibilidad tanto del donante como
del receptor por lo que pueden darse cuenta Esta técnica es sumamente precisa porque acá no va a haber duda de de la compatibilidad o no de ambos sistemas porque yo estoy literalmente pudiendo observar es como si pudiera ver cada uno de los aminoácidos que constituyen esas moléculas del complejo mayor de histocompatibilidad de ambos pares tanto del donante como del receptor y puedo hacer una comparación y ver En cuántos puntos o aminoácidos difieren estas moléculas para poder inferir qué tan Probable va a ser que el sistema inmune del receptor reconozca como Extrañas a estas las moléculas
del dador se entiende bueno Y finalmente existen otras técnicas como el rflp y la búsqueda de A lo mejor otro tipo de fragmentos pero que tienen también una idea muy similar a lo que son las técnicas basadas en biología molecular que nos van a permitir también poder inferir el porcentaje de similitud genética entre dador y Receptor Entonces ya hablamos A lo mejor de lo que es el factor Si se quiere más importante dado todo lo que ya aprendimos en esta clase en lo que va a ser la sobrevida del injerto y ya también entendimos Cuáles
son las técnicas que podemos utilizar para inferir ese grado de similitud genética entre donante y receptor pasemos a hablar ahora de otros factor que otros factores que también son de suma importancia para la sobrevida del Injerto y que tienen que ver con factores intrínsecos que corresponden al donante acá vamos a poder englobar distintas características que vamos a tener que tener en cuenta yo voy a hablar resumidamente de las principales Y cómo afectan el futuro rechazo de ese órgano a ser trasplantado de todos los factores intrínsecos que competen a al donante a lo mejor el más
importante es el tipo de donante nosotros hablamos al principio de la clase de la Clasificación y habíamos dicho que podíamos tener donantes vivos o donantes de tipo cadavérico y que dentro de los donantes vivos eh ese donante podía tener una relación de parentesco con el futuro receptor y que vimos que hasta cuarto grado era algo aceptable o podía no estar relacionado lo que se vio es que presenta una mejor tasa de sobrevida aquellos órganos que son trasplantados a partir de un donante vivo respecto de lo que es uno cadavérico y obviamente Cuanto mayor sea el
grado de relación parental entre eh el donante y el receptor más chances de que el sistema hla de ambos participantes sea HM presente mayor similitud genética Sí ahora el Por qué de eh el trasplante de a partir de un donante vivo Presenta una mejor tasa de sobrevida lo vamos a entender ahora en un ratito cuando veamos otro de los factores que influye muchísimo en eh eh la sobrevida del injerto pero les voy adelantando que Tiene mucho que ver con el la isquemia y el proceso de reperfusión que se da cuando el órgano es sustraído de
un donante cada vez y este concepto de isquemia y reperfusión no sé si les suena habíamos visto algo similar Solo que no en un contexto inmunológico cuando habíamos visto el infarto agudo de miocardio Pero bueno lo dejamos para dentro de un ratito por ahora me van a tener que creer que la estadística nos dice que un Donante vivo eh los órganos provenientes de un donante vivo presentan una mejor una mayor tasa de sobrevida por otro lado respecto de los Don antes cadavéricos que también habíamos visto que podían provenir tanto de aquellos que habían sufrido una
muerte encefálica como una muerte cardíaca en la muerte encefálica lo que se observa es que se liberan citoquinas y factores de crecimiento que terminan activando el complemento reduciendo la viabilidad de Los órganos y aumentando la posibilidad de rechazo con lo cual en principio uno debiera suponer que la muerte encefálica es un factor que nos va a jugar un poco en contra de El trasplante del órgano sin embargo insisto como vamos a ver más adelante aún siendo esto real es decir Es cierto que se eliminan un montón de factores de crecimiento se va a activar el
complemento Y eso va a repercutir en que ya vamos a estar trasplantando órganos que van a estar más Sensibilizados desde las células endoteliales con mayor exposición de distintos antígenos internos eh aún así sigue siendo el tipo de donante elegido y tiene que ver con la posibilidad de poder controlar entre comillas en cierta medida las condiciones en las que sea esa muerte efectiva Más allá de la muerte encefálica la muerte total de eh ese individuo cuando es desconectado otra de los factores intrínsecos que dependen Del donante de los cuales que los inciden en en las sobrevida
son la edad porque se vio que órganos provenientes de pacientes añosos tienen mayor probabilidad de ser rechazados eh de manera aguda y presentan peor pronóstico y obviamente la presencia de comorbilidades en el propio donante no la diabetes enfermedades vasculares obesidad infecciones que ya van a predisponer que ese órgano a ser trasplantado no esté en óptimas Condiciones y posiblemente esté bajo un sistema o haya estado bajo mientras el donante estaba vivo eh de inflamación constante con todas las consecuencias que nosotros ya analizamos a nivel bioquímico en la era dos por otro lado así como analizamos que
hay factores intrínsecos del dador que van a afectar la sobrevida del órgano trasplantado también podemos hablar de factores intrínsecos pero ahora del receptor que van a hacer su Su equivalente es decir que van a afectar la sobrevida dentro de todos los factores que vamos a poder enumerar ciertamente el tipo de receptor que tengamos va a ser el principal y qu a qué me refiero con tipo de receptor bueno Esto que ya habíamos visto lo primero que tenemos que saber es que es si el receptor al cual le vamos a estar trasplantando ese órgano está o
no previamente civilizado sensibilizado perdón y qué era esto Si ya si este Receptor cuenta con anticuerpos preformados contra alguno de los hla que puedan llegar a estar presentes en el órgano vascularizado a trasplantar para conocer si nuestro receptor es un receptor previamente sensibilizado o no vamos a tener que hacer un una serie de pruebas que son bastante files que nos van a permitir conocer el estado del receptor lo primero que les quiero comentar es que a todo receptor que está Esperando en una lista de espera un trasplante porque ustedes saben que eh uno conoce uno
entra en una lista de espera Y a partir de ahí tiene que aguardar no solo Que aparezca un dador que pueda donar el órgano específico que yo necesito sino que además tiene que ser compatible para lo cual se harán todas las técnicas de tipificación de hla que vimos anteriormente Y eso puede llevar muchísimo tiempo bueno para ir ganando tiempo lo primero que se le Suele hacer a cualquier persona que entre en la lista de espera como receptor es intentar determinar a ver si este receptor es un receptor previamente sensibilizado o no haciendo prueba de detección
de anticuerpos reactivos contra lo que se conoce con el nombre de un panel de hla que incluye a los hla más prevalentes en la población es decir hago como una especie de screening yo no es que conozco ya Cuál va a ser mi futuro donante pero los hla más Prevalentes a nivel poblacional se conocen Cuáles son entonces uno puede armar un panel con estos hla que van a funcionar a modo de antígeno y a los pacientes en espera de un trasplante se les estudia la presencia de anticuerpos preformados contra estas moléculas halógenas de hla poblacionales
cómo vamos a hacer eso Bueno vamos a tener la presencia de microesferas marcadas con fluorescencia y cubiertas cada una con las distintas moléculas del cmh más Prevalentes poblacionalmente estas moléculas las vamos a incubar con un con el suero del receptor eh que dependiendo de si tiene o no anticuerpos contra alguno de esos hla que recubren estas microesferas será que tendremos un resultado positivo o negativo los resultados informan como un porcentaje de anticuerpos reactivos y esta tipo de determinación suele realizarse por la técnica de citometría de flujo ahora bien con la técnica que Acabamos de describir
lo que uno puede eh hacer es inferir o ir viendo en realidad si ese receptor presente se encuentra sensibilizado contra alguno de los como dije hla poblacionales más frecuentes sin embargo una vez que ya eh se encuentra un donante eh compatible con este receptor a través del sistema hla que es lo más importante Ahora sí puedo volver a hacer esta prueba que acabamos de describir Solo que lo en vez de enfrentarlo con los antígenos de hla Poblacionales que yo creo que pueden estar más presentes lo voy a enfrentar directamente con los hla propios del del
dador que le va a trasplantar su órgano y cómo lo logro esto Bueno voy a hacer una técnica análoga la que acabo de reescribir que va a recibir el nombre de prueba de Cross match y como acabo de explicar esto se realiza una vez que yo encontré un dador compatible y es la prueba Cruzada para evaluar la presencia de anticuerpos en el receptor contra los Hla pero ahora específicos del dador esto lo logro enfrentando el suero del receptor en el cual quiero evaluar si existe o no la presencia de anticuerpos específicos contra los linfocitos del
dador que van a ser los que van a aportar las distintas moléculas del hla junto estas dos muestras y a través de distintos tipos de revelado dependiendo de del tipo de prueba que yo haga eh será el nombre de Esta técnica que puede ser por ejemplo un revelado a Través de utilizar el sistema complemento entonces de nuevo si veo lisis celular me está hablando de un resultado positivo es decir que en el suero del receptor había anticuerpos contra alguno de los hla presentes en los linfocitos del dador por eso se visaron o puedo incorporar un
anticuerpo anti inmunoglobulina humanas marcadas por ejemplo con un fluorocromo Y entonces si hay presencia de anticuerpos específicos en el suelo del receptor se Van a unir a los linfocitos del dador luego el anticuerpo antigamer se a los anticuerpos Unidos a los linfocitos y esto lo voy a poder detectar por ejemplo a través de una citometría por último para terminar con los factores que competen al receptor amente obviamente la edad y las comorbilidades presentes en el receptor también van a ser un factor de suma importancia para poder evaluar o Predecir la sobrevida de ese injerto y
lo que se vio es que si bien los receptores anosos los receptores anosos sí tienen menor porcentaje de eventos de rechazos agudos los mismos tienen una menor sobrevida del injerto debido a la asociación con otras comorbilidad es decir que si bien la edad Aparentemente le jugaba a favor posiblemente por un desgaste del sistema inmune que va a reconocer A lo Mejor con menor potencia o menor fuerza la disparidad de antígenos genéticamente distintos que tenga respecto del dador el hecho de ser añoso también nos va a posiblemente estar hablando de que tenga muchísima más comorbilidades que
una persona joven entonces ahí entra en balance ambos factores y cuantas más comorbilidades tenga obviamente peor tasa de sobrevida va a tener ese injerto llegamos Entonces ahora al cuarto al que habíamos planteado Nosotros como el cuarto evento que influye en la sobrevida del injerto Pero no por eso menos importante que tenían que ver con eventos a nivel perioperatorios es decir que son aquellos eh factores que son independientes del donante y del receptor y que tienen más que ver con las situación de trasplante per sé no del hecho del trasplante dentro de toda los eventos perioperatorios
que uno podría enumerar e identificar acá nos Vamos a dedicar brevemente porque ya lo vieron ustedes pero me gustaría que vean Cómo se pueden integrar los conceptos idos A lo mejor en la era dos en algo como es un trasplante la inmunología de trasplante y es el daño que se ocasiona por isquemia y reperfusión dado justamente por el proceso mismo de trasplante que implica sacar un órgano de un individuo el donante y volver a colocarlo en otro receptor que va a ser Justamente el el receptor como comprenderemos justamente Durante este proceso el órgano va a
ser ablacion es decir que se va a interrumpir la Irrigación sanguínea de ese órgano y Esto va a desencadenar en principio el proceso dis isquemia de ese órgano luego cuando se ha colocado en el en el receptor lo que va a ocurrir es una reperfusión de ese órgano isquémico y vamos a tratar de recordar Qué era lo Que ocurr en ambos procesos que lo volvía un tanto peligroso a este proceso entonces claramente ya vemos que el daño por isquemia o reperfusión así se lo conoce esta entidad es una condición Que es inevitable porque va a
estar caracterizada justamente por una restricción inicial del suministro de sangre al injerto que es necesaria para poder sacarlo del donante y que va a estar seguida por la posterior restauración de esa perfusión con la Reoxcare por una anoxia va a proseguir y se va a grabar al que se va ag gravar cuando lo cual la duración de isquemia va a determinar la gravedad del daño tisular es por eso que yo les hacía tanto hincapié antes en que si bien la muerte encefálica iba a generar cierto daño a nivel de liberación de citoquinas y otros agentes
que también pueden llegar a ser nocivos nos permite controlar en principio eh el modo en que Se realiza este proceso de de isquemia repercusión y el tiempo en que demoramos en hacerlo tratando de limitar al máximo los daños que van a provocar que ahora vamos a pasar a describir Entonces como recordaremos de la era 2 cuando vimos infarto agudo de miocardio la lesión anóxica comenzaba con una disminución en la producción de energía mitocondrial no que se traducía en una caída de la energía celular o sea del ATP que iba a estar seguida por un Desbalance
hidrolítico con activación de hidrolasas aumento de la permeabilidad de la membrana celular en este contexto se producía una disminución de la actividad de la bomba sodio potasio atpasa que iba a generar un mayor intercambio de calcio y sodio se acuerdan Bueno también recordemos que este fenómeno provocaba Un aumento en las concentraciones citosólicas de calcio lo cual podía activar un montón de cascadas De de señalización porque acordémonos que el calcio justamente era un excelente segundo mensajero y que entre otras cosas podía activar hidrolasas que producirán la proteólisis de proteínas de generando finalmente lesión a nivel tisular
a su vez iba a generar un aumento en la permeabilidad de la membrana mitocondrial que iba a producir un fracaso en la fosforilación oxidativa con un agotamiento progresivo de atep que iba a traducirse en Una ación de las mitocondrias aumento de la permeabilidad llevando a la liberación de distintos componentes del interior de esa mitocondria como puede ser el citocromo c que iba también a activar distintas Cascadas de señalización provocando por ejemplo la potosis celular y por otro lado también la falla o el agotamiento del ATP y la falla de la bomba sodio potasio atpasa iba
a generar un aumento del sodio celular que iba a causar un edema También a nivel celular contribuyendo al daño de la membrana plasmática ahora y resultando finalmente en la muerte celular por necrosis ahora bien Ahora entendemos que todos estos procesos no queremos que ocurran en su máxima expresión porque justamente están ocurriendo en el órgano que nosotros necesitamos que sea viable para poder ser trasplantado Entonces limitando el tiempo dis isquemia y controlándolo de del quirófano vamos a Tratar de limitar todos estos procesos de necrosis celular al mínimo es decir vamos a tratar de evitar destruir o
Eh sí de destruir el parenquima sin embargo algo que no vamos a poder limitar a cero va a ser que durante todo este proceso de estrés por más mínimo que sea y controlado el tejido del donante va a sobre expresar los famosos damps que no sé si les suena o si si recuerdan Qué eran eran E patrones moleculares asociados al daño en este caso Entonces ya de por sí por más que controlado que sea el proceso de isquemia mediante el cual nosotros saquemos o ablacion demos el tejido a ser trasplantado vamos a estar aumentando la
expresión de los dumps sobre todo en las células del endotelio que son las que primero van a tener contacto con las células de el receptor luego Tendremos una segunda etapa que es cuando el órgano trasplantado se ha Colocado justamente en el receptor y en esta etapa el daño va a venir justamente por la reperfusión de ese órgano que había sufrido una isquemia con una hipoxia con isquemia o una isquemia con hipoxia en este caso el restablecimiento del flujo sanguíneo paradójicamente va a iniciar justamente una cascada de eventos que pueden Conducir a mayor daño celular más
allá del provocado por la isquemia que acabamos de mencionar la reperfusión se va a Caracterizar por una respuesta inflamatoria y autoinmune incluyendo el reconocimiento de Neo aní genos que se van a ver eh expresado en las células en las distintas células endoteliales de ese órgano trasplantado justamente que se eh aparecen durante el proceso de eh isquemia estos Neo aní genos van a poder ser reconocidos por anticuerpos naturales o sea pueden ser reconocidos por anticuerpos naturales del receptor y Esto va a ataer la posterior activación Del sistema de complemento con mayor generación de daño por otro
lado también como recordaremos de la segunda era durante la reoxidar nuevas lesiones por aumento en la producción de especies reactivas de oxígeno y del nitrógeno sí por otro lado la exposición y reconocimiento de esos dams de los que acabamos de hablar que se sobre expresan durante el proceso de necrosis asociada a lisem van a Llevar a la infiltración de células inflamatorias y a la producción de citoquinas proinflamatorias pero ahora en el receptor que acaba de recibir ese órgano Esto hace que todo el daño celular que ocurre durante el periodo de reperfusión además induzca y perpetúa
esta respuesta inflamatoria no entonces la lesión tisular o la exposición de la matriz de este órgano trasplantado va a permitir la activación además de la cascada de Coagulación lo cual va a activar también al sistema complemento incrementando el daño tissular a través de mecanismos de retroalimentación positiva entonces sintetizando un poco comprendemos que durante el proceso mismo de trasplante vamos a tener dos momentos uno primero de isquemia con necrosis cular y eh sobre expresión de estos dams y un segundo momento que va a estar dado en el receptor que es durante el proceso de reperfusión que
va a Exacerbar todos estos mecanismos de daño que habían comenzado durante isquemia y que va a estar principalmente mediado por la respuesta inflamatoria hacia las células endoteliales de el órgano trasplantado por parte del sistema inmune del receptor es por esto que este proceso tiene que estar lo más controlado posible para minimizar no vamos a poder evitarlo al máximo pero sin minimizar lo más que se pueda todos estos mecanismos Que se ponen en marcha y entonces ahora para terminar con el análisis de todos los factores que influyen en la sobrevida del injerto vamos a hablar un
poquito respecto de lo que es el proceso de inmunosupresión que como podemos ya entender debido a cómo afectan y Cuál es el origen de todos los otros factores enumerados la inmunosupresión va a tener que jugar un rol preponderante para tratar de evitar al máximo el rechazo y la producción de daño en el tejido el Tejido u órgano trasplantado eh en distintos puntos y en distintos momentos del trasplante eh la realidad es que existen un montón de inmunosupresores eh cada uno de ellos va a poder ser eh catalogado o clasificado de acuerdo a su mecanismo de
acción pero yo Les propongo hablar concretamente de cuáles son las medidas que se toman en actualmente cuando se procede a realizar un trasplante de órgano y en base a eso ir analizando un Poquito los principales eh compuestos utilizados como inmunosupresores y su mecanismos de acción a nivel general No acá en la Argentina lo que se hace Es un tratamiento inmunosupresor en dos etapas Durante la etapa inicial que se conoce como tratamiento de inducción se va a dar una inmunosupresión que justamente va a buscar prevenir el rechazo en lo que es la fase de máxima respuesta
inmunológica que son las primeras semanas postplant que es cuando El sistema inmune del receptor se encuentra con todos estos antígenos nuevos y extraños estos aloantígenos provenientes del tejido u órgano que acaba de ser implantado por parte de O sea que provenientes del donante no Cuál es esta combinación bueno es una triple en principio eh la básica es una triple terapia que va a consistir por un lado en el uso de inhibidores de la calcineurina la calcineurina es una molécula Eh que se encuentra eh intermedia O sea que funciona como intermediaria en la cascada de transcripción
para el gen de la il12 y los inmunosupresores que sean inhibidores de esta molécula justamente van a estar inhibiendo la transcripción de este Gen el gen de la il2 Por lo cual van a estar inhibiendo la proliferación y la diferenciación linfocitaria es decir que de esta manera si nosotros Contamos con algún Linfocito T Seguramente contemos con algún Linfocito T Más allá de haber hecho una prueba de histocompatibilidad siempre recuerden que no somos 100% compatibles no las personas eh esos linfocitos t reactivos no van a poder proliferar y diferenciarse con lo cual vamos a poder limitar
en las primeras etapas eh la la reactividad en la misma Bueno un ejemplo de estos inhibidores de la calcineurina Eh Son por ejemplo es el fármaco conocido con el nombre de tacrolimus que creo que a la mayoría puede llegar a sonar porque es un fármaco bastante conocido por otro lado tenemos el uso de antiproliferativos que si bien van a actuar en la misma cascada que es la transcripción del gen de la il2 van a bloquear una molécula diferente o van a estar inhibiendo un paso distinto al del inhibidor de la calcina urina en este caso
lo que vamos a estar eh inhibiendo Es al emptor Sí pero el resultado va a ser el mismo que va a ser la inhibición de la proliferación y diferenciación linfocitaria para evitar justamente ante una un posible reconocimiento de los aloantígenos que esas células t puedan eh proliferar Y diferenciarse y de esta manera limitaremos el daño inflamatorio un ejemplo de este tipo de fármacos inmunosupresores es el simol imus por ejemplo y junto con estos dos fármacos Que tienen una función justamente antiproliferativa y antidiferencial des que la finalidad de Esto va a ser el bloqueo de la
síntesis de las distintas citoquinas y mediadores inflamatorios justamente con la finalidad de reducir la reacción inflamatoria Entonces como dijimos esta triple terapia es la que se le da como preventiva en el tratamiento de inducción en las primeras fases del trasplante con la finalidad de limitar Al máximo la reactividad de sistema inmune del receptor hacia el órgano trasplantado del donante por otro lado hay que aclarar que si bien esta terapia que acabamos de mencionar esta triple terapia es la que se le da a todos los pacientes que sufren un que sufren Perdón que van a recibir
un trasplante Es cierto que a veces uno puede detectar pacientes que tienen un elevado riesgo Inmunológico esto se puede dar por diferentes razones ya sea por los famosos factores intrínsecos del propio receptor ya sea que nos encontremos con una situación de compatibilidad de hla no tan no tan alta es decir que haya bastante discrepancia en las moléculas de hla entre receptor y donante no la suficiente como para negarle el trasplante pero sí la suficiente como para reforzar esta terapia inmunosupresora inicial entonces en en Esos casos además de esa triple terapia cuya única finalidad era la
inhibición de la proliferación y diferenciación es decir los linfocitos t que ya teníamos circulantes no les vamos a hacer nada simplemente igual Esto no es gratuito no digo eh vamos a evitar que los mismos proliferen ante el reconocimiento de un antígeno o Alo antígeno Bueno a esta terapia en el caso de estos pacientes con elevado riesgo inmunológico Le vamos Ahora sí tener que adicionar algo que se conoce como de pletor de linfocitos que lo que van a hacer es bloquear la acción de la interleuquina dos que se pueda generar y finalmente por bloqueo de la
interleukina do que es la citoquina que le da la señal de sobrevida a los linfocitos no solo les permite proliferar y diferenciarse sino que es una citoquina que se requiere para que el Linfocito viva Entonces estos depletores estos bloqueantes justamente De la interleuquina do que son no son otra cosa que anticuerpos monoclonales anti el CD que es el receptor para la interleuquina dos como puede ser la timoglobulina el basilic simab o cualquier otro anticuerpo que función que tenga esta función lo que va a terminar haciendo No es solo bloquear la proliferación y la diferenciación sino
que va a eliminar va a generar la muerte y destrucción de esos linfocitos t a los cuales se hayan Unido Entonces como comprenderemos en estos pacientes el grado de inmunosupresión es todavía muchísimo más importante que en lo que es una terapia convencional porque los estamos deplet de los linfocitos circulantes y entonces como dijimos recién eh esa terapia eh es una terapia inicial que se va a dar como tratamiento de inducción primario durante la primera fase de máxima respuesta inmunológica pero como comprenderemos el receptor del Órgano trasplantado va a vivir siempre con un órgano que presenta
los antígenos es por esto que la terapia inmunosupresora eh va a estar presente a lo largo de toda la vida de este receptor lo único que sí vamos a poder ir cambiando el tipo de estrategia con el correr de los años ya que eventualmente el sistema inmune del receptor va a poder ir acostumbrándose si se quiere decir de alguna manera a ese órgano trasplantado Obviamente el Acostumbramiento nunca va a ser total y siempre va a haber una alta chance de reconocimiento de esos aloantígenos es por eso que uno va a tener que mantener una terapia
inmunosupresora de mantenimiento basal a lo largo de toda la vida de ese receptor y cuya finalidad va a ser justamente conseguir a largo plazo una buena función del injerto con la máxima sobrevida y calidad de vida para el receptor también con lo cual va a tener que estar correctamente regulada Eh esta terapia inmunosupresora porque como la vamos a mantener durante toda la vida también podemos correr el riesgo de la sobre inmunosupresión y favorecer la aparición de infecciones oportunistas o incluso de tumores en tanto que si tenemos una sub immuno supresión claramente vamos a estar favoreciendo
que se rechace el injerto y ahí yo les puse simplemente para a modo de conocimiento general Porque seguramente esto lo van a ver con mayor detalle Cuando cursen la materia farmacología pero que existe distintos tipos de medicamentos como los antimetabolitos los inhibidores de de tnf los anticuerpos monoclonales que vimos recién que son inhibidores de interlatin 2 o bloqueantes de algún otro eh CD o receptor dependiendo de El Efecto que busquemos los inhibidores de la calcineurina eh que inhiben la la producción de il2 o otros más eh con efectos sistémicos como los Glucocorticoides O inhibidores deor
sí y un montón más que en esta lista No figuran pero que bueno dependiendo la estratégica la estrategia terapéutica que se busque los podremos ir combinando para lograr esta sobre esa Perdón esta inmunosupresión de mantenimiento que va a ser va a tener que ser sostenida a lo largo de toda la vida del receptor y ahora pasemos a ver el último de los temas que nos habíamos planteado como objetivos de de la clase teórica Que es el trasplante de un tipo particular de células que son las células troncales hematopoyéticas como Vamos a aprender en unos minutitos
este tipo de trasplantes tiene unas particularidades respecto de lo que Estuvimos viendo de órganos sólidos vascularizados o tejidos y justamente por eso lo vamos a a dar de manera separada Pero antes de pasar a estas particularidades primero tratemos de Entender En qué casos podríamos necesitar un trasplante de este tipo bueno las causas más comunes por las cuales eh ocurren Estos trasplantes son eh al tratamiento de alguna neoplasia maligna ya sea el tipo de leucemia linfoma mieloma hay miles de tipos de neoplasias que afectan justamente a la a los precursores de las distintas eh células hematopoyéticas
y que la neoplasia se va Va a estar el foco de la neoplasia va a estar en la médula ósea justamente con lo cual en este tipo de de casos una buena estrategia va a ser la ablación completa de la médula ósea y el repoblamiento con un trasplante que va a ser un foco de células que van a repoblar esa ósea dejándola libre de las células magnas por otro lado otra de las posibles causas son las enfermedades genéticas que afectan células troncales Hematopoyéticas como la helada o las inmunodeficiencias combinadas severas Hay un montón de enfermedades
genéticas que vienen por esta línea y cuyo tratamiento o estrategia terapéutica puede llegar hacer el trasplante de células troncales eh otra situación puede ser también El reemplazo o modulación de un sistema hematopoyético ausente o deficiente es decir eh ante una aplasia sí recordamos que existen aplas lo habíamos visto por ejemplo un Ejemplo en las anemias aplásica que no tienen la capacidad de regeneración por estar afectado alguna célula de lo que es eh el precursora eh ubicada justamente en en la médula ósea bueno ante cualquiera de estas situaciones una buena estrategia puede llegar a ser el
trasplante de células hematopoyéticas Cuáles son las fuentes de estas células hematopoyéticas Y por qué dejamos justamente de decirle trasplante de médula ósea justamente Porque la Fuentes son más amplias que la propia médula ósea presente en los huesos obviamente eh una de las fuentes la más antigua y la principal es la médula presente en los huesos eh que va a ser obtenida por punción por ejemplo de la cresta ilíaca eh esto se realiza en una operación con anestesia pero sin ingreso hospitalario es un procedimiento relativamente relativamente sencillo eh Y que no trae ninguna complicación Pero también
podemos obtener estas células de a partir de la célula de la sangre periférica perdón eh con lo cual a través de una la extracción de sangre vamos a poder obtener eh células hematopoyéticas obviamente una estrategia porque en circulación no vamos a tener precursores dando vuelta es hacer una previa estimulación para forzar a que las células presentes en la médula ósea estén eh en mayor número en Circulación Y a partir de eso vamos a poder eh extraerlas de la sangre y una tercer fuente van a ser los cordones umbilicales eh sabemos que el cordón umbilical está
muy poblado de este tipo de células y se pueden extraer luego del parto y congelar de hecho muchas personas de manera privada congelan tienen un una especie de depósito un banco de células de cordón umbilical de sus propios hijos Y muchas otras Personas de manera muy noble eh donan justamente esas células hematopoyéticas porque como Vamos a aprender en un ratito y pero por todo lo que ya aprendimos durante esta clase existe la posibilidad de que aunque no sean exactamente genéticamente idénticos puede haber el suficiente grado de compatibilidad genética para poder trasplantar hacer un trasplante de
médula de células pluripotenciales desde de eh un dador no emparentado con el Recept ahora bien qué ocurre con este tipo de trasplante la realidad es que las células troncales hematopoyéticas halógenas son rechazadas por el anfitrión es decir por el receptor eh incluso cuando este es mínimamente inmunocompetente o sea con eh va a requerir una inmunosupresión muy muy importante muchísimo mayor que la que recibían los eh receptores de trasplante de órganos sólidos o tejidos y por otro lado vamos a ver que hay que emparejar Muy cuidadosamente todos los loky de los mhc entre el donante y
el receptor esto se da justamente porque la susceptibilidad al rechazo de este tipo de células es la mayor que existe y es por eso también que en el caso de ser necesario hacer un trasplante de células troncales hematopoyéticas primero hay que hacer lo que se conoce como ablación completa de la médula ósea de el receptor para asegurarnos de eliminar absolutamente Todos los precursores que presenta el receptor y permitir que sea repoblada por el de células troncales que va a recibir del donante y justamente en este tipo de trasplante no solo van a tener importancia o
relevancia los las moléculas del cmh de tipo 1 y tipo 2 los hla que estuvimos analizando y en este caso todos los hla no solo los eh los de tipo a b y de q sino el resto de los hla También sino que que van a entrar en juego esos antígenos menores que habíamos nombrado al comienzo de la clase porque son como habíamos dicho también expresado fuertemente o en gran cantidad por este tipo de células Entonces en ese caso se hace un poquito más complejo el trasplante ahora bien Lo bueno es que no todos son
pálidas en este tipo de trasplante y vamos a ver y entender que eh nuevamente podemos tener distintos Tipos de o una clasificación del tipo de trasplante entre aquellos que se denominan autotrasplante o trasplante autólogo como habíamos visto al principio de la clase que se trata de emplear las propias células progenitoras del paciente y que se obtienen y se mantienen vivas fuera del organismo mientras el paciente recibe el tratamiento de acondicionamiento para el trasplante que es estaa de la médula y luego se le Reinsert al mismo donante que es el receptor sus propias células esto obviamente
minimiza al máximo por no decir cero eh el la posibilidad del rechazo porque estamos eh replantando células del propio donante que es a su vez receptor este tipo de procedimiento que era raro de pensar un trasplante de órgano sólido porque justamente si quiero reemplazar un órgano es porque ya no me es funcional Entonces no tendría sentido en ese caso eh retrasplante uno mismo pero en este caso Sí porque alguna de las causas que vimos como posibles disparadores de este tipo de trasplante puede ser la presencia de alguna leucemia entonces uno puede seleccionar antes de la
ación algunas células pluripotenciales viables que no sean de origen canceroso eh del Propio paciente extraerlas conservarlas depletar el resto de las células para eliminar cualquier foco de de célula cancerosa y luego repoblar toda esa médula con aquellas células que habíamos seleccionado que sabemos que son y son sanas Y esto es algo que que en la práctica ocurre muy a menudo pero bueno en caso en el que en los casos en que esto no sea posible porque a lo mejor ya está comprometida muchas de las Series que están poblando esas esa médula eh También se puede
ser un trasplante halogénico en donde se emplean células progenitoras de un donante y que ese donante pueden ser familiares eh ya sean padres hermanos hijos pero también pueden ser donantes compatibles no relacionados y es por eso que en la Argentina tenemos un banco en donde uno puede donar células pluripotenciales de Hecho los insto hacerlo porque es un procedimiento relativamente inocuo que no nos trae ningún efecto secundario importante y podemos estar contribuyendo a a salvar la vida de una persona que sea eh compatible con nosotros para este tipo de trasplante y ahora para ir terminando con
el tema ya que el trasplante de células pluripotenciales no no reviste no es ajeno a todos los los puntos que ya estuvimos tratando respecto de lo que Es un trasplante general se van a tener las mismas precauciones los factores que van a incidir en la sobrevida van a ser muy similares a los de los órganos sólidos eh va a haber que tener un una terapia inmunosupresora antes durante y postrasplante eso no no difiere obviamente diferirá el tipo de inmunosupresor utilizado pero la lógica del trasplante es bastante similar con La excepción de esas salvedades que mencionamos
al principio entonces pasemos ahora a ver si lo que son las complicaciones o posibles complicaciones asociadas a este tipo de trasplantes que a lo mejor sí son diferentes a las que estuvimos planteando respecto de lo que era un rechazo de órgano eh solid vascularizado o tejido en el caso de las células troncales hematopoyéticas la complicación asociada más frecuentemente observada es una que Se denomina enfermedad de injerto contra el huésped es decir lo opuesto a lo que Estuvimos viendo hasta ahora en este tipo de complicaciones que también se conoce con el nombre de graf versus H
disease de donde salen las siglas gvhd eh Como les decía en este tipo de patología o de complicación lo que ocurre es una reacción de los linfocitos del donante con los cuales vamos a repoblar esa médula ósea que van a reconocer y atacar a los tejidos del Receptor es decir esas células que nosotros vamos hasta esos linfocitos que vamos a estar implantando en el donante en el perdón receptor que provienen de en principio vamos a suponer que provienen de un eh donante distinto a él mismo es decir no es un trasplante autólogo van a circular
y conocer los diversos antígenos expresados en los tejidos del receptor y van a mediar justamente un e ataque a estos tejidos y este tipo de Enfermedad va a estar mediada por esos antígenos menores de histocompatibilidad que yo les decía esta enfermedad injerto contra huésped también vamos a poder clasificarla entonces en aguda y Crónica y vamos a ver en qué difieren estas dos entidades entonces en la enfermedad de injerto contra huésped ya sea aguda o Crónica el proceso inicial va a ser el mismo que es el que acabamos de describir que es el reconocimiento de Las
células del de los distintos tejidos del receptor por parte de los linfocitos provenientes del donante que van a atacar justamente a los órganos del receptor ahora bien en dónde radican las diferencias entre lo que es una enfermedad injerto de tipo aguda o Crónica en el tipo de resultado final que vamos a observar y como bien podemos ver en la diapositiva durante la enfermedad de injerto contra huésped de tipo aguda el resultado final va a ser La necrosis de las células de los órganos atacados este tipo de patología se caracter por la muerte de las células
epiteliales principalmente del hígado que se va a manifestar a través de una iici importante y un aumento de la fosfatasa alcalina de las células epiteliales que revisten intestino con daño importante a la mucosa hemorragias e incluso puede llegar a lo que se conoce como hop paralítico con la muerte Del intestino y en las células epiteliales de la piel que se manifiesta con los famosos exantemas maculopapulares eritematosos que se observan como se ve en la imagen como manchas de distinta coloración a lo largo de o en la extensión de todas las zonas que del cuerpo que
estén recubiertas por piel Y tenemos situaciones extremas de muerte celular epitelial cuando esta muerte se ext tanto en la piel o en el Recubrimiento del intestino que pueden terminar desprendiéndose las células epiteliales y en estas circunstancias la enfermedad de injerto contra huésped de tipo agudo puede llegar a ser mortal por otro lado y en contraposición la que se conoce como de tipo Crónica se va a caracterizar no tanto por una necrosis sino por un proceso de fibrosis y atrofia de uno o más de los mismos órganos que Estuvimos viendo pero como Ven vamos a sumar
un par más de órganos afectados pero lo interesante justamente es que a diferencia de aguda el proceso histopatológico que va a prevalecer o predominar va a ser la fibrosis y la lenta atrofia de los órganos y vamos a poder tener afectado por un lado las articulaciones manifestándose a través de rigidez articular el corazón que puede llegar a sufrir per citis debido a esta fibrosis Continua la piel nuevamente pero que en este caso va a manifestarse a través de un engrosamiento o un salpullido los pulmones en cuyo caso la fibrosis va a generar una dificultad para
respirar eh Y en los ojos y en la boca y en distintas mucosas en donde esto se va a manifestar a través de la sintomatología de la resequedad nuevamente debemos comprender que independientemente de cuál de las dos entidades sea estos mecanismos van a Estar mediados por los linfocitos t maduros del donante del injerto que van a responder justamente a los aloantígenos del receptor presente en todos estos órganos que acabamos de describir Bueno y con esto vamos a dar finalizado el teórico de inmunidad de trasplante como podrán ver fue un teórico extenso donde aprendimos muchísimos conceptos
eh podríamos estar horas y horas analizando y hablando y desmenuzando Cada una de estas eh de estos conceptos y estas eh mecanismos que estuvimos analizando Por eso yo los insto fuertemente a que no se queden Únicamente con lo que vimos en en el teórico sino que eh por el contrario eh utilicen esto a modo de guía para después consultar la bibliografía que ustedes tienen disponible y profundizar en cada uno de estos temas para realmente terminar de comprender lo que acá se planteó de manera general como Gatillante para que ustedes puedan después comprender en profundidad cada
uno de estos temas entonces para cerrar la clase vamos a tratar de resumir los principales conceptos así ustedes justamente se van con las ideas claves de lo que fue el teórico de hoy bien frescas para profundizar lasas con el material que tienen disponible y con el que quieran Buscar extra no es necesario que solo se limiten a lo que nosotros les Subimos entonces Cuáles serían las ideas claves de la clase de hoy en primer lugar el transplante de tejidos su órganos vascularizados de un donante a un receptor con una composición genética diferente llevará al desarrollo
de una respuesta inmune específica que vamos a denomina rechazo que generará la destrucción del injerto por otro lado vimos que las principales dianas moleculares en el rechazo del Alo injerto son las Moléculas de clase uno y de clase dos pertenecientes al complejo mayor de histocompatibilidad que las moléculas halógenas del complejo mayor de histocompatibilidad presentes en el injerto pueden ser presentadas a los linfocitos t del receptor de manera intacta directamente por las células presentadoras de antígeno del donante Por lo cual estaremos ante la vía directa de presentación antigénica o bien previo Procesamiento por las células presentadoras
de antígeno del receptor con lo cual estaremos hablando de la vía indirecta de presentación y que teníamos una tercer vía por la cual esas moléculas del cmh van a poder ser presentadas en los linfocitos t del receptor de manera indirecta por las células presentadoras de antígenos del receptor post transferencia desde las células presentadoras de antígeno del donante y que a esta vía la llamábamos Vía mixta también vimos que el rechazo de injerto está mediado tanto por linfocitos t efectores tanto ctl que provocan la directa de la célula del injerto y linfocitos t colaboradores que favorecen
la inflamación mediada por citoquinas y también por linfocitos B productores de anticuerpos activadores de complemento vimos que existen distintos patrones de rechazo y que la Preexistencia de anticuerpos desencadena lo que se conoce como el rechazo hiperagudo caracterizado por inflamación trombosis y oclusión de los vasos del injerto que en el rechazo de tipo agudo tanto los linfocitos te efectores como los anticuerpos producidos durante la maduración de la respuesta adaptativa provocan la inflamación y la destrucción de las células endoteliales de la vasculatura del injerto y que en cambio en el rechazo crónico se iba a Caracterizar por
la fibrosis y la vasculitis que genera l isquemia del órgano trasplantado vimos que los principales factores que determinan la sobrevida del injerto son el grado de compatibilidad de de hla la presencia de anticuerpos preformados y el daño por hipoxia reperfusión vimos que para evitar el rechazo de injerto debido a la incompatibilidad de hla va a ser necesario tipificar Justamente el hla tanto del donante como del receptor Buscando el mayor grado de similitud posible y que además se evalúa la presencia de anticuerpos preformados en el receptor con especificidad para los hla del injerto que el uso
combinado de fármacos inmunosupresores que inhiben la proliferación y diferenciación de los linfocitos t por interferencia de la vías de señalización para la producción de interleuquina en conjunto con corticoides Antiinflamatorios logra prevenir el rechazo en las fases iniciales postrasplante que los transplantes de células troncales hematopoyéticas que eran un tipo particular de transplante presentan mayor susceptibilidad al rechazo respecto de los transplantes de órganos Sólido y que los principales dianas inmunológicas son los antígenos menores de histocompatibilidad y finalmente vimos que las células troncales Hematopoyéticas del dador son proclives a atacar a los órganos del receptor lo que se
conoce como enfermedad injerto contra huésped que esta puede ser de tipo agudo caracterizada por la muerte celular del epitelio de la piel hígado e intestino o puede ser de tipo crónico donde se observan procesos de fibrosis y atrofia multiorgánica bueno Muchas gracias por todo y espero que hayan podido terminar la clase Comprendiendo al menos los principales mecanismos involucrados en la inmunología de trasplante hasta luego