[Música] Olá ouvintes. Começando mais um episódio do T clinicagem, o seu podcast semanal de clínica médica. Eu sou Marcela Beleza. Eu sou o Mateus Cezende. Eu sou Rafael Coelho. Os ouvintes estão talvez ouvindo uma voz nova aqui. Já apareceu no guia, mas se apresenta aí para todo mundo. Mateus. Bom, pessoal, eu sou o Mateus. Eu sou médico formado pela Faculdade de Medicina de Polegre, lá em Minas Gerais. Fiz clínica médica na UNIFESP, a Escola Paulista de Medicina, e atualmente sou residente do último ano de cardiologia do Incor. Último ano, ele falou com gosto isso, né?
Último ano de residência. Tem muita gente muito feliz nesse episódio, né? O Mateus por motivos de residência e a gente porque tem um cardiologista entre nós, né? Pô, que bom, que bom. Vou só tocar aqui e você faz o gol, tá? Mateus tem espinhoso, hein? É porque esse episódio é sobre Doença arterial coronariana e é um episódio que é um é um desafio grande, mas hoje a gente aqui vai falar sobre o manejo, sobre o tratamento, porque a gente já falou no episódio 136 sobre o diagnóstico. E aí, se você quer ouvir sobre o diagnóstico,
vai lá. E o de manejo a gente tá falando aqui hoje. Mas antes de começar o episódio, Marcela, vamos passar a limpo. O que que a gente vai falar aqui hoje? Bom, a gente dividiu esse episódio em três Grandes partes. Então, na primeira parte, é claro que a gente vai ter que dar um contexto, né, do que é anginestável, de como o paciente se apresenta e como a gente faz essa investigação inicial. Algumas definições que são importantes para entender o que vem depois. Exatamente, Rafa. Aí depois a gente vai falar de como fazer a terapia
inicial medicamentosa, né? Então, a gente vai falar tanto de medidas para tratamento antianginoso, Quanto para redução do risco cardiovascular e de eventos cardiovasculares desses pacientes. Boa e depois a gente vai falar um pouquinho sobre o paciente que não melhora e sobre indicação de revascularização. Coisas quentes, né, que a gente vai falar nesse episódio. É, paciente chega com um quadro de síndrome coronariana crônica. DC, a gente tem que pedir cateterismo ou não? Paciente tá com um quadro clínico de DAC, quais são os remédios de Primeira linha que a gente tem que fazer? Como que a gente
faz no paciente que já tá usando antiagregação, no que já tá anticoagulado e quando que eu vou indicar revascularização? Acho que ess são essas são talvez as maiores dúvidas aqui desse episódio, né? Exato, Rafa. E o final, a indicação de revascularização. Eu ficaria até o final do episódio, só por causa disso, tá? E aí, Mateus? Tá pronto? Pronto. Vamos lá. [Música] Gente, a gente tem a a dona Maria, ela tem 54 anos, é uma senhora com obesidade e diabética e que ela chega no consultório falando que ela ela é faxineira e ela tá ficando muito
cansada, muito mais cansada, com falta de ar do que ela ficava antes. Isso já vem aí nos últimos anos piorando, principalmente quando ela faz esforço físico e ocasionalmente ela sente uma dorzinha ali, uma pressão no peito que melhora quando ela senta e relaxa. E aí, Gente, essa paciente tem um quadro compatível com doença arterial coronariana? Eu acho interessante aqui, Rafa, que todo paciente que você tem a suspeita de uma síndrome coronariana, ele tem até que você prove o contrário, tá? Eh, então aqui a gente já entra na definição de angina instável, que é classicamente descrita
aí como uma dor ou até um desconforto precordial, seja em aperto, em peso, até em queimação, que vai piorar os esforços ou com Estress emocional e que classicamente melhora o repouso e uma duração aí tipicamente menor que 20 minutos. Boa, mas tem muitos equivalentes anginosicos, que é o caso da nossa paciente, o principal dele é de espineia, tá? Então aqui a gente tá falando sobre os sintomas da doença arterial coronariana. Segundo a última diretriz da sociedade europeia, que é a ESC, que a gente vai repetir algumas vezes aqui, porque é de 2024, eles definem doença
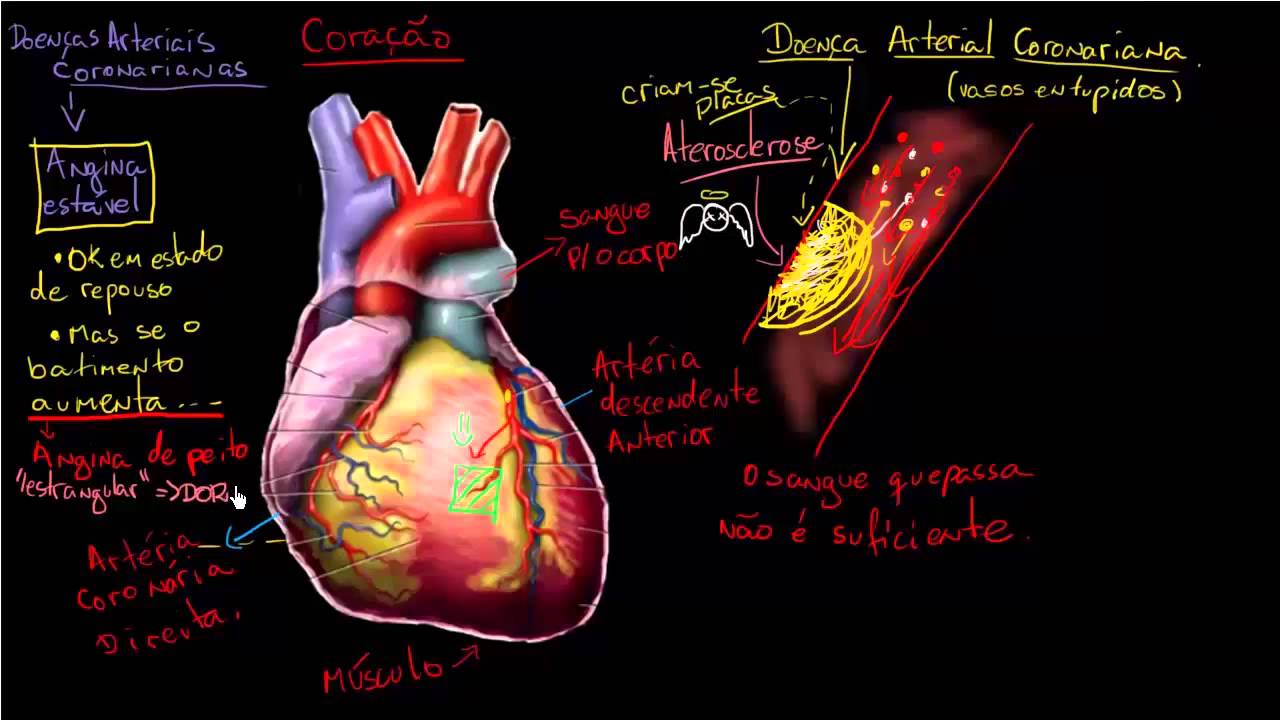
arterial Coronariana como termo fisiopatológico para doença arterosclerótica nas coronárias. Já a síndrome coronariana crônica, sinais e sintomas decorrentes de alterações funcionais ou estruturais, tá? causadas por esse quadro fisiopatológico. Só lembrando que existe uma coisa que é doenças microvasculares, né, que podem causar isquemia sem obstrução coronariana. E tem um termo para isso que é chamado de inoca. A angina sem obstrução coronariana é Chamada de anoca. Então, inoca e anoca são termos que vale a pena conhecer, né, Mateus? Isso. Quando a gente pensa na doença coronariana, na angina estável, né, que é essa manifestação da isquemia cardíaca,
geralmente remete a gente por uma doença coronariana obstrutiva, né? Porque quando você tem lesões nas coronárias acima de 50%. Mas a gente tem esses novos termos porque nem sempre a doença coronariana ela se manifesta com obstrução. Então você pode ter placa Aterosclerótica que não causa obstrução coronariana, mas que causa angina, que é a ideia da anoca, né, que é a angina com a coronária sem obstrução. E no caso da inoca é a isquemia é documentada sem sinais de obstrução coronariana. Então o paciente pode não ter uma lesão obstrutiva e ter sintomas ainda assim. Então tem
toda uma investigação complementar que tem que ser feita para você realmente excluir que a causa da dor ela não é coronariana, porque você Pode ter angino por causas coronarianas, não coronarianas e você tem causas de dor torácica que não são angina, que é a maioria. Então, um paciente com stenose aórtica, ele podear, mas ele não tem doença coronária. Boa, entendi. Então assim, a síndrome coronariana crônica, ela pode acontecer por algo estrutural ali ou funcional e pode ser tanto macro como microvascular. Independente da fisiopatologia, normalmente o paciente com síndrome coronariana crônica chega No seu consultório principalmente
dessas três formas. O primeiro é o paciente que tem angina ou sintomas de isquemia induzidos por esforço, que é o caso da nossa paciente. O segundo, ele teve uma síndrome coronariana aguda ou infarto em algum momento e agora você chama ele de crônico para sempre. O terceiro são sintomas de insuficiência cardíaca causada por isquemia crônica ou por sequelas de um infarto, né? Paciente que pode ter uma Miocardiopatia isquêmica, a via final aí da DAC, né? Isso. E aí, gente, como que a gente confirma esse diagnóstico nessa paciente, né? Porque assim, a gente já falou no
outro episódio, mas acho que vale a pena a gente dar uma passada rápida aqui, né? Então, estore aí exame físico sempre para avaliar causas não cardíacas pros sintomas, descartar que não tá tendo infarto agora, fazer um eletrocardiograma e alguns exames laboratoriais, né? Essa é a investigação Inicial para pensar em outras causas e causas cardíacas, né? a gente tem um episódio de dor torácica, como a gente comentou, mas será que eu preciso nesse momento pedir um cateterismo pro diagnóstico, Mateus? Então, Rafa, o cateterismo de cara ele tem indicações bem restritas, né? Então, como a gente comentou
lá no outro episódio, a gente tenta estimar probabilidade pré-teste e vai cair nos exames que a gente vai comentar melhor lá. Então, a solicitação Do cateterismo como primeiro exame a gente raramente solicita, mas aqueles pacientes que você tem uma probabilidade muito alta de ser realmente uma doença arterial coronariana num paciente que tá ali com um limiar muito baixo de angino, então já começou ali com anginas às vezes CCS3, CCS4, CCS que é aquela escala canadense, né, que quantifica a angina até quatro de acordo é tipo a nirra da angina, né? né? Então, esses pacientes que
já t uma sintomatologia Mais grave, que você já tá comprando, que realmente é doença arterial coronariana, às vezes a gente já vai direto pro cat. Eh, e no paciente que já tem disfunção ventricular também, você imagina que seja de etiologia isquêmica, então o paciente com a fração deão reduzida, uma a principal causa de IC FER no mundo é a cardiopatia isquêmica, né? Então você vai ter que investigar a coronária desse paciente em algum momento. Boa? Então aqui a gente tem eh Diversos exames que podem investigar doa coronariana, só pro nosso ouvinte se situar, angiotomografia que
avalia anatomia coronariana de uma maneira não invasiva, né, no exame de tomografia com contraste e que tá ganhando muito espaço para indicar o grau de obstrução, né, das coronárias e se deve se indicar um cateterismo ou não. testes funcionais como o ecocardiograma de estresse, a cintilografia miocárdica que documentam que existe de fato uma isquemia ali, e o Cateterismo, que hoje é um exame que não é só anatômico também, né? É, é um exame funcional, porque tem testes como FFR que consegue avaliar se aquela obstrução tem algum impacto funcional ou não. Mas resumidamente, acho que o
que você falou, né, Mateus, deixa eu ver se eu entendi, é um paciente que ele tem é sintomas que a gente acha que é por conta da doença arterial coronariana e aí a gente já vai adiantando aqui que sintomas refratários ao tratamento Clínico ou então sintomas muito graves, né, aos mínimos esforços com disfunção de V que você acha que seja uma obstrução extensa ali. É mais ou menos por aí, né? Isso porque aí você já vai pedir o cateterismo. Geralmente a gente já pede pensando na intervenção. Então se é um paciente com disfunção ventricular, talvez
eu precise pensar em revascularização para esse paciente. Se é um paciente que tá com sintoma muito refratário, será que adianta eu ficar Titulando dose de medicamento ou é melhor eu ir direto pra intervenção e melhorar a qualidade de vida do paciente, né? Boa. E aqui, Marcelo, é bem é bem complicado, né, essa essa decisão. Existe heart team, né, que é cirurgião cardiovascular junto com cardiologista, junto com hemodinamicista, né, para tomar essas decisões. É, aqui é uma decisão que a gente nunca toma sozinho. A gente também compartilha, né, essa decisão com o Paciente, até porque a
gente vai falar lá no final de quais são os benefícios de uma revascularização, né? Às vezes o o paciente acha que vai mudar a vida dele, vai melhorar muito sintoma, vai deixar de tomar remédio, mas tem todos os cuidados após uma revascularização ou uma angioplastia também que devem ser levados em conta e todos os possíveis benefícios, né, ou imortalidade ou em controle apenas de sintoma, que a gente vai falar mais pra frente. Acho que só Para reforçar aqui, Rafa, então eh o CAT hoje em dia ele fica muito mais como um exame que vem depois
de outros exames, né? Ele é um teste complementar aos demais. Geralmente quando você tem achados de alto risco nos outros exames. Então uma anatomia de risco no anjo tombo, por exemplo, com lesão de tronco, com uma uma doença arterial cronana triaral ou então que pegou duas artérias com acometimento da da descendente anterior também, ou então os teste Funcional que vem ali com achado de alto risco, que a gente descreve melhor esses achados lá no outro episódio. Mas o que eu acho interessante aqui, como você falou, que a anjotomo vem ganhando muito espaço e a gente
já acabou entrando um pouco aí nessa parte da questão da revascularização, já tem estudo que tentou randomizar a decisão do Hartin, que é esse grupo que a gente comentou com cirurgião cardíaco, com cardiologista, clínico, hemodinamicista, Pra gente guiar a decisão nesses casos complexos através da angiotomo. E aqui não é um angiotomo mais comum, é angotomo com prova funcional, que é o ff, ou então com cat, né? E eles avaliaram a concordância eh dessas decisões de acordo com os dois exames, que teve uma ótima concordância e Angotoma ainda ajudou a mudar a decisão inicial só baseada
no CAT pra gente ver como esse exame tá crescendo hoje em dia. É, anjo toma com FFR que eu acho Que difícil achar aqui no Brasil, né, Mateus? A gente ainda não tem no Brasil porque é um software específico e a empresa ainda não veio para cá, mas cenas dos próximos capítulos, né? Libera esse software aí, né? Pelo amor de Deus. Boa, gente. E aí, a dona Maria, ela fez alguns exames, não precisou ir pro cateterismo e ela teve o diagnóstico de angina estável. E aí a gente precisa começar o tratamento dela. E aí dá
pra gente dividir aqui o tratamento no Tratamento sintomático, que também é chamado de antianginoso, barra os equivalentes anginosos que o Mateus explicou. E o tratamento que ele é vai além desse tratamento dos sintomas, que na verdade é o que vai dar mais sobre vida para esse paciente, né? Que é você tratar tabagismo, obesidade, paciente tem uma dieta saudável, fazer exercício físico, estatina, controlar álcool, vacinação, controlar diabetes. Esse tratamento é o que de fato vai fazer o Paciente viver mais, né, gente? Mas antes vamos começar pelo tratamento sintomático que, como você falou aqui em off, né,
Mateus, não reduz evento cardiovascular, né, Mateus? Exato. Reduz só sintoma. Exato, Rafa. Reduz só sintoma, mas pro paciente isso é boa parte do tratamento, né? Qualidade de vida, né? Exato. É um sintoma muito limitante, né? Às vezes a gente se pega aí até menosprezando um pouco um CCS1, mas você tem que avaliar quem é o seu Paciente, né? O CCS1 num jovem atleta faz muita diferença, diferente do idosinho acamado que tem um CCS3, mas ele não faz nada. Então a parte de qualidade de vida é muito afetada nesses pacientes. É você avaliar junto a a
função, o quanto impacta na sua função na sua vida, né, nas suas atividades diárias. Exato. Pros geriatras é é tudo depende, né? Porque você tem que avaliar o paciente na função dele dentro do contexto de vida dele. A ESC coloca como Primeira linha dois grupos de medicamentos. Primeiro, betabloqueadores. Segundo, bloqueadores de canal de cálcio. Mas a a diretriz americana, que é do ano anterior de 23, a RA e a CC, o American College of Cardiology, incluem também, além do beta bloqueador e bloqueador de canal de cálcio, os nitratos. É isso, Rafa. E por que que
isso acontece, né, essas divergências entre as diretrizes? Na verdade, é porque a gente não tem Grandes estudos comparando essas três classes, essas três grandes classes, em termos de despejo de melhora de sintoma. Então, a gente pode avaliar tanto o beta bloqueador quanto o bloqueador de canal de cálcio, quanto os nitratos e indicar conforme outras comorbidades ou preferência do paciente. Boa. Acho que esse é o grande segredo, né? você entender se o paciente tem alguma outra indicação para usar aquele remédio e escolher um que não piore alguma Comunidade do paciente, que não interaja com os medicamentos
que ele usa e que ele tolere bem. Então é comorbidade, outros medicamentos, preferência do paciente, isso tudo vai entrar na sua avaliação. E já olhando ali os beta bloqueadores, Mateus, a ESC coloca ali, não colocam dose nem nenhum beta bloqueador preferencial, mas eles sugerem que eh você mantenha a frequência cardíaca ali entre 55, 60 batimentos por minuto, né? Até nozinho De lei, dá para começar ali em doses mais baixas e subindo. Dá para começar um até no LOL 25, duas vezes ao dia. E aí você vê como a frequência do paciente responde, né? Se ainda
tiver espaço, você vai titulando. E aqui quando a gente fala em beta block, é qualquer beta block. Claro que você vai ter que avaliar se o paciente tem, por exemplo, uma insência cardíaca de fração injeção reduzida, você vai dar preferência, com certeza aí para aqueles que mudam Mortalidade, que é o sucinato de metoprolol, carvedilol e bisoprolol. Mas se o paciente não tem disfunção, você pode começar com Atenol sem problema. Eh, eu falei atenol que talvez seja o mais disponível, né, assim no Brasil, mas o esses remédios que têm evidências, né, de redução de desfechos no
paciente com insência cardíaca, com fração de gão reduzida, que são esses que você comentou e também o o nebivol, eles talvez sejam excelentes opções ali para Começar também, né? O carved de LOL tem na na tensão básica, então o carved de LOL seria seria uma boa opção ali para começar também, né? Porque esse paciente pode desenvolver uma disfunção, né? Mas se não tiver, aí o Atenalol poderia ser a droga inicial. É aqui pro ouvinte, se ainda não ficou claro, né, a complexidade que é falar de angina estável, talvez agora na hora do tratamento comece a
ficar, porque a gente tá falando de pacientes que são Muito multimórbidos. Então, a gente falou de uma das comorbidades, que é a insuficiência cardíaca de fração de geração reduzida. Ela pode nos ajudar no sentido de que a gente tem drogas de primeira linha, né, de primeira escolha, como a gente falou, o carvedilol aqui, mas também pode ser uma contraindicação a outras terapias, como a gente vai falar de bloqueador de canal de cálcio, por exemplo. Isso aí que é a segunda droga ali, segundo grupo de drogas que São considerados primeira linha. ali é um destaque pros
cardioseletivos, né, que são verapamil e diazen, com sempre cuidado de ver se o paciente não tem e com fração de gestão reduzida que aí esses remédios vão ser contraindicados. Isso, Rafa. Outazinho verapamil que são aquela classe que a gente chama de não de hidropiridínico, né? Eu gosto de lembrar que é aqueles que a gente não usa muito. Boa, boa. Muito bom esse jeito de decorar. Nunca tinha conseguido Encontrar um jeito bom de decorar, não de hidro. e de hidro. Eu sempre falo cardio seletivo e não cardieletivo. É. E eles são contraindicados na essência cardíaca com
fração de gestão reduzida, porque eles tm um efeito inotrópico negativo. Então eles reduzem aí o poder de contração do coração. Então a gente tem pior desfecho com esses remédios nesses pacientes. Então por isso são contraindicados e a gente acaba às vezes esbarrando em mais eh limitações para Usar eles, porque, por exemplo, eu quero usar um beta bloqueador, mas eles também afetam a frequência cardíaca. Então, se eu quero às vezes deixar o paciente com dois antiangenosos de primeira linha, um bloqueador de canal de cálcio e um betobloqueador, é melhor eu escolher um de hidropirio clássico ou
ludipino e associar um betabloqueador. Boa. Cuidado também com a doença do nosso sinusal, né? paciente ele tá é mais sensível, ele tem maior risco de ter um evento adverso Usando um remédio que vai reduzir a frequência cardíaca dele. Então os beta bloqueadores podem ser usados em combinação com ditazapamino, aquele paciente que não tá melhorando, mas com esse cuidado de avaliar frequência cardíaca, pressão arterial, né, para ver se consegue combinar e o eletrocardiograma para ver se não bloqueou, né, não apareceu um bloqueio ali. ambulatório do BAVt em comum. Não é em comum, né? Chegou o paciente,
ah, tô Tô um pouquinho cansado. Aí você acha que você coloca o címetro, ele começa a apitar, né? Você já fica meio desesperado. É, então lembrada, e essa esse é um conhecimento assim que eu acho que não é tão de cara assim, né? Que o ano de pino, né? Também pode ser usado na doença arterial coronariana, né? lembrar que também pode ser usado. É um ótimo antianginoso e principalmente quando a gente citou brevemente lá no início aquelas causas de inoca e anoca, Quando a gente pensa em engina vasos a famosa angina de Prince metal, né?
A escolha aqui principal são os bloqueadores de canal de cálcio. Boa. Boa. E entrando nessa na terceira droga que são os nitratos que a ES coloca como segunda linha mais a RCC como primeira linha, mas que tá ali com uma importância grande. A gente tem alguns detalhes também, né, Mateus? A gente tem ali os nitratos de longa ação e aqueles que que são mais de curta ação. Qual que É a diferença assim, qual que eu vou escolher pro tratamento crônico, então aquele paciente que tá ali na sua frente, você quer evitar que ele tenha novos
episódios de angina, a gente usa o de longa eh de longa duração, certo? Então é o o mononitrato de isossorbida ou dinitrato de isossorbida. Eh, mas uso de curta duração a gente usa para quando o paciente tá tendo a dor, então para tirar ele da crise, digamos assim, no momento da angina ele usa o de curta Duração, alivia a dor passageiramente, mas ele tem um efeito muito rápido, tá? Então ele, o efeito é rápido para começar e para terminar também. E lembrando que cardiomiopatia hipertrófica é uma contraindicação aí para para usar os nitratos. Também são
boas opções na angina vasos espáica, né, que você comentou aí de de Prins Metal. E quando a gente fala desses nitratos de curta duração, que são para esse alívio sintomático imediato, geralmente são Essas apresentações sublinguais que a gente encontra e muitas vezes usa até em pronto socorro, né, que é o famoso isordil ou sustrate. E você pode até orientar o paciente a carregar esse remédio no bolso quando ele tiver na rua. Às vezes se ele tiver uma um episódio de dor dele fazer uso. E às vezes o paciente que sabidamente vai fazer um esforço que
causa angina nele, ele pode usar de forma até profilática. Ah, então toda vez que eu vou e no Banco, eu tenho um quadro de angina. Tudo bem? Então você faz uso de uma dose de nitrato de curta antes de sair e fazer esse esforço. Inclusive no caso de às vezes de exercício físico, a gente pode usar o nitrato antes do exercício físico. É, isso é coisa de cardiologista, né? Mas a gente logo mais vai falar que exercício físico é vida para esses pacientes, né? Com certeza. Mas a gente já vai chegar [Música] Lá. Bom, gente,
então a gente fecha aqui os de primeira linha. Existem outras opções para pacientes que tem anginas que não respondem a esses de primeira linha ou então paciente que tem contraindicações e não podem usar esses remédios de primeira linha. Aqui a gente vai destacar principalmente dois, né, e comentar um terceiro, né? Então, destacando os primeiros dois, trimetazidina e ranolazina. Gente, eu acho legal falar desses dois, da Trimetazidina e da ranulazina, até porque eles agem em mecanismo fisiopatológico da engina completamente diferente, né? A gente estava falando muito aqui de beta bloqueador e bloqueador de canal de cálcio
que atuam em vaso de dilatação ou redução do consumo de oxigênio. Mas essas medicações de segunda linha, ranulazina e a trimetazidina, elas são medicações que atuam muito mais no metabolismo cardíaco. Então é é com base aí nisso Que elas diminuem a sintomatologia da angina, mas são também drogas menos estudadas e com o benefício mais discreto, por isso que elas ficam aqui nessa categoria. É o a trimetazedidina, ela nem entra na diretriz da ARA de 2023. A Ranulazina é bem mais forte lá nos Estados Unidos e realmente ela tem mais estudos, é, comprovando benefício, né? Mas
como a Marcela falou, às vezes o a hemodinâmica do paciente não permite que você associe outros medicamentos. Então ou a frequência já é baixa, é de base, você não consegue entrar com betobloqueador, ou então a pressão já é baixa, não não tolera o deipino. Então esses e medicamentos são muito bem-vindos aqui. Exato. Boa. Ranolazina que tem no Brasil, mas não é tão fácil assim de de achar, né? Mas tem. E a trimetazidina que pelo menos acho que tem bastante cardiologista usando por aí, né? Acho não é um remédio tão difícil de de ver usar. Tem
um nome Comercial bem famoso, né, da trimetazidina que é o Vastarel. E aí ele tem uma contraindicação importante aí pros geriatras inclusive, né, que são que é Parkinson e distúrbios do movimento. Ele pode inclusive causar distúrbios do movimento, né? Então você tem que tá vigiando esse paciente que tá em uso de de trimetazidina pra presença de bradinesia, hipertonia ou tremores, né? Também pode causar síndrome de das pernas inquietas. Boa. Bem lembrado, Hein? Bem lembrado. Você me lembrou muito bem de uma coisa que eu não sabia das pernas inquietas. Obrigada, Rafa por me representar. Essa das
da síndrome das pernas inquietas foi uma boa clinicagem. Aí agora adicionei aqui sobre o Vastarel e vamos comentar da Ivabradina que a Ivabradina é é uma droga que ela é indicada em algumas situações no paciente com insuficiência cardíaca continua sintomático e que não consegue Ficar tão bem beta bloqueado, né? Mas aqui nesse caso, se o paciente tem doença arterial coronariana, função de ventrículo esquerdo normal, ela pode ser perigosa, tá? Tem um ensaio clínico randomizado que saiu no New England e esse ensaio mostrou que ela de fato melhorou a angina, mas aumentou o desfecho composto de
morte e infarto, né? O estudo signif que foi publicado em 2014. Então tem que ter esse cuidado com a Isabradina. Basicamente é manter a Indicação dela para ser de fração de reduzida, então, né? Acho que talvez seja mais fácil assim. É. E se você já tá chegando na ivabradina, o negócio tá ficando feio também. Boa. Isso [Música] aí. Então vamos aqui para esse manejo, que na verdade é um manejo de fatores risco e comorbidade. O primeiro cuidado é o controle do colesterol, né? Meta de LDL tem que ser uma meta bem rígida e deve-se utilizar
estatina de alta Potência nas doses para atingir essa meta. Se você não atingir, você pode combinar etimiba. E se você não atingir mesmo com isso, você pode usar o ácido bem pedóico ou o inibidor de PCS K9. Só um detalhe, para quem nunca ouviu falar em ácido bem pedóico, a gente tem tópico no guia TDC, que é o nosso serviço de revisão e atualização em clínica médica. Então vai lá em tadclinicagem.com.br, BR vai no guia e bota ácido bem pedóico, que a gente detalha mais ali. No Brasil Tá sendo começando a ser comercializado com o
nome de no stand, que é o ácido bem pedóico com etimiba. E é muito comum essa associação de exetimiba atualmente com seja com estatina ou ácido bem pedóico, porque a maioria dos pacientes, maioria não, mas é difícil você atingir alvo só com estatina de alta potência. Aqui a gente tá falando de atorva e rosvastatina, né? Então já é muitas vezes se você já vê que o paciente tem um LDL de base muito alto, já é Interessante você além de começar a estatina, já começar o exitim, prevendo que isso vai ajudar o paciente a atingir a
meta mais rápido e evitar inércia terapêutica aqui, que é muito comum. Às vezes a gente acha que o paciente, ah, ele tá ali próximo da meta, já tá com a covacatina no máximo e é o que tem para ele, mas próximo da meta é fora da meta. Então, a gente tem que fazer de tudo para ele chegar na meta. Boa. Exatamente. E a meta seria, algo que é Mais consensual entre Europa, Estados Unidos ali nas diretrizes, é baixar o LDL em 50% ou mais. Se for avaliar um número fixo de LDL, ESK coloca 55, menor
do que 55 e os americanos colocam menor do que 70. Talvez a segunda coisa mais importante ali, vamos colocar ali as as primeiras coisas mais importantes, a gente falou do LDL, das estatinas, do controle, desse controle. A segunda coisa que é muito importante é antiaagregação plaquetária, que a gente Já vai comentar com mais detalhes. Não esqueçam de controlar a diabetes com uma meta ali menor do que 7% pelo menos. Preferir inibidor de Sgl2. Se o paciente for obeso ou tiver um MC e mais elevado, semaglutida tem benefício em desfecho cardiovascular, né? O Ozenos PIC, que
agora é o Igov. Tabagismo, tem que parar o tabismo ativo, mas também cuidado com o tabagismo passivo. Vacinação, tem muito estudo observacional que mostra que ter gripe, ter vírus inicial Respiratório, herposter, aumenta risco de evento cardiovascular. Então, atualize a as vacinas do seu paciente, trate a hipertensão. Aí a meta de pressão aqui também é outra coisa polêmica, mas uma sistólica menor do que 130 é o que a ESC coloca e evitar álcool, né? Evitar álcool e ter uma dieta saudável. E aí, Mateus, tem um negócio que o clínico fica preocupado, acho que o cardiologista também,
que é sobre exercício físico nesse paciente, Né? Mas me fala alguma coisinha aqui para para tentar dar coragem pra gente para liberar esses pacientes. Que que eu preciso para conseguir liberar esses pacientes? Porque exercício físico melhora desfecho, né? Reduz hospitalização, mortalidade, evento cardiovascular. Que que você pode falar pra gente? E melhora até sintoma, né, Rafa, porque você consegue melhorar o limiar isquêmico do paciente. Então, um paciente que não esforço, inicialmente Ele sentir a angina andar poucos metros, conforme ele vai se condicionando, você consegue reduzir o tempo para angina desse doente. A gente fala muito daquela
meta de 150 minutos de atividade semanal, mas depois que a gente vê a doença ou o paciente teve um infarto, parece que a gente fica com medo de recomendar isso, né? Mas é muito importante pros pacientes. A gente tem medo também porque o coração em momentos de isquemia o nosso medo é que ele tenha Alguma arritmia ventricular, né? então que ele fibrilhe, é, ou então que isso desencadeie alguma síndromeicronelina aguda. Então, por isso que é importante você saber prescrever o exercício para esse paciente. Eh, no paciente que já era sedentário, você recomenda ali um aumento
gradual e de atividade física aeróbica e que todo paciente ele pode começar uma atividade leve, não competitiva. E conforme o paciente vai progredindo nisso, a gente tem alguns e Exames que vão dar mais segurança na precisão desse exercício. Padrão ouro aqui é o teste cardiopulmonar de exercício ou a ergoesposirometria. Nela você consegue delimitar os limiares anaeróbicos e o ponto de compensação respiratória, que é onde o paciente vai trabalhar para fazer atividade física. Esse é o mundo ideal, mas geralmente a gente não tem isso disponível. E aí o teste ergométrico ele entra para tentar dar uma
noção pra gente do que o teste Cardiopulmonar faz com mais excelência. Então existe uma fórmula que é a fórmula de carvonen que você consegue avaliar a frequência cardíaca no pico do esforço, ou seja, onde o paciente teve isquemia. E a partir disso você consegue delimitar a intensidade do esforço que ele vai fazer no exercício. Boa. Me dá um exemplo, tá? Então vamos pensar num paciente que fez um um ergométrico e ele começou a ter isquemia lá no elétron com a frequência de 150. Você vê que a Frequência pico dele é de 150. E aí você
vai fazer na fórmula de carbono a frequência pico menos a frequência de repouso multiplicado aí pela porcentagem da intensidade. E se isso se soma a frequência de repouso, certo? Então, na nossa, no nosso exemplo, a frequência que o paciente teve isquemia foi 150 e a frequência de base dele, vamos dizer que é 70. Então você vai ter uma frequência de reserva, que é essa diferença, de 80. E aí a nossa prescrição de exercício, Ela vai ficar entre 40 e 80% da frequência de reserva do doente. Então você vai multiplicar essa frequência de reserva, esses 80
batimentos, por 40%, e você soma isso, a frequência de repouso dele, que a gente falou que era 70. Então, 40% de 80 32 somada 70 dá uma frequência de 102. Esse seria o limite inferior do exercício físico do meu paciente. O limite superior, você vai fazer a mesma coisa, só que multiplicando a frequência de reserva Por 80%, que vai dar 134. Então, o limite de treino seguro desse meu doente é de 102 a 134. Claro que aí ele vai precisar ter algum dispositivo para monitorar a frequência também durante o exercício, né? Mas você consegue fazer
isso com mais segurança. Boa. Achei que você ia mandar uma fórmula de báscara aqui pra gente. E tem como você fazer isso também sem sem dados, né? Sem números específicos. Quando a gente fala às vezes, ah, faz uma atividade de leve A moderada intensidade. Isso é muito comum de a gente falar isso em ambulatório e tudo mais, que a gente tem na mente que a moderada intensidade é aquele exercício que o paciente consegue fazer, eh, ficando discretamente ofegante, mas que ele consegue falar frases completas sem ter opção. Então, é uma fórmula de às vezes você
não tem exame nenhum ou um teste ergométrico não é disponível e você consegue dar essa orientação pro paciente. Boa. Indo para Um próximo aqui, um comentário importante é sobre suplementos, né? Diretriz americana recomenda contra o uso de ômega-3, vitamina C, D, E, petacaroteno, cálcio, por ausência de benefício. E aí tem um outro grupo de remédio que não é suplemento, né? É remédio mesmo, mas que a gente fica sempre na dúvida se tem evidência, se não tem, que é a cochicina, né? Mas também tem estudo com outros anti-inflamatórios. A cochicina que já Foi estudada em alguns
trabalhos, né? Um deles é o lodoco, que mostrou que mg de pacientes com DAC aterosesclerótica reduziu desfechos compostos cardiovasculares. Então o ESK coloca como uma recomendação mais fraca, mas com um ensaio clínico condomizado ali por trás. Lembrar que a cochicina, né, Rafa, é uma um medicamento que a gente tem que ter muito cuidado em paciente com doença renal crônica e tem eventos adversos muito frequentemente, né? Então, de diarreia, intolerância gastrointestinal. Então, quando a gente tá falando aqui de tudo que a gente já passou de medicamento para esses pacientes com doença coronariana estável, talvez a gente
adicionar uma medicação com esse perfil, com um benefício tão discreto, não seja melhor das opções. Por isso que essa recomendação fica mais fraca mesmo. É o terror da polifarmácia do geriatra com o cardiologista, né? Exatamente. Vocês Tentam driblar com a polipílula, né? Tentamos. Mas quando a gente fala em costicina, a gente tá pensando aqui naquele risco residual inflamatório, né? Então é para aquele paciente que você já conseguiu controlar todos os outros fatores de risco e aí você ainda quer um benefício adicional para redução de eventos. O benefício visto no Lodoco, ele não foi um benefício
pequeno, né? Foi uma redução de 31% de mês. Foi melhor do que o exetib no improvit. Então por isso que todo mundo ficou tão animado com a ideia da coxicina por ser uma medicação tão barata. Mas entenda que a ideia aqui é o risco residual. Não adianta você dar cochicina para quem tem glicada de 10, então tem que tá tudo bem controlado e aí sim a gente vai ver o que mais é possível adicionar. Eh, esse ano teve o ano passado, né, no TCT, que é um congresso americano, foi apresentado um novo trabalho com Cicina,
que é o Clear Synergy, que eles Somizaram paciência que foi em síndrome coronariana aguda, mas que foi meio que um balde de água fria, porque não houve benefício nenhum e a gente vinha de uma série de estudos, o Cotil Doco 2, que vinham demonstrando esse benefício. Tem uma história aí de que ah, o recrutamento foi durante o COVID, que a análise pré-Covid tava tendo benefício, mas o resultado do estudo a princípio negativo. E a gente tem novas drogas ainda visando essa via inflamatória. Tem Um estudo Zeus em desenvolvimento, tá avaliando o Ziltivequimab, que é um
anticorpo monoclonal contra interlocina 6, tá? Em pacientes e renais crônicos que tem aí níveis elevados de proteína C reativa ultrassensível, que é um dos marcadores desse risco inflamatório residual. Se depender do nome do estudo, vai vir positivo, né? Estudo Zeus, né? Potente. Mas é, esse é um ponto importante, né? da gente, que a Marcela e você trouxeram, da gente hierarquizar O que é mais importante pro meu paciente, a estatina, o antiagregante, porque são remédios que são ali os mais importantes e acontece na prática, às vezes o paciente tem oito remédios ali, ele escolhe um que
um, dois que não, esse daqui hoje eu não vou comprar, hoje eu não vou tomar ou acaba esquecendo porque são muitos, toma dia assim, dia não tá tomando todo dia coach cine e não tá tomando o as, né? Então, a gente tem que tomar esse cuidado na prática. E Falando em antiagregante plaquetário, Marcela, aí a gente vai tentar trazer um um resumo de um assunto que é bem extenso, né? É muito extenso. Então, se vocês se perderem, fiquem com essa frase. Antiagregante tem que usar na doença coronariana crônica, tá? Pelo menos um, pelo menos um
tem que estar na prescrição. Aqui a nossa preferência vai ser pelo AS, pela aspirina em baixa dose, né? aquela dose de 75 a 100 Mg. Parece tá tendo uma tendência do clopidogrel tomar o lugar da aspirina, mas o que a gente tem mais consolidado é realmente a aspirina. E o que mais a gente pode ter de discussão sobre antiagregação plaquetária na doença coronariana crônica? são os pacientes que tão em dupla antiagregação. Então, por algum motivo, seja uma síndrome coronariana aguda recente ou uma necessidade de angioplastia pela própria doença coronariana crônica. Esses Pacientes eles têm indicação
de dupla antiagregação, mas isso é por um tempo delimitado, né, de um ano no pós-srome coronariana aguda ou a tendência é reduzir isso para 6 meses quando é uma angioplastia eletiva, digamos assim. Boa. E um cenário cada vez mais frequente, Marcelo, aquele paciente que tá usando anticoagulação. E aí, qual que é a orientação? Isso é frequente mesmo, Rafa. Por quê? A gente tem os pacientes com fibrilação atrial, que tem indicação De anticoagulação. É uma comorbidade que pode acontecer, né, nos pacientes que já t outras doenças cardiovasculares. Então, a indicação aqui vai depender do momento em
que o paciente tá junto da antiagregação. Então, por exemplo, se ele tá só com um antiagregante, ele tem que anticoagular, ele vai ficar só com o anticoagulante. Agora, se ele passou por uma angioplastia eletiva, a nossa ideia vai ser ele ficar com a dupla antiagregação por ali cerca de um mês e Mais o anticoagulante. Então ele fica com a tripla terapia por cerca de um mês. Depois a gente vai retirar um dos antiagregantes e aqui a ideia é ficar o clopidogrel e o anticoagulante por 6 meses. Passados se meses, ele fica só com anticoagulante. Essa
ideia da tripla terapia, né, no primeiro mês pós angioplastia, é, a gente vem reduzindo cada vez mais, né? Então, 4 semanas é o limite superior naquele paciente de um risco isquêmico muito alto, mas na Maioria dos casos é ali uma semana ou durante a internação e depois fica só realmente o anticoagulante e o antiagregante. Boa então acho que assim, é, vamos usar a aspirina em todo o paciente ou o clopidogrel. Se o paciente tiver anticoagulado como riverxabana, pixabana, um novo anticoagulante oral, ele vai ficar só com um novo anticoagulante oral. E se o paciente já
enfartou ou teve um stente, alguma coisa, você checa, né? Checa, porque Essas coisas mudam muito também, né? Mas vem aqui no episódio e relembra. Vem aqui no episódio. Ou melhor ainda, Rafa. Melhor ainda. Recentemente a gente lançou no guia essa esse crossover aí de fibrilação atrial. e angioplastia e doença coronariana. Então, todos esses detalhes da anticoagulação estão lá em texto, tabela. Tá lindo. Maravilha. Pessoal, por último, tem uma situação aqui especial em relação à antiagregação, que é aquele paciente que Tá só com o AAS. Existem alguns estudos, especialmente do grupo Compas, que mostraram que esses
pacientes com doença coronariana, quando associado o AAS e a Rivaroxabana em dose baixa, 2,5 de 12 em 12 horas, esses pacientes tiveram menor risco de infarto, de eventos arteriais periféricos e de descompensação de insuficiência cardíaca. Então, nesse grupo muito selecionado de pacientes, a Rivaroxabana em dose baixa tem ali uma indicação tanto pela diretriz americana Quanto pela diretriz europeia. A gente vê que o benefício da estratégia do Compass, ele vai principalmente para aqueles pacientes com da OP, né, Marcelo? Exato. Tem o compass da OP, tem o compass da doença coronariana, mas teve realmente esse benefício da
doença arterial periférica, muito estabelecido. A gente tenta juntar ali, esse paciente, dá uma claudicada, você já consegue introduzir aí umavaroxia baby 12. Isso. O que não é incomum, né? É a mesma Doença, né? É a mesma doença. Ateroma na coronária pode ter ali embaixo também nas pernas, né? Nas artérias. Exatamente. Só lembrar, né, que isso aumenta obviamente o risco de sangramento. Então a gente tem que ficar muito atento nesses pacientes. Nada vem de graça, né? A dona Maria melhorou, gente. Usou beta bloqueador, foi fácil, dose pequena, se engajou no tratamento, ficou bem a s usando
estatina, fazendo exercício Físico. Mas o seu João, que é o primo dela, ele tá agora com 61 anos e ele passou no mesmo médico, no mesmo serviço, fez bastante tentativa de de melhorar os sintomas, mas ele mesmo usando os medicamentos não está melhorando. E aí a minha pergunta é: primeira coisa, ele tem uma angina refratária? E segundo, eu tenho que indicar a revascularização pro seu João? Aqui a gente cai então na definição do que é uma angina refratária, né? Então, A definição, ela é uma engíina limitante com uma evolução de pelo menos 3 meses. Aquele
paciente que já tá em tratamento clínico otimizado, no que o paciente tolera, que você tem documentação de isquemia e que ele não é mais elegível para nenhuma intervenção, seja percutânea ou cirurgias, então angioplastia ou cirurgia de vascularização. Então, realmente você já esgotou tudo. E no caso do seu João, a gente ainda tem mais coisa para fazer Por ele. Então ele ele não tem a a definição clássica teórica de de angina refratária, mas ele tem uma angina que não está respondendo ao tratamento clínico medicamentoso. Então eu tenho que levar ele pro cateterismo, vai fazer cirurgia. E
aí como é que eu me organizo ali nesse nesse atendimento, nesse manejo? Aqui é a hora que é importante você conhecer a anatomia do doente. Então, se era um paciente que você deu todo esse diagnóstico baseado só em Teste testes funcionais, você vai precisar de um teste anatômico, seja angiotomografia ou cateterismo. Mas como no caso do seu João você já tá pensando em intervenção, às vezes já é já é interessante você ir direto pro cateterismo, porque lá você já vai conseguir tratar uma possível lesão isquêmica, tá? Mas se você começou sua investigação por uma angiotomografia,
às vezes você até facilita o trabalho do hemogodinamicista, porque nem toda lesão Ela é tão simples de ser tratada, não é tão simples quanto só colocar um instante. Se você tem lesões muito calcificadas ou dependendo do local da lesão, você precisa de equipamentos eh mais sofisticados que nem sempre o hemodinamicista vai ter disponível ali no dia que ele for fazer o cateterismo do seu João. Então, se você já tem a angomografia, você ajuda o hemodinamicista a programar um pouco melhor esse procedimento, tá? Mas ele Vai ter que ir pro cateterismo para conseguir fazer a abordagem
percutânea dessa lesão. Beleza? Então aqui, gente, a gente tem que se organizar e entender se eu devo indicar revascularização, né, Marcela? Isso, Rafa. E acho que quando a gente fala revascularização, a gente tem que separar, né, que existem duas modalidades de revascularização. A revascularização cirúrgica, né, peito aberto, ponte, por aí vai. Ponte safena. Exato. A famosa uma né, mas a famosa Ponte safena. Isso. E a revascularização por angioplastia, né? Restabelecer o fluxo coronariano por cateterismo com stente que os pacientes conhecem. Boa. E aqui a gente sabe que tem alguns pacientes que se beneficiam da revascularização
cirúrgica. Eles têm redução de mortalidade, de infarto, de internação, que não acontece na angioplastia. Quem que são esses pacientes, Mateus? As principais indicações que a gente tem pra cirurgia, Então, de vascularização são pacientes com lesão de tronco de coronária acima de 50%, iso bem estabelecido. Ou então aquele paciente com uma doença arterial coronariana triaral, que que é isso? Aquele paciente que tem lesões acima de 70% nas três coronárias, então na descendente anterior, na circunflexa e na coronária direita. E além disso, ele tem uma fração de injeção menor que 35. Foram nos estudos que a gente
conseguiu ver que teve realmente benefício Mortalidade. Existe ainda a indicação da famosa artéria derradeira, que é quando o paciente tem todas as artérias fechadas, mas ele só tem uma artéria aberta com uma lesão ainda acima de 50%. Então essa é a única artéria que tá nutrindo todo o coração do paciente. E aqui a gente não tem muito estudo para isso, porque a gente parte aí desse princípio de plausibilidade extrema, né? tá tudo fechado, só tem uma artéria e ela ainda tem uma absorção de acima de 50%, a gente não quer perder essa artéria. Então a
gente tem aí o benefício de revascularizar. É uma questão de ética, né? É difícil eh não excluir esses pacientes, né? E existem algumas críticas, né, de que talvez o os estudos eh que mostraram benefício, se hoje se eles fossem feitos hoje em dia com todo o arsenal terapêutico que a gente tem, será que seriam os mesmos resultados? Tem também algumas críticas que assim depende muito do cirurgião que Faz, do local que faz, né, da da experiência do local, do pós-operatório. Então assim, são muitos si. E por isso que é importante você adaptar essas evidências paraa
sua realidade, de preferência conversando com as equipes do local que você trabalha que fazem esse tipo de de procedimento, né? Não é uma decisão fácil, não é à toa que em muitos casos a gente precisa ir pro Hartin. Você tem que conversar com o cirurgião para ver Se por mais que ele tenha as indicações clássicas de cirurgia, se é factível essa cirurgia, né? se ele consegue colocar uma ponte ali. Então isso tudo é conversado. Boa. E tem uma recomendação paraa cirurgia de vascularização que subiu aí na última diretriz no patamar aí das recomendações, que é
o paciente com DAC triaral, mas que não tem disfunção. Foi até um pouco polêmico, se tornou é 1A na diretriz da ESC e na da ARA é 1 2a, porque a gente sabe que Esses pacientes vão ter um benefício em redução de eventos e aqui a gente tá falando de infartos, mas são eventos não fatais. Então a gente não tem demonstração de redução de mortalidade nesses pacientes que não tm disfunção ventricular, tá? Então é claro que você pode indicar revasque nesses pacientes, mas sabendo que você não tá mudando mortalidade, tá mudando evento não fatal. Claro
que esse pode ser um desfecho muito importante pro paciente, Mas isso tem que ser também bem exposto para ele. Beleza, Mateus? Então a gente falou da revascularização cirúrgica aberta, né? Agora vamos falar da revascularização por angioplastia que é feita pelo cateterismo. Que que a gente pode falar? Qual que é o grande valor aqui? O principal valor da angioplastia na síndrome coronariana crônica, ele é sobre sintomas. Teve vários estudos tentando demonstrar um benefício imortalidade, mas a gente nunca Conseguiu atingir isso. Às vezes é um pouco estranho pro clínico ouvir que angioplastar uma artéria que tem uma
lesão obstrutiva, às vezes 70, 90%, que isso não vai reduzir eh mortalidade do paciente. Mas é o que a gente tem de evidência. A gente sabe que pode ser que reduza sim eh necessidade de novas revascularizações, mas não vai reduzir desfecho duro, que é morte. É porque como você tava explicando pra gente até aqui em off, né, que a doença arterial Coronariana ela é uma doença mais extensa, né, mais difusa e muitas vezes ocorre um infarto a partir de uma de uma placa menor, né, que estabiliza isso. Aqui a gente tá falando da ideia de
carga de placa. Então, por que que a gente tratar uma lesão focal ali obstrutiva não vai reduzir mortalidade? Porque a maioria dos eventos eles acontecem decorrentes de erosão de placas que não são obstrutivas. Então quando a gente fala em DAC obstrutiva é Aquela lesão acima de 50%. Mas a aterosclerose, ela é um processo inflamatório difuso que vai acometendo difuso da mente a coronária. E o benefício da revascularização ele acaba vindo porque ele consegue baipassar toda a coronária doente. Então você coloca uma ponte numa mamária da você tratou todo aquele trajeto que tinha a estenose. No
caso da angioplastia é um tratamento muito focal e às vezes você não consegue eh nem observar no Cateterismo todas as outras placas não obstrutivas. Eh, a gente tem essa ideia então da carga de placa que foi avaliada em alguns estudos, né, inclusive com o score de cálcio, que a gente vê que pacientes que tm um score de cálcio acima de 1000, ele é praticamente ele é equivalente e até pior do que o paciente que tem umactri arterial, tá? ele tem mais risco de eventos e mais risco de mortalidade. Então, só pra gente não negligenciar que
a da não obstrutiva, Ele tem doença coronariana, ele tem aterosclerose estabelecida, ele precisa intensificar todo o tratamento que a gente já falou, mas a angioplastia ela acaba realmente sendo reservada pros sintomas do paciente. No caso do nosso paciente, que com tratamento clínico não tá melhorando, a gente pode partir pra angioplastia. Boa. Então, a gente tá tem as indicações da cirurgia eh aberta que você comentou, né, para redução de mortalidade. E aqui o cateterismo, o Principal valor dele é pra redução de sintomas, mas também tem os casos dos pacientes que deveriam fazer a cirurgia pela recomendação,
né, estritamente ali da das evidências das diretrizes, mas que por algum motivo não pode fazer a cirurgia e o cateterismo pode entrar ali como como uma opção, né? É, a gente sempre tem que avaliar o risco cirúrgico do paciente e também a expectativa de vida do paciente, né? Você vai propor uma cirurgia de revascularização para um Idoso de 80 anos que tem alguma demência avançada, ele não vai ter tempo de se beneficiar do desfecho de mortalidade que foi observado nos estudos, né? Então você pode tentar aliviar sintoma com angioplastia. [Música] Boa, gente. Então, fechando o
caso, o seu João, ele tinha uma obstrução na descendente anterior de 80% e que foi feita a angioplastia e ele teve uma melhora importante dos sintomas dele e Segue em acompanhamento com a cardiologia. E só um adendo, Rafa, que a cirurgia ela também pode ser feita só por sintomas. Se for uma doença muito extensa, eu posso umacter arterial no paciente sintomático. Em vez de eu colocar no metalizar todas as artérias do paciente, eu posso fazer a cirurgia e provavelmente esse paciente vai evoluir melhor, menos risco de estenose distente, por exemplo, o enxerto fica mais tempo
patente, né? Boa. Que não é Uma decisão eh simples. E falando de novo sobre a importância ali da quando a evidência não chega na resposta da opinião, né, do especialista. Encaminho para o Colico. Fechamos. Fechou. Fechamos. Foi uma missão difícil, né? Mas vamos pros salves. Bora. Bora. Tô sabendo que tem salve devido do nosso estreante. Com certeza fui muito cobrado dos salves. Meu primeiro salve vai pra minha noiva, a Luía Braga. Ela é residente de ginecologia obstetrícia, a Ge mais clínica desse Brasil, acompanha o TDC comigo desde que a gente tá no quinto ano da
faculdade. Merece, merece. Caramba, hein? Um abraço. E um outro salve vai paraa minha panela da clínica médica, o grupo K é a Larissa, a Amandinha, o Daniel e o grande Leonardo Pezão. Conheço todos. Salve pessoal. Você fez onde? Clínica. Eu fiz na Unifesp. E tá chamando de panela agora? Chama de panela lá. É os a influência do Concorrente, né? [Música] E o meu salve, eu já dei o salve pro Caio Queiroz, que ele ele pediu lá do Hospital Geral Roberto Santos de de Salvador, mas eu esqueci de dar um salve pro grupo dele que eles
chamam de Instituto Xavier, que é o grupo da faculdade dele, que é o Emanuel Anselmo, Marcos Maciel, Ricardo França, Mateus do Vale, Benjamim I. Um abraço aí, galera. Um salve pessoal. [Música] E o seu, Marcela, o meu salve, Rafa, ele veio lá do Instagram, Otávio Ferreira se formou em Minas, mandou uma mensagem super legal pra gente, a gente compartilhou aqui no no grupo do TDC, então ele se formou, ele quer muito fazer residência, mas enquanto ele tá aí nesse processo de trabalhar e estudar pra residência, ele fala que ele maratona todos os episódios e sente
como se ele já estivesse na residência com a Gente. Então, foi uma mensagem super carinhosa, que todo mundo gostou. Um salve para você, Otávio, e a gente te deseja tudo de bom e boas provas aí no futuro. Boa. Espero que esse episódio ajude de alguma forma vocês, que eu posso dizer que eu aprendi muito aqui estudando para esse episódio e ouvindo também a Marcela e o Mateus aqui. Só vim para aprender. E aí, Mateus, primeiro episódio, como é que foi? Quero ter contribuído aí, Galera. Contribuiu muito, pô. sempre bem-vindo. Volte sempre. Mateus, que é um
dos autores agora do Gu TDC. GDC, nosso serviço de revisão e atualização em clínica médica, que a gente comentou algumas vezes aqui no episódio. Para assinar, tadclinicagem.com.br/guia. É, é menos do que um Uber aqui em São Paulo. Dois Ubers em outro lugar você já paga o a mensalidade do guia TDC, que é R4,90, né? Me convenceu, Rafa. É, e não precisa Dividir na assinatura, né, porque tem flash card, daqui a pouco vai vir questão aí. Então, personalize com o a sua preferência, os temas que você prefere, que aí a gente seleciona os melhores tópicos pro
seu perfil. Fechou, galera? Fechou. Fechou. Valeu, falou, valeu, valeu, valeu. Esse podcast tem como objetivo educação médica. Não utilize como recomendação. Para isso, procure o seu médico. [Música] Essa é uma produção do coiaba. Não, pergunta