[Música] [Música] oh [Música] [Música] Somos la Asociación de Medicina de Urgencias y Desastres de México. Nuestro objetivo es fomentar la educación médica continua, así como la enseñanza e investigación en medicina de urgencias a todo el personal relacionado Con esta. Promover líneas de investigación y la divulgación científica en medicina de urgencias. Nuestro compromiso es contigo, médicos, enfermeros y paramédicos. Somos Amode, ciencia para preservar la vida. Bienvenidos. [Música] Hola, Hola a todos y buenas tardes y bienvenidos a una nueva edición de nuestras sesiones mensuales AMUDEM. El Día de hoy es el turno de el área médica para
presentarnos el tema de falla hepática aguda y es para mí un placer presentar a la doctora Noricel Padilla Olea. Ella es especialista en medicina de urgencias, subespecialista en medicina del enfermo en estado crítico y médico adscrito en la unidad de cuidados intensivos UMAE, Hospital de Especialidades Dr. Antonio Fraga Muret en el centro médico nacional La Raza. Doctora Norisel, bienvenida. Hola, muchas gracias. Buenas tardes a todos. Buenas tardes. Entonces, vamos a comenzar esta sesión. Recuerden que para obtener una constancia en esta sesión es necesario ser socioem. Si quieres ser socioem, visítanos en nuestra página www.amudem.org para
que veas cómo hacer lo posible. Doctora, nos dice, "Le dejo el foro." Perfecto, muchas gracias. Bueno, buenas tardes, muy bien presentado, soy la Doctora Noricel Padilla y vamos a abordar el tema de falla hepática aguda. Realmente este tema es realmente complejo, es extenso, ya que la falla hepática aguda es un síndrome clínico que conlleva pues muchas etiologías y los el cuadro clínico es muy este florido, por decirlo de la forma que se puede presentar de múltiples formas y va en relación a la etiología. Sin embargo, pues para empezar vamos a definirla. El concepto de falla
hepática aguda viene Desde los 70s y se empezó a cuñar el término de fulminante, ¿no? Porque realmente es potencialmente mortal. Sin embargo, con el tiempo se ha ido modificando este concepto, se ha ido afinando y en el 2005 la Sociedad Americana de las Enfermedades Hepáticas es quien ya le da como tal una temporalidad y las características que nos van a definir la falla hepática aguda. Hay que entender esto, como dije anteriormente, como un síndrome clínico. Sí va a ser una afección rara, afortunadamente aguda, pero potencialmente mortal. Es por eso la importancia de conocer esta patología.
va ocurrir en pacientes los cuales no tienen una enfermedad hepática preexistente. Sí, eso es muy importante. No tienen antecedentes enfermedades hepáticas y se va a caracterizar con esos tres puntos. Primero, tiene un daño hepático que lo vamos a determinar por las alteraciones en las pruebas de Funcionamiento hepático. Va a tener coagulopatía que va a ser definida por un INR mayor de 1.5 y va a tener cualquier alteración del estado mental que lo podemos decir, va a tener un grado de encefalopatía hepática. tiene que contar con esos cuatro puntos y el tiempo va a ser en
un desde el día 1 hasta 26 semanas. En este periodo de tiempo podemos nosotros decir que nuestra paciente cuenta con una falla hepática aguda. Sin embargo, es muy Importante definir que también no es una falla hepática aguda. Es muy frecuente que los servicios de urgencias lleguen pacientes que tienen alteraciones en las pras de funcionamiento hepático, elevación de transaminaas, debilirubinas y ya lo estemos catalogando como una falla hepática aguda. Sin embargo, es determinante que cuente con todas las características de la definición previa para poder decir que es una falla hepática aguda. Y eso va en relación
a Que esta entidad pers eh se asocia a disfunciones orgánicas que llevan al paciente a la muerte. Entonces, la identificación eh oportuna y la implementación del tratamiento adecuado y también la identificación de qué pacientes se van a eh beneficiar de un trasplante hepático es crucial. ¿Okay? Entonces, ¿qué nos falla hepática aguda? Dos entidades que se parecen, pero no son lo mismo. Es la insuficiencia hepática descompensada. ¿Qué es esto? Generalmente es el paciente que más abunda en las salas de urgencias, que es un paciente que ya tiene una falla hepática crónica y va a llegar al
servicio de urgencias, ya sea por asitis, por hemorragia digestiva o encefalopatía hepática. Esos van a ser los pacientes descompensados. Y el otra y la otra entidad que también es potencialmente mortal es la suficiencia aguda sobre crónica, es decir, es aquel paciente que tiene ya una patología Crónica del hígado, ya incluso puede estar en cirrosis y en su transcurso de la vida tiene algún factor precipitante, llámese alguna infección que lo lleve sepsis, el alcohol, algunos medicamentos, drogas, que va a deteriorar aún más la función hepática y va a sobrecaer. Por eso es que se llama aniciencia
aguda sobrecrómica. No es lo mismo que una falla hepática aguda fulminante, ya que la característica principal es como dijimos, insuficiencia Aguda sobre crónica, el paciente ya tenía enfermedad hepática y la falla hepática aguda no. ¿De acuerdo? Entonces, importante hacer estas diferencias porque sí es común caer en el error en nuestras salas de urgencias. Eh, forma este a lo mejor para diferenciar un poco más la falla hepática aguda de una falla hepática aguda sobre crónica, tenemos ese cuadrito. Ejemplo, vamos a ver la edad. Es frecuente que la falla hepática aguda Sean poblaciones más jóvenes y la
aguda sobre crónica sean pacientes ancianos, ya que como comentamos y soy muy este voy a insistir mucho en eso, son pacientes que ya tienen la enfermedad hepática crómica diagnosticada o si no tienen el diagnóstico este ya tienen signos eh clínicos que nos sugieren que ya tiene una enfermedad hepática crónica. Los factores precipitantes son muy similares, como lo pueden ver ahí. Los signos clínicos también pueden eh Ser similares, sin embargo, la falla hepática aguda, como ven en el cuadrito, tiene la tríada, ¿no? Es la lesión hepática, el daño patocelular, la coagulopatía y lafalopatía hepática. Aquí otra
cosa importante de resaltar es que en cuanto a la afección del sistema nervoso central, en la aguda, la encefalopatía va a ser, vaya, pues es aguda, es más grave, va a acompañar de un edema cerebral importante que va a evolucionar hipertensión intracranial y Esto es la causa principal de muerte ese tipo de pacientes y no va a responder de forma similar o de forma adecuada o esperada a las medidas antiamonio farmacológicas como lo sería un paciente crónico. Otra cosa importante es la falla renal. Ambos van a tener lesión renal, sin embargo, la etiología es distinta.
Y en cuanto respiratorio es frecuente que los pacientes agudos sobre crónicos desarrollen sira en comparación de los hepáticos agudos, sin embargo, no Están exentos de lo mismo. Y aquí no, algo prioritario, el trasplante hepático. Un paciente que se diagnostica con falla hepática aguda y es candidato trasplante hepático se huele prioridad cero. ¿Qué significa eso? que en cuanto se agnostica y cumple los criterios y es un adecuado candidato, sube a la lista y es el número uno para recibir al trasplante hepático en comparación a un agudo brec crónico que si bien su escala va a ser
el melar Su turno. Entonces, realmente estos pacientes por la cuestión de las de las listas o el puntaje generalmente no llegan a tener su trasplante hepático en comparación de los pacientes con falla hepática aguda, los cuales como dice ahí es prioridad cero y a la oportunidad que se presente un donador de un hígado va para ese paciente. ¿Okay? Entonces, una forma de diferenciar una falla hepática aguda de un agudo sobrecrónico. Se parecen, pero no son lo mismo y el Manejo y la respuesta y la evolución son totalmente distintas. Aunque ambas son potencialmente mortales. Ahora bien,
si leemos en la literatura, hay distintas formas de clasificar la falla hepática aguda. ¿Cuál es la importancia de clasificarlo? Bueno, más que nada es un factor pronóstico de darnos una idea cómo le va a nuestro paciente y por otra parte también nos orienta un poco a las etiologías si es que aún no la hemos identificado. Existen varias clasificaciones, está la japonesa, está la vern y la de Ogrady. La degrade es la más utilizada y la que se comenta tanto, perdón, comenta tanto de las guías europeas como las americanas, de las enfermedades hepáticas. Esta clasificación do
grady va a depender del inicio de itericia y el tiempo en que tarda el paciente en desarrollar encefalopatía hepática. ¿Se fijan, se clasifica en tres, es un Hiperagudo, un agudo y un subagudo. El el hiperagudo es de los primeros 7 días, es decir, la primer semana en que apareceia y desarrolla la cefalopatía. Posteriormente es el agudo que va de una semana a 21 días y el subagudo va de 21 días hasta las 26 semanas, que es el tiempo en el cual aún podemos decir que es una falla hepática aguda. Si se fijan ahí en el
mismo cuadro, el cuadro a lo mejor el de los tres, el hiperagudo es el más como escandaloso, ¿no? Tiene un Mayores alteraciones de la cagulatía, el edema cereal es mayor, por tanto la hipertensión intracarr mayor. Sin embargo, sadísticamente hablando, más no es una regla como tal, tienen mejor pronóstico en cuanto a la tasa de supervivencia sin transplante. Y algunos ejemplos de estos van a ser las intoxicaciones por paramol y las hepatitis virales, la A y la E. tenemos un agudo que digamos que es el intermedio de todo, ¿no? Tiene un poco De cualopatía, un poco
de intericia, el edema es moderado y en ese caso que hay e, por ejemplo, por decirlo así, la hepatitis B es un ejemplo claro y el subagudo, se fijan, a pesar de que el cuadro clínico a lo mejor es menos severo, ¿no? A lo mejor es menos grados de coagulopatía, el edema cerebral no es importante, la tasa de supervivencia sin transplante de hígado es pobre y son los que tienen peor pronóstico. Entonces, ¿esto nos sirve para qué? Como Comenté, para cuando llega nuestro paciente y no sé, tardó unas 3 días, ¿no? Por ejemplo, una educación
por paracetamol, este, llega el paciente, empezó con la intericia y al tercer día hace eh las alteraciones de mentales con la cefalopatía hepática, ese paciente se va a clasificar como un hiperagudo. Entonces, es esperado que realmente su cuadro sea muy florido. Sin embargo, aún así probablemente el pronóstico sea bueno. Al lado contrario, Un paciente que empezó a tomar, no sé, suplementos alimenticios, empieza el día 1, 2, 3, 5 conericia y hasta el mes después empieza con la encefalopatía. es un paciente que a pesar que su cuadro fue más lento, paulatino y no tan rudo, este
puede tener peor, bueno, más bien es probable que tenga peor pronóstico de supervivencia que el otro paciente de la intoxicación por parambul, por decir algún ejemplo. Entonces, la clasificación nos va a servir para eso, ¿s? Para ubicarnos en un punto de en cuanto al pronóstico de nuestro paciente y también orientarnos a una causa típica de la misma. En cuanto un poco de epidemiología, dijimos a la definición, es rara. Sí, afortunadamente es una patología rara a nivel mundial. Se describe que la incidencia global es de uno a seis casos por millón de personas al año. Sí,
realmente eso hace un poco difícil a lo mejor tener más datos estadísticos, Sobre todo aquí también en en nuestro país, en México, y se va a dividir en dos grandes grupos, ¿no? Como todo países desarrollados y países en desarrollo. Eso en cuanto a la etiología. Es más frecuente en países desarrollados que las causas de falla hepática aguda sean los medicamentos, principalmente parstamol, tusicación para prarestamol, ya sea por causa este intento suicida o por accidente, ¿no? Aquellas mamis que a lo mejor dosifican De forma errónea el la el parcamol a sus pequeños y los intoxican de
forma accidental. A pesar de eso, también la mortalidad antes del trasplante hepático era muy muy grande, ¿no? Del 80 al 90%, es decir, 89 de cada 10 personas que tenían falla hepática aguda que no llegaba al trasplante, se moría. Realmente pues la mortalidad era muy alta. A raíz que se empezaron a implementar nuevos programas, que se tuvo más conocimiento De la patología y existe el programa de prioridad cero y el trasplante hepático, esta mortalidad se redujo a la mitad del 40 al 50%. Y de hecho, aquellos pacientes que llegan a morir por una falla hepática
aguda, principalmente es por dos causas y la principal es el edema cerebral. generan un edema cerebral tan importante que genera una presión, una un síndrome de hipertensión intracranial, termina ención cerebral y son aquellos pacientes Que fallecen. Y estadísticamente pues en Europa está clasificado que el 75% de las causas de mortalidad es por una hernia cerebral y el resto lamentablemente ni siquiera fallecen por la falla hepática aguda per sé, sino una consecuencia de la misma que va a ser la sepsis. Estos pacientes presentan un cierto grado de inmunosupresión que los hace presas, ¿no?, de las infecciones
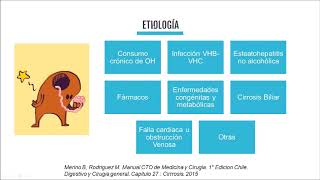
concomitantes, principalmente bacterianas, y pues terminan en una Sepsis que evoluciona un choque séptico, eh aumenta la falla orgánica múlti que puede tener este paciente y fallece principalmente por la sepsis y no inicialmente como la falla hepática que fue la causa inicial. Entonces, se fijan, o sea, afortunadamente es raro. Sin embargo, la la mortalidad aún teniendo a la mano el trasplante hepático, pues es alta, es decir, pues la mitad de los pacientes fallece. Ahora, en cuanto a la teología, Mencionábamos al inicio, la teología es muy variable y de hecho lo es. Sí, aquí lo quise dividir
en varios grupos que van a ser los medicamentos, principalmente el paracetamol o acetaminofen, como lo pueden encontrar en la literatura, y aquellos todos los medicamentos que no son parcamol y de hecho la identidad se llama lesión hepática inducida por drogas, ¿no? O dili por sus siglas en inglés. infinidad de medicamentos. Ahorita pues Ya vamos a ver, pero es de antibióticos, los AINES, las estatinas un mundo, los productos naturistas, los complementos alimenticios, muchísimas cosas que tal vez no estén reguladas que pueden generar esta hepatotoxicidad, perdón, y evolucionar a una falla hepática aguda. Otro grupo importante son
los virus, principalmente los virus de hepatitis A, E y B. También puede causar falla hepática agudaitomalovirus, virus de abstenbar, varicela sóer y Virus de LP simple. Por mencionar algunos, son muchos, pero principalmente van a ser hepatitis A y E, sobre todo en nuestro país. Las metabólicas encontramos aquellas etologías que están relacionadas al embarazo, llámese síndrome de GER y el hígado graso del embarazo. También metabólicas podemos encontrar eh la enfermedad de Wilson. vasculares, el síndrome de Ibot Carry, que si bien estas este pueden ser también crónicas, tienen su presentación De novo y pueden eh eh aparecerse
como una falla hepática aguda de butar. Y en miseláneos tenemos las intoxicaciones por hongos, que también no es tan raro aquí en nuestro país. Y también en miseláneos tenemos a las hepatitis autoinmune, que también puede ser presentarse con humo agudo sobrecrónico, pero también puede tener su presentación de novo y debutar de esta forma. En cuanto a a lo mejor hablar un poco de características importantes de cada una Idea de cuando llega nuestra paciente a la sala de urgencias y poder orientarnos a lo mejor en busca de la causa, tenemos, por ejemplo, primero los medicamentos. En
cuanto a pastamol, su presentación va a ser hiperaguda, ya lo habíamos mencionado como ejemplo en la tablita de la clasificación de es que se va a presentar desde lectericia a la encefalopatía en menos de 7 días. Este medicamento persamol si tiene una dosis dependiente, se sabe que a partir De los 10 g es que va a empezar el riesgo de generar una falla hepática aguda y puede ser tanto de una sola dosis, que generalmente es en intentos suicidas o de forma paulatina, ¿no? Que se va sea una dosis que se va acumulando. El patrón de
daño es hepatocelular. ¿Qué quiere decir eso? que va a tener una elevación importante de las transaminas van a estar muy elevadas por arriba de los miles y las bilirubinas se pueden Elevar un poquito. La progresión va a ser relativamente rápida a una falla hepática aguda y se espera que en las 72 horas hasta las 96 horas ya esté en en con todo el cuadro florido, ¿no?, de la falla hepática aguda. Lo bueno es que tiene antídoto, que es la nestesil cisteína y un poquito más adelante vamos a hablar un poco de ella. otros medicamentos que
serían todos los medicamentos que sobran, que es la lesión hepática inducida por fármacos o Dili por su nombre en eh sus siglas en inglés. tenemos que va de agudo a sobreagudo más hacia la sube aguda. Acuérdense que va de los desde los 7 días, 21 días es el agudo y de 21 días hasta las 26 semanas es el suboagudo. Esto debido a que son fármacos pues muy variables, no tenemos como tal un dato de la dosis dependiente de cada uno de ellos o la latencia y puede ser muy variable entre ellos. El daño hepático también
va a ser este hepatocelular, Va a tener elevación de las transaminas, elevación de las bilirubinas y lo más frecuente es que sean anti medicamentos como antibióticos, como comentábamos, ¿no? Complementos y medicamentos alternativos. Lo malo a lo mejor de esta es que el pronóstico es malo y si recuerdan, habíamos dicho que la tasa de supervivencia sin transplante hepático es muy pobre. Tenemos ahora las hepatitis virales, que este va de hiperagudo a subagudo. Generalmente el hiperagudo va a ser el virus A y E y el agudo el B. En cuanto al B puede ser también que es
una presentación de novo o el crónico agudizado. Aquí también esto va a ser el patrón de daño hepatocelular, va a haber elevasión importante de las transaminaas y también en ellos podemos encontrar como antecedente un cuadro gastrointestinal, ¿de acuerdo? Tenemos que investigar en este caso eh eh factores de riesgo, eh hábitos Alimenticios, si ha viajado a algún otra este estado, municipio para buscar pues eh encontrar y llegar a la etiología. ¿Para qué? Porque como vimos, por ejemplo, en el caso de parstamol, las etologías pueden llegar a tener un tratamiento específico, pero es importante que dentro de
nuestra eh anamnesis busquemos eh los datos que nos lleven a la etiología de la falla hepática aguda. Y como mencionábamos, los medicamentos que inducen falla Hepática aguda, que son diferentes al parestamol, son muchísimos. Principalmente pues tenemos el grupo de loses, las estatinas, los antibióticos, anticomiciales, antifímicos. Realmente son muchísimos, se fijan, ¿no? Pero es importante tenerlos en cuenta, no solamente parstamol, si bien es el más frecuente, causa la falla hepática aguda. Aquí no vienen porque son meramente medicamentos, pero también hay que tomar en cuenta que suplementos Alimenticios, complementos también pueden ser causa de falla hepática aguda.
Entonces, es importante preguntar, ¿no? también la herbolaria. Es importante buscar interrogar eh estos antecedentes en busca del culpable, ¿no?, de la falla hepática aguda. Ahora, continuando con la etiología, dijimos que las metabólicas encontramos relacionadas al embarazo, síndrome de gel e hígado graso del embarazo. Eso su prestación es Aguda. Son en pacientes generalmente en el tercer trimestre de embarazo o incluso en el postparto inmediato. Este, pues igualmente son temas totalmente extensos, pero es importante eh sospecharlo, identificarlo y realmente el tratamiento o manejo de esto pues va a ser el parto del feto, ¿no? O sea, que
tenga su bebé la cesárea de urgencia y darle el manejo de soporte. Hepatis autoinmune es raro, puede presentarse de novo o ser una Observación de la falla hepática crónica que ahí caería en un agudo sobre crónico. Su presentación es aguda sobre eh puede ser aguda subaguda. Y aquí igual manera, si se fijan, todos tienen un patrón hepatocelular, van a elevar las transaminazas. Aquí el detalle es que hay que tener alta sospecha, generalmente son mujeres de 50 años y vas a buscar intencionadamente los marcadores de la hepatis autoinmune, que son los anticuerpos antinucleares, los Anticuerpos antimúsculo
liso y las inmunoglobulinas. Eso es un poco pues más avanzado, pero sería lo que nos llega ah completaría eh realizar el diagnóstico de una hepatitis autoinmune igual manera la biopsia, que si bien sé que no son cosas que contamos en el servicio de urgencias, pues es importante conocerlo. La enfermedad de Wilson es una excepción de los crónicos que caen en agudo. Esta es el patrón de daño es patocelular, es muy importante y Generalmente pues tienen también mal pronóstico, no responden al manejo de soporte y terminan con un trasplante hepático al igual que las hepatitis autoinmune
cuando la prestación es de no. Ahora, los hongos, eso sí es frecuente en nuestro país. Eh, prestación es aguda, generalmente se relacionan a consumo de especies de hongos de eh de faloides, amarita faloides. El patrón de daño es hepatocelular. Y aquí lo Característico es que es bien común que van, o sea, la marca esa, al bosque, van, se consumen los hongos. Inmediatamente a las 4 o 6 horas empiezan con un cuadro gastrointestinal con mucho vómito, abdominal, malestar general y esto evoluciona muy rápido. Agregamos otras horas, 12 horas, 24, 36 horas, ya tiene el cuadro florido
de una falla hepática aguda y evoluciona, disfunción multiorgánica y aproximadamente en menos de una semana Este paciente fallece de la falla hepática aguda y la disfunción orgánica que presenta. Entonces cuadro es muy aparatoso, también evoluciona muy rápido y es asocia al consumo de los hongos de esta especie. En cuanto la teología vascular, el síndrome de putari también es raro, es una excepción y aquí pues va en relación a la obstrucción del tracto de salida del flujo hepático y lo característico a lo mejor en ellos es que es un paciente que va a llegar con Dolor
abdominal y asitis, ¿de acuerdo? igual es muy raro, pero el pronóstico pues es relativamente pues h bueno, por decirlo de este modo. Otra teología importante es la hepatitis isquémica. Este tipo de de cuadro va más bien es secundario a otra condición del paciente, llámese insuficiencia de carácter congestiva, una sepsis, una cirugía, un trauma. Entonces, eso genera una isquemia global, nuestro estado de choque muy importante. Es también el Famoso conocido hígado de choque. Genera una elevación de trasaminasas muy importante y eh pues pone en riesgo, ¿no?, la función hepática. Esa también la característica es que hay
un pico muy importante de transaminas y después van en caída y conforme van cayendo las transaminas se van elevando las bilirubinas y empieza la coglulopatía. ¿De acuerdo? A veces cuando se resuelve la causa de base, se resuelve la hepatitis isquémica y el paciente puede Recuperarse. Y otra etiología mejor tener en cuenta en cuenta un poco más a lo mejor rara y también de mal pronóstico la infiltración maligna. Esta se va a asociar a cáncer como las linfomas, la leucemia, el cáncer de mama, el cáncer de colon. Son pacientes que se van a presentar con dolor
abdominal, con esfalopatía hepática, hepatomegalia, per sé por infiltración maligna. ¿De acuerdo? Y estos van a presentar es generalmente El único o el lo característico es que van a presentar un patrón mixto, es decir, colestásico y hepatocelular. Se fijan la mayoría todos los demás se presentan con un daño patocelular que va a ser elevación muy importante de transaminazas y la elevación de las bilurbinas va a ser de moderado a leve. Pero este en sí va a tener las dos cosas, ¿de acuerdo? Porque estamos hablando también que es algo mecánico, algo destructivo, la presencia de Tumores, infiltración
maligna a nivel de hígado. ¿De acuerdo? Entonces, esto es como un resumen de puntos claves de las etiologías y cómo podemos pensar en ellas para lograrlas identificar cuando llegue nuestra paciente a la sala de urgencias. Sin embargo, a pesar de que les hablé de miles de teologías, redondeando ese número, uno de cada cuatro pacientes que presenten falla hepática aguda, no vamos a tener idea qué fue lo que lo llevó a la falla. Sí, Permanece idiopático y no vamos a saber por qué, por tanto, no le vamos a poder dar un manejo específico, nos vamos a
ir con manejo de sostén y pues ver cómo evoluciona, ¿de acuerdo? Entonces, realmente no es tan raro encontrar aquel paciente que hace su perfil viral y no sale para nada, no tiene procedentes de cáncer, no tiene nada autoinmune, no ingirió medicamentos y aún así está en falla hepática aguda y no sepamos cuál es la causa que lo llevó a esto. Ahora, manifestaciones clínicas, se fijan dentro de la definición manejamos tres puntos, que es el el hígado, que va a tener el daño patocelular dado por prueba de funcionamiento hepático y tal vez va a tener un
poco de patomegalia, por la inflamación, dolor. La otra neurocentral, la encefalopatía hepática, va a tener algún grado de alteración de la conciencia, ¿de acuerdo? cualquier grado y eso ya si hablamos de falopatía hepática, pues tenemos cuatro grados, el 1 2 3 cu a partir del tres y el cuatro empezamos a tener problemas porque ya hay causas que nos van a llevar al coma este paciente y en la otra es la coagulopatía. Entonces, principalmente ese paciente va a llegar así, ¿no? Es un paciente puede ser muy iterativa en esto, que no tiene antecedente de una patología
hepática crónica que llega con daño celular en el hígado, es decir, alteración pruebas de función hepático, llega con coagulopatía, es decir, Tiempos eh eh prolongados con NNR mayor de 1.5 y la encefalopatía hepática, importante, cefalopatía hepática, si no tiene encefalopatía hepática, no es una falla hepática aguda. ¿De acuerdo? Pero aún así este pequeña este inflamación del hígado, esta falla hepática aguda a generar disfunción multiorgánica, que es lo que vuelve a lo mejor muy complejo este paciente, afecta a todos los órganos. Entonces, ¿qué vamos a encontrar? Reitero nuevamente a nivel cerebral, encefalopatía hepática, datos de dema
cerebral que va a evolucionar en hipertensión entreocraniana, puede llegar a tener convulsiones secundarias, este mismo edema tan importante que va a tener, y puede evolucionar a datos de reacción cerebral y la muerte. A nivel renal tiene lesión renal aguda que puede ir junto pegado a un hepatorrenal, un adrenorrenal, va a tener acidosis metabólica, desequilibrio electrolítico Y todo lo que conlleva la lesión renal aguda. En cuanto al hígado, sabemos que tiene múltiples funciones metabólicas, por tanto, todas esas funciones van a estar alteradas. Entonces va a ser un paciente que va a tener hipoglucemias, hipoglicemias marcadas, que
vamos a estar a lo mejor manejando con soluciones de dextros al 10, al 20, al 30 y no lo vamos a alcanzar, ¿de acuerdo? va a tener pacientes con alteraciones de la depuración del Lactato, entonces va a tener acidosis láctica, va a tener elevaciones importantes del amonio, va a tener la famosa hiperamonemia, que esta va a ser peligroso porque se relaciona a los datos de edema cerebral encepalopatía hepática y se sabe que por arriba de estos 50 microg aumenta el riesgo por mucho y también junto con ello va a ser la coagulopatía tanto a niveles
de los factores de coagulación que son los vitaminas K dependientes. y por otro Lado a la otra línea que van a ser las plaquetas teniendo trombocitopenia. Entonces, realmente es un paciente pues realmente complejo a este lado. Aunado también a la parte de la fisiopatología, pues realmente eh se desencadena una respuesta inflamatoria muy importante que va a ser iniciado ya sea por Ps of Damps que se van a unir a los receptores de reconocimiento de patrones y desencadena toda la respuesta inflamatoria, ¿no? con una producción Muy amplia de citinas proinflamatorias como el factor necrostumoral alfa, la
interlocina 1, la 6 y todo esto realmente pues activa el complemento, bla bla bla, activa poptosis, necrosis y al fin y al cabo toda esta respuesta inflamatoria va a generar una necroapoptosis tan masiva que lo que va a determinar en mi ficológico que se desarrolle una falla hepática aguda es que esta necrosis de apuctosis va a ser más rápida que la regeneración per el Hepatocito. Entonces realmente pues el hígado se está muriendo, se está perdiendo y no hay una un se pierde la homeostasis, entonces va a haber afectación de todas las líneas que es el
encargado del hígado, como lo dijimos, ¿no? en cuanto a la hipoglicemia, la ácidosis lática, la acúmulo del amonio, la paulopatía, la tromboia, va a haber inicialmente un sirs, pero luego se va al otro lado, se va a la energia, entonces genera una inmunosupresión que Esto va a hacer que nuestro paciente sea propenso a las sobresinfecciones, que aparte de que empieza a haber una disfunción orgánica por la falla hepática per sé, este se agregue la sepsis y pues todavía no aumente más esa respuesta inflamatoria disregulada y se continúe la suma de las el resto de las
fallas orgánicas también el corazón pues la ahí va a ir perdiendo. El paciente con falla hepática aguda se va a comportar como un séptico en cuanto a a Los estados no dinámicos. Va a ser un estado hiperdinámico, es decir, tiene un gasto cardíaco muy alto, las resistencias vasculares son bajas, se caen, entonces va a ser un paciente hipotenso, ¿no? Entonces, a ese lado también vamos a tener una falla cardiovascular importante. Pueden llegar a a desarrollar sira, no es lo común. desarrollan también pancreatitis ahora para molarla, ¿no? Y la pancreatitis de igual manera, ¿no? Sabemos que
también Genera una respuesta inflamatoria muy importante y evoluciona fallas orgánicas y la anemia, la supresión y la tromitopenia como ya mencionamos. Entonces vemos que el cuadro es muy florido, ni a quién irle, ¿no? Si bien inicia a lo mejor estando itérico, e teniendo alteraciones del estado neurológico, teniendo problemas de la coglopatía, luego se van uniendo los demás y son pacientes que realmente no vamos a alcanzar. Por eso esos pacientes Eh tienen indicación de que los valore el la unidad de cuidados intensivos y que tengan un ingreso a ellos. Sí, porque el manejo es multisistémico, las
funciones orgánicas son muy importantes y como mencionamos en la definición es una patología potencialmente mortal. Entonces, lo importante de esto y lo vengo es el diagnóstico, ¿sí? Identificar la falla hepática aguda es que va a ser la diferencia. Si la sospechamos, la identificamos, Diagnosticamos, iniciamos el manejo, hacemos las pedimos las valoraciones pertinentes en el tiempo y forma al paciente le puede ir bien o le puede ir mal. Entonces, esto es muy importante y es cuestión de tiempo y nuestro identificación, diagnóstico y manejo inicial va a impactar de forma importante en el pronóstico de este paciente.
Entonces, es muy importante que tengamos la idea de esta patología porque este paciente va a llegar al área De urgencias. Sí. Entonces, cuando llega un paciente al área de urgencias, hay que ser muy minuciosos en en el interrogatorio, en una historia clínica. ¿Por qué? Porque hay que buscar no solamente el tiempo de los síntomas, de cuándo empezó la exctericia, cuándo empezó la encefalopatía, cuándo empezó a actuar raro para una clasificación y denos un pronóstico. También hay que buscar si hay datos clínicos, bioquímicos o antecedentes de que haya Tenido una falla hepática crónica, porque de esta
forma pues vamos a redefinirlo y ya no quedaría como una falla hepática aguda. También es importante buscar los factores de riesgo, ¿no? Si un gesta de medicamentos de forma accidental por intentos suicidas, si eh tiene antecedentes de depresión, si consume alcohol, sustancias de abuso, si le gusta consumir hongos, si se fue de excursión, si se fue de viaje, ¿no? Buscar todos Esos factores de riesgo que van en relación a las etilogías que ya hablamos para buscarnos la causa. Sí, primero identificar la falla hepática aguda, clasificarla y posteriormente buscar la etiología. El examen eh físico no
difiere tanto de una exploración física que hacemos con los demás pacientes, pero sí hay que buscar intencionadamente datos de una falla hepática crónica, es decir, signos de hipertensión portal. Si los tiene, entonces no es un agudo, es Un crónico. O un crónico sobreagudo o uno descompensado. ¿De acuerdo? Pero hay que buscar, hay que aclarar y definir que sí sea un paciente que no tiene patología hepática previa. También como cosa importante en las mujeres jóvenes eh en edad fértil es importante también descartar la causa de embarazo, porque vimos que también hay dos etilogías, ¿no? El síndrome
de Help y el hígado graso agudo del embarazo que pueden desarrollar la falla hepática aguda y Son potencialmente mortales todas. Y los exámenes de laboratorio van tanto a complementar nuestro diagnóstico como también en busca de datos que nos digan que es una falla hepática crónica o aguda. Exámenes de laboratorio son muchísimos, todos los hacemos casi de rutina en el servicio de urgencias, principalmente llega que pedimos una biometría hemática, una química sanguínea, pruebas de funcionamiento hepático, tiempos de coagulación, Nuestra gastrometría arterial. ¿De acuerdo? Eso lo hacemos casi de jalón. Ya pensando, identificando una falla hepática aguda,
sí hay que ver la causa, ¿de acuerdo? Entonces, cuando pedimos una cerología hepatitis viral, ¿sí? Aquí técnicamente de rutina nada más hacen el B y el C, ¿okay? Teóricamente esos dos, el agudo que nos podría dar una falla hepática aguda es la B, pero es importante también buscar el A. y también otros virus que si son más raros También podrían ser causa de una falla hepática aguda. Si estamos pensando tal vez que el paciente tiene posibilidad de una hepatiza autoinmune, pues ya este amplías el tus laboratorios con los marcadores autoinmune. Hablábamos de los anticuerpos antinucleares,
de los antimusculos, de las inmunoglobulinas, ¿no? También es importante si pensamos en un paciente que tiene antecedentes de depresión, de induto suicidas, de abuso de sustancias, de alcoholismo, pues su Perfil toxicológico, ¿no? Y aquí pues el detalle eh que nuestra gasometría no tienen son niveles de amonio sérico, pero sería genial, ¿no? Tener a lo mejor un amonio cérico basal y en base a eso pues ir viendo, ¿no?, cómo va aumentando y la relación que tiene con los datos de tema cerebral y de hipertensión intracrenial. Pero pues lamentablemente pues no todos los servicios lo tenemos, pero
es importante eh conseguir unos niveles de amonio. Entonces, Principalmente, ¿qué tenemos en la química sanguínea? Pues van a ser que vamos a ver la glucosa. ¿Por qué? Porque sus pacientes hacen hipoglucemias. Tenemos que ver la función renal por el riesgo de lesión renal aguda. La milace lipasa porque hacen pancreatitis y latatoérico. ¿Por qué? Porque hacen hiperlactatemia y esto produce una cidosis láctica. Evidentemente las pruebas de funcionamiento hepático hay que ver cómo se van comportando las Transaminazas. Estt un pico muy importante. La albúmina generalmente va para abajo y las bilirubinas dependiendo de la teología se pueden
mantener bajas o un poco altas. Ya en pacientes a lo mejor ya más progresivos pues sí se elevan las ruinas muchísimo, ¿no? Sobre todo también en patrones colestásicos que van en relación infiltraciones malignas. la gasometría arterial, vamos a ver que la ácidosis láctica, la acidosis metabólica, si tenemos amonio Almomonio sérico, el perfil toxicológico, a que es positivo, a qué no. Laotría mática nos importan las plaquetas principalmente y en los miseláneos pues esto va más en relación a la celuloplasmina cérica y es importante también, como vamos a mencionar un poquito más adelante, los cultivos se hacen
de rutina o no, hay que valorar y los tiempos de coagulación, los cuales van a estar, bueno, más bien deben de estar Prolongados para hacer una falla hepática aguda y vamos a a fijarnos en qué en el INR, recuerden, mayor de 1.5. Tod estos laboratorios nos dan la pauta de cómo llega nuestra paciente. Vamos a valorar con ello la evolución y con eso también podemos descartar que no se trate de una causa crónica. Gabinete de igual forma nos va a servir para qué? Para poder descartar una causa crónica en sobre todo lo que es el
electronido abdominal, ¿no? Va a buscar Características del hígado, el tamaño y casos secundarias. El resto de la tomografía de cráneo simple va en relación a ver los datos de edema cerebral, rografía de tórax de control igual que cocardiograma y el doper trascranial va en relación al control más de monitorización de la presión intracráneal igual que sería el diámetro de la vaina del nervio óptico, ¿no? Que nos va a servir para este valorar el edema cerebral y la presión intracraneal De nuestro paciente. Ahora bien, nos llegó el paciente, cumplió con la definición, lo interrogué, ya sé
que es, que es una falla hepática aguda, que es hiperaguda por grading, entonces a lo mejor es por intoxicación por paracetamol y teóricamente le puede ir bien sin el trasplante. Entonces ahora pues le tengo que dar un manejo inicial mientras decido si el paciente requiere valoración por otros especialistas o el envío a un centro especializado. Entonces, aquí y hacen mucho hincapié. El aspecto más importante del manejo involucra el diagnóstico oportuno. Al igual que en el infarto cerebral, el infarto del corazón, el tiempo es de suma importancia para el pronóstico de nuestro paciente. Entonces, una vez
que ya lo tengo y tengo diagnosticado, tengo que hacer que identificar la etiología. Esperemos que sí. Si no, ya sé que en promedio uno de cada cuatro no voy a saber qué tiene. Posteriormente va el Manejo sintomático y de soporte, que es el que inicialmente nos toca a nosotros. Y también saber en qué momento tengo yo que como especialista de urgencias pedir valoración. Es tu apoyo. Esa es una enfermedad que requiere manejo multidisciplinario. ¿A quién voy a pedir valoración? Al servicio de gastroenterología, a terapia intensiva y al servicio de unidad de transplantes. ¿De acuerdo? Si
este paciente va hacia el mal y requiere un trasplante Hepático, este paciente tiene que ir en tiene que ser enviado a un centro especializado en el cual cuente con los recursos y los medios. tanto materiales como humanos para poderle ofrecer un trasplante hepático. ¿De acuerdo? Entonces, tenemos la etiología y tratamiento específico. Cada patología puede tener un granito de arena en cuanto al tratamiento. Primero vamos a empezar con paramol. Lo ideal sería que tuviéramos niveles éicos de Paramol y poderlo eh eh graficar en en el normograma de Rum Magn Matthew y poder saber cómo va eh
desarrollarse esa falla hepática. Pero sin importar si lo tenemos o no, el manejo es el mismo y va a ser conecil cisteína. ¿Cuándo? Dentro las primeras 8 horas. Hay distintos protocolos, hay en cisteína intravenoso, hay enestilacisteína vía oral. Si tenemos el intravenoso, pues la dosis total son 300 mg por kg, se da aproximadamente en 21 horas, se da en Tres bolsas, es decir, la primer dosis van a ser 150 mg por kg y se pasa en una hora. La otra segunda dosis va a ser 50 mg por kg, se pasa en 4 horas y la
otra dosis son 100 mg por kg y se pasa en 16 horas. Total, en 21 horas se pasa lo total. Y el protocolo biooral, que es el que más manejamos aquí, este, en la Ciudad de México, en nuestros hospitales, en nuestras áreas de urgencias, es la de 140 mg por kg, se pasa en 4 horas y Posteriormente son 70 mg por kg cada 4 horas hasta completar 17 dosis. Esto es siempre y cuando el paciente llegue dentro de 8 horas que ingirió el prastamol. ¿Y se puede usar el carbón activado? Sí, siempre y cuando llegue
dentro de 4 horas. ¿De acuerdo? Entonces, este sería el manejo inicial específico de la intoxicación por parestol. Ahora, si es por otros medicamentos, ¿qué vamos a hacer? Si lo identificamos, evidentemente hay que Suspenderlo. Se puede considerar iniciar enisteína en las mismas condiciones y dosis que la intoxicación por paramol y solamente en casos especiales que tiene datos que se asocian a la hipersensibilidad podemos usar los esteroides. Si no, no. Prejimos realmente esta eh patología, la lesión hepática inducida por drogas o por fármacos, pues ya llega un poco tardío, llega ya después de casi el promedio del
mes y el pronóstico no es tan bueno. En Cuanto con hongos, podemos utilizar penicilina G 3 millones de unidades o 1 millón de unidades por kilo al día o un medicamento específico que solamente está en Europa, no existe en Estados Unidos, que es la silivina. en esas dosis que están ahí en el cuadrito de 30 a 40 mg kg día durante 3 4 días. Y por ejemplo en Estados Unidos que tampoco está la silvina pueden usar el carro de leche que son unas pastillas parecen incluso naturistas de de esta flor. En Estatil cisteína realmente no
hay evidencia que apoye el uso de acetisína en la intoxicación por hongos. Ahora, los virus de hepatitis realmente el manejo es de sostén, es solamente de soporte y solo en estos virus, en el virus deepatitis B, herpesim, virirus podemos usar rios antivirales específicos. En el B puede ser cualquier análogo de nucleóido, por ejemplo, la lamigibudina, en el pez simple la ciclovir, semagluvirus el ganciclobir. ¿De acuerdo? Pero en general no se le da un manejo específico y lo más frecuente es que sean por hepatitis A o E y el manejo es de soporte. Ahora las demás,
pues también tenemos una enfermedad de Wilson, lo ideal es que se le haga una hemofiltración continua a una plasmaféis que lo cual no se le va a ofrecer en servicio de urgencias, pero se va a derivar a una unidad de cuidados intensivos. generalmente les va mal y hay que Evaluar al trasplante hepático. Igual hepatitis autoinmune que su manejo es con bolos de esteroide con metir pranisolona. De igual manera si no hay adecuada respuesta, va hacia trasplante hepático. En cuanto a las fallas hepáticas relacionadas al embarazo, pues vaya, no desembarazarla, hacer el parto del feto y
soporte. Si evoluciona disfunción orgánica y tiene criterio de trasplante, va a trasplante hepático. Y el síndrome de Bot Carry, que dijimos Que nos puede ir más o menos bien, que es una causa de las etiologías vasculares, primero es como un escalón, ¿no? Primero anticuagulo con el pareso bajo peso melocular. nos sirve pues lagun compresión con tips, no sirve pues lo revascular aviso, ¿no? Y si ya le hice todo, pues va a evolucionar un trasplante hepático. Seguramente esa sí tiene como sus pasitos, pero de igual manera pues eh va a depender muchísimo de la respuesta y
de la evolución del Paciente para ver si eh termina en un trasplante hepático y eso es en todas las etiqueologías. Ahora sí vamos un poco lo que sí podemos hacer nosotros con más forma del servicio de urgencias, que es el manejo de soporte. Principalmente vamos a empezar con el sistema neerocentral, que es la encefalopatía. ¿Qué hago con la encefalopatía? Okay, la encefalopatía dentro de todas sus teorías, la que tiene mayor fuerza es por elevación del Amonio. Dijimos por arriba estos 50 microg hasta 200. Eh, se sabe que hay edema cerebral y esto genera hipertensión intracarreneal
y es lo que pone en riesgo la vida de mi paciente. Entonces, ¿qué hago? Realmente aquí hay no como no quiero decir controversia porque no lo hay, pero hay información insuficiente que vaya en apoyo o en contra en utilizar las medidas eh antiamonio que utilizaríamos en un paciente hepático crónico. Sí, lo que sí Está descrito es que el ornitín, el aspartato, en algunos, bueno, múltiples estudios eh multicéntricos se ha visto que ni siquiera baja los niveles éicos de amonio, no mejora clínicamente el grado de encefalopatía y no tiene impacto en la supervivencia. Entonces, en un
paciente, en un contexto agudo, la Lola no la vamos a utilizar. Ahora, ¿qué pasa con los antibióticos o la lactulosa? Bueno, en cuanto antibióticos, ejemplo que utilizamos en Un paciente crónico es la rifaximina. Si en un paciente agudo, pues de igual manera no hay información que vaya a que me apoye en contra del uso del medicamento. Sin embargo, la recomendación es que no utilicemos los antibióticos, no refraximina, no niomicina, no neutronigasol. ¿De acuerdo? ¿Y qué pasa con la lactulosa? Bueno, pues es muy curioso porque en cuanto a lactulosa tampoco hay esa información que vaya a
favor o en contra Del uso en una falla hepática aguda. Sin embargo, la recomiendan dentro de las de las guías que fueron revisadas. Mencionan que idealmente se utiliza en un grado de enofropatía grado uno o grado dos. ¿De acuerdo? Entonces nos ponemos a pensar, ¿okay? Si la teoría es que el amonio elevado genera la encefalopatía y estulónema cerebral, hipertensión intracral, ¿qué es lo que voy a hacer yo? Lo que quiero hacer es retrasar o regresar, ¿no? El grado de Encefalopatía para que no evolucione edema cerebral, que es lo que va a matar a mi paciente.
Entonces, con base a eso, la lactulosa baja el amonio. Entonces, yo creo que es como el la el pensamiento, ¿no? Pues si baja el amonio, pues hay que dárselo, ¿no? Al cabo no hay evidencia en contra ni a favor. Entonces, ¿cómo se lo vamos a dar? mencionan 45 ml vía oral si el paciente puede deglutir, si no en zona nasogástrica 45 ml de forma horaria Hasta que haya movimientos intestinales. Esa es la recomendación. Otra recomendación que a mí se me hace un poco más difícil porque el paciente ya con la patatía hepática solo se más
de lactulosa. ¿Por qué? Porque dice que son de 300 a 700 ml y que lo contenga durante una hora. Eso se me hace un poquito más difícil. Entonces va a ser más factible darla oral y si como paciente va a tener encefalopatía es darla por sonda nasogástrica u oro Gástrica. Detalle aquí es que te dice también la recomendación hasta el grado dos. Si puliona grado tres pues ya no no lo suspendes y le hacen la referencia porque el paciente no está íntegro para tolerar la vía oral. Pero yo pensaría, bueno, es que también si un
paciente ya evolucionó a un edema cerebral tan importante que te pasó a una esferopatía grado tres, es decir, que ya tiene datos de somnoliencia a coma, pues entonces ya no hay un beneficio en nuestra Lactulosa. Entonces la recomendación sería usar en el grado uno, grado dos la lactulosa para tratar de detener, revertir el grado de encefalopatía, ahora así como una maniobra de rescate. Sin embargo, no hay nada que diga como tal que va a disminuir los niveles de amonio de tal forma que revierta los datos de edema cerebral. ¿De acuerdo? Entonces estas tres y el
que se podría salvar es lactulosa, Lola de plano no y refactimina. No hay nada en contra de Ella ni a favor de ella, pero mejor no hay que usarlo. Ahora, ¿qué voy a hacer dependiendo del grado de cepalopatía que tiene mi paciente? Sí, llega un paciente con falla hepática aguda, tengo que interconsultar a gastro y en la unidad de transplante. ¿Por qué? Porque estos pacientes evolucionan muy rápido y tienen que estar enterados y tenemos que ver eh qué pronóstico va a tener el paciente y si va a evolucionar a que Requiera un trasplante hepático. Y
aquí recomiendan una tomografía de cráneo. ¿Para qué? Va a tener como basal, ¿no? A lo mejor tiene datos de dema leve o no tiene edema, pero va a ser mi basal. Ahora, cuando un paciente evoluciona grado dos, te dice interconsulta a terapia intensiva, unidad de acuos intensivos. ¿Por qué? Porque es un paciente que va a evolucionar, ¿sí? Y va a ir ya a una disfunción neurológica más la hepática que ya tiene, la Hematológica, bla bla bla bla bla, se van sumando. ¿De acuerdo? Entonces, es un paciente que requiere un manejo intensivo, cercano, apegado en cuidados
intensivos. Sí. Y a partir de aquí que ya empieza conatía grado dos, hay que estarlo vigilando horariamente. Hay que ver cómo va ese paciente, ¿sí? Para ver que no vaya a evolucionar a un grado tres, un grado cuatro que ya ponen en riesgo la vida del paciente. Ahora bien, evolución, un Grado tres, ¿qué voy a hacer? Lo vamos a intubugar. Hay que proteger esa vía aérea. Entonces, hacemos la intubación orotraquial. Se repite la tomografía de cráneo porque se piensa que el edema cerebral tuvo que haber empeorado para que haya habido esa evolución del paciente a
a peor y se recomienda que la cedación sea con propofol. Hay que evitar las venodiaceppinas en estos pacientes. Sí, también este no hay que saarlos conigasolam tampoco. ¿Por qué? Porque son pacientes que acuérdense que dentro de las teorías de falopatía hepática funcionan como falsos neurotransmisores, entonces podríamos todavía propiciar más la formación del edema. Entonces mejor propofol y después si el paciente pues aquí ya va más. Si está intubado, tal vez ya no voy a ver la evolución clínica un grado cuatro porque lo intubé antes del coma, pero mencionan que es un paciente que si le
repetimos la tomografía va a tener un Edema cerebral más marcado, entonces ya va a requerir una una neuromonitorización, ¿no? Hay que ver eh identificar los grados de presión intracraneal, hacerlo de manera invasiva, no lo vamos a hacer evidentemente en el área de urgencias y algunas veces pues tampoco llegamos a tanto en la unidad de cuidados intensivos, pero es importante utilizar e alternativas, por ejemplo, ultrasonido doer trascraneal o el medir el diámetro El de la vaina del nervio óptico para tener esta este idea de la presión intracarneal estimada y empezarle a darle manejo el tratamiento de
EMA cerebral ¿Por qué hacemos hincapié en el edema cerebral? Porque es la causa de muerte de estos pacientes. ¿De acuerdo? Entonces, técnicamente aquí nosotros le dimos manejo a la encefalopatía hepática. Inicialmente evolucionó, hago consulta, terapia intensiva y lo entuvo, ¿no? Te hago eso y el resto teóricamente Le tocaría la unidad de cuidos intensivos, pues suponiendo que no haya espacio, pues nosotros tendríamos que darle el manejo al edema cerebral y la hipertensión intracranial, como la vamos a hacer inicialmente con medidas de neuroprotección. ¿Qué quiere decir esto? El paciente tiene que estar adecuadamente sedado, no tiene que
tener dolor, no hay que estimularlo mucho, estarlo sedando, estarlo moviendo para evitar sus picos abruptos de la presión Intracraneal. Tenos que tener la cabecera a 30 gr para favorecer el retorno venoso. ¿Qué más vamos a hacer con él? Vamos a mantener toda la normalidad, normoxemia, normocarnia, que es la glucosa esté también normal 150 mg sobre dilitrio. Hay que mantener el crocérico dentro normal, evitar la hiponatremia, tampoco elevar tanto a la hipernatremia, ¿no? Entonces hay que mantenerlo mejor que no tenga fiebre, ¿no? Que esté normérmico, todo así Bonito, ¿no? Tranquilo. La neuroprotección, ¿para qué? para también
de esta manera tratar de contener el edemaal y no este precipitarlo. Ahora, la terapia hiperosmolar, esto es importante, va asociado, ya que tenemos datos clínicos o imagenológicos de dema cerebral, hay que usar la terapia hiperosmolar, ¿qué voy a usar? Manitol a las dosis que ya conocemos, punto 25 a2, o podemos usar también solución hipertónica al 3%. ¿Qué tanto y cómo Hacerlo? recomiendan 250 ml a 500 ml, ya sea en bolo, una función continua intravenosa, no menciona el tiempo, solamente hincapié de que el sudo se mantenga por debajo de 160, no idealmente por debajo de 155
y ahí difiere secúla literatura, pero va a ser nuestra manera tratar de mantener a raya, ¿no? Ese tema cerebral. Ahora, en cuanto a la hiperventilación, no hay que usarlo de maniobra de maniobra así de de rutina. Eh, sin Embargo, mencionaba que podemos dejar al paciente hiperventilar, ¿no? El que mantenga su autorregulación él solo, si él está sedado, si lo mejor está un ras de -4, pero el paciente está taquímico, dejarlo ser. Sí, porque forma parte de la autorregulación cerebral, ¿de acuerdo? Eso puede ser. y solamente utilizar la hiperventilación a lo mejor con una medida de
rescate, ¿no? Yo diría como patadas de hogado para tratar de disminuir la presión intracraneal eh, Generando vastoconstricción por la hipocapnia que se genera. Ahora, pero digo, no de rutina, ¿de acuerdo? Y otra cosa que a lo mejor eso se menciona en las guías, sobre todo en en esta que acaba de salir de la sociedad Americana de Enfermedades Hepáticas, la guía de falla hepática que salió este mes, es el uso de terapia de represo renal continua. ¿Por qué? Bueno, realmente tampoco hay tantos estudios. El estudio que menciona aquí que está negrito es el De Slack. Es
un estudio pequeño, son solamente 22 pacientes, utilizan el modo de hemofiltración venovenosa, pero el resultado de la disminución de amonio cérico es tan importante que de ahí se agarran los de la guía para hacer una recomendación en aquellos pacientes que tengan edema cerebral y datos hipertensión intracraneal, eh mandarlos a terapia de represo renal continuo y con esto con la hemofiltración barrer el amonio. Sí. Y si barremos el amonio, se Espera que disminuya el edema cerebral y junto con ello la hipertación intracarnial y darle tiempo a ese paciente a que logre su recuperación. ¿De acuerdo? Pero
a pesar de eso, pues realmente digo, no hay como más estudios con un mayor peso estadístico, como hacer una recomendación tan fuerte, pero sí es importante considerarlo, sobre todo porque es pues más barato y factible que algunas otras terapias, ¿no? Por ejemplo, de la asistencia Extracorpórea hepática, pero es importante. Algunos centros terapias intensivas lo tienen a la mano y se puede tomar en cuenta, ¿de acuerdo? Como una medida importante para manejar el edema cerebral. Ahora, eso es en cuanto al sistema nero central. Otro problema, la cogulopatía. Por favor, sí, no corrijan números. Es muy frecuente
ver INRS prolongados, pásale plasma solamente porque el NR está prolongado, ¿no? Si el paciente no Tiene clínica, si no está sangrando y una hemorragia importante, ¿de acuerdo? No, a lo mejor una este jingiborragia, hemorragias importantes, no hay que corregir, no hay que transfundir plasma, no hay que transfundir plaquetas. ¿Por qué? Porque esto incluso en vez de ser beneficioso para el paciente puede ser algo en contra si el paciente va a trasplante hepático porque puede ahora traer consigo problemas ahora de trombosis. Entonces, si el paciente no Lo requiere, no lo doy, no gasto ese recurso. Las
plaquetas se van a seguir consumiendo, los tiempos se van a seguir prolongando, lo ideal es sea solamente basándonos en la química. Ahora, si el paciente empieza con hemorragia digestiva, con gasto en pozos de café, con melena, qué sé yo, tiene datos de hemorragia y tiene trombocitopenia y tiempos eh coagulación prolongados, pues ahora sí transfundo plasma, transfundo plaquetas o lo que requiera. También Aquí va a decir, ¿no? A lo mejor en terapia intensiva o un servicio que lo tenga a la mano pueden hacer pruebascolásticas y ver exactamente en qué parte de la coagulación le hace falta,
¿no? Si son factores, si son plaquetas, que le hace falta. Sin embargo, aún no es una recomendación fuerte como para decir, hágalo todo el paciente con falla hepática aguda. Sin embargo, pues sí es muy importante porque es una información pues verídica, ¿no?, de ese paciente y que le está pasando y que le hace falta en ese momento. Lo que sí podemos llegar a usar es dosis de vitamina K. Eso sí lo podemos utilizar debido a que pues están los factores eh dependientes de vitamina K y podemos ayudar un poco en ese sentido. Ahora, en cuanto
infección, antibióticos a todos, ¿no? De acuerdo. Si bien mencionamos que hay estos pacientes tienen inmunosupresión y pueden ser Víctimas de sobreinfecciones y morir incluso por la sepsis, no se recomienda de rutina ponerles antibióticos a todos ellos, a menos que el paciente tenga cuadro clínico, un deterioro clínico muy importante o la alta sospecha, algún cambio que nos haga sospechar que esté sobreinfectado, en ese momento ya lo iniciamos, ¿no? Antibiótico, antifúng, lo que sí se recomienda rutina es cultivar al paciente, ¿no? De mencionaba, no hay que cultivar al Paciente. Y si sí tenemos sospecha que antibióticos mencionan
los antibióticos que sean acordes a la información que esté en su centro, ¿no? Porque cada hospital pues tiene sus resistencias. Entonces acorda a eso lo que vamos a utilizar pero no de rutina. Ahora, ¿qué vamos a hacer con la lesión renal y la falla cardíaca? Bueno, la lesión renal no este difiere de una lesión renal aguda por otras etiologías. Si tiene criterios de reemplazo renal, hay que Darle reemplazo renal. Generalmente sus pacientes están tan inestables que lo ideal es que pasen a una terapia de represo renal continuo. Si no, pues si puede pasar a hemodiálisis
pues que pase a vecesis intermitente. Sí, esos pacientes también se caracterizan porque tienen cierto grado de hipobolemia. Recuerden que tenés un todo hiperdinámico, entonces hay quear una renovación hídrica eh dirigida, individualizada para llevarlo a qué, a La normobolemia, porque también hay que evitar irnos al otro lado a sobrecargarlo por las complicaciones per sé que puede tener. Y también recuerden pues que el hígadito es un órgano encapsulado y puede traer consecuencias igual que el riñón, ¿no? La sobrecarga hídrica puede tener un impacto eh malo en estos pacientes. En cuanto apoyo, vasopresor, igual que todo, no está
reanimado, no mejora, sigue hipotenso, no mejora, vasopresor. ¿Qué vasopresor? No le pinefrina, ¿de acuerdo? No mejora. Puedo agregar otro basopresina. Sí, eso es muy similar a otros datos, a otros estados de choque. Hidrocortisona, ¿sí o no? Sí, podemos utilizarla, sin embargo, no va a impactar en la mortalidad, solamente puede ayudar en que disminuya la dosis de basopresor y nada más. ¿Qué pam requieren estos pacientes? Recuerden que es un paciente que tiene edema cerebral y pertencición intracal. Entonces, la pam necesaria va a ser Aquella que yo necesite para mantener una presión de perfusión cerebral de 60
a 80 minutos de mercurio, ¿no? Esa va a ser la importante nada más. Y sus pacientes pues requieren de sí o sí una monitoración hemodinámica, ¿no? Y ver cómo va mejorando o empeorando este paciente. Ahora, ¿esos pacientes deben comer? Pues sí, deberían comer. Está recomendado que tengan una dieta enteral. Sin embargo, el estado probablemente tan sombrío del paciente y El estado de de choque tan importante nos va a impedir utilizar la vía enteral. Sin embargo, menciona que estos pacientes podemos esperarnos de 5 a 7 días iniciar una dieta entera, ¿de acuerdo? Peroamente va a ser
esto. Si puede comer, pues que coma, pero recordemos que es un paciente que tiene para la partida hepática, que va a presionar a grado tres, a grado cuatro, va a estar intubado, va a estar chocado, va a tener comas sopresor, entonces Podemos detenerlos. En cuanto a la glucosa, recuerden que dentro de las funciones del hígado está lo de la glucosa, metabolismo de la glucosa. Entonces, son pacientes que van a tener hipoglucemias mencionados que van a ser incluso refractarias al manejo y son pacientes que a veces tenemos sin contraindicación con dieta enteral por una sonda eh
nasogástrica u oro gástrica y con soluciones de dextrosa. Te recomiendan que sea al 10%, sin embargo, A veces van a querer ir al 20, al 30%, incluso he visto que hasta el 50% junto con la dieta y siguen con glucosas limítrofes. Entonces importante, recuerden, mantener la glucosa idealmente 150, 180 con lo que necesite el paciente. En cuanto a líquidosféricos, pues mantener la normobolemia y las electricos dentro de lo normal, sobre todo el que se puede modificar ahí va a ser el sodio, hay que evitar la hiponatremia y general Generalmente como vamos a usar terapia hiperosmolar,
pues el sodio va a tender a subir y solo mantenerlo a raya por debajo de 160. ¿Y qué otras cosas puedo hacer? Tal vez yo no en el servicio de urgencias, pero que sí se le pueden ofrecer al paciente es la plasmaféis y los sistemas de soporte hepático artificial. Hay mucha evidencia en esto. Realmente no como una recomendación fuerte como tratamiento a la falla hepática aguda, Pero sí hay evidencia de que sí sirven. Si la plasmaféresis, por ejemplo, tiene una tasa de supervivencia en un estudio que se hizo el 94% versus 69% que no se
le otorgó de acuerdo este libre, supervivencia libre de trasplante hepático. Y en cuanto a los sistemas de soporte hepático artificial, bueno, en esto tenemos este varias eh aparatos que nos pueden apoyar. Sin embargo, el la función eh especial va a ser el puente, ¿no? Una terapia puente al trasplante Hepático y no como tal una un tratamiento específico a la falla hepática aguda. Sin embargo, en un estudio multicéntrico, bueno, no multicéntrico, un estudio que se hizo el experimental autorizado, que tuvo más de esto 14 pacientes, vieron que había una adecuada eh tasa de supervivencia con el
uso de este soporte hepático artificial a los 6 meses, pero solo en pacientes que fue por eh paramol, intoxicación por parstamol. Entonces realmente falta Somos carentes de información de poder dar una recomendación fuerte como tratamiento, ¿no?, de una falla hepática aguda. Sin embargo, ¿sen? Sí, sí sirven. Pero como si ustedes revisan literatura, realmente dice, por ejemplo, la europea, la guía europea del 2017 menciona que más bien sería como recomendaciones para estudios controlados alorizados, ¿no? Eso sería como recomendación. pueden utilizar si lo tenemos, sí, tiene más impacto planoféis que el soporte Hepático artificial en cuanto a
estadística, pero ambos sirven, sin embargo, no tendríamos que usarlo de rutina como tratamiento, no más bien como puente o tratando de darle tiempo al paciente. ¿De acuerdo? Ahora ya está el paciente, ya llegó, lo identifiqué, lo diagnostiqué, ojo, identifiqué la teología, le di el manejo específico, ¿no? Le di el soporte ya del edema, de la presión intracraneal, de la glucosa, ya estoy tratando a mi paciente, lo Estoy manejando, ya lo entre consulté terapia intensiva, pero ahorita no hay espacio, entonces me tengo que hacer cargo de ese paciente. está enterado gastro, está enterado los trasplantes, están
viendo cuándo cuándo lo debo referir a un trasplante hepático, cuando mi paciente sí es candidato un trasplante hepático. Es aquel paciente, como mencionamos, le hice su manejo específico, su manejo de sostén y en vez de mejorar va en picada, va peor. Es Aquellos pacientes que tienen una baja probabilidad recuperación espontánea. ¿Y cómo lo puedo hacer? Con escalas pronósticas, que va a ser el Mel y el Kings College. Ambas sirven, ambas son importantes. Generalmente se calculan las dos. Al K paraf hepática aguda tenemos las dos variantes, paraamol y no parastamol. Esos son los criterios que tomar
en cuenta y son sensibilidad y especificidad. Se fijan, son más Específicas que sensibles. Si tienen eh, por ejemplo, el parsamol, el pH estáidótico menos este punto 3 y tiene todo esto. O34, los el NR 6.5, la que tiene 3.4 es candidato, ¿va? Entonces, es candidato traspante hepático en el contexto de la falla hepática aguda. Quiere decir esto que va a ser una prioridad cero, ¿no? Se va a brincar a todos para recibir el primer hígado que aparezca. Y en el de no parstamol, pues son las siguientes, ¿no? Que los tiempos prolongados o tres de la
lista que viene ahí, que viene tanto la edad, la duración deicia, las eh el TP o el INR y las bilirubinas, ¿de acuerdo? tiene tres de esos igual manera es candidato transplantes huele prioridad cero, se brinca todo desde la lista y está esperado. Entonces este paciente con más razón tendría que estar en una terapia intensiva para darle tiempo a que llegue ese trasplante hepático y darle el soporte y el manejo. Otro que tenemos es el mer score, ¿de dónde sale? De toda esa serie de fórmulas que vienen de algoritmos de logaritmos, perdón, con bilirubinas, con
los tiempos de coagulación y la creatinina. tiene sus variantes, está el mel, el mel sodio y el corregido por creatinina, pero en sí el punto, lo que dice el mel esar la mortalidad a los 3 meses. Sí, se utiliza también en pacientes crónicos. Esto, ¿qué quiere decir? pues el paciente entre mayor Mortalidad tiene pues le urge más el trasplante. Entonces normalmente esto pues en un paciente crónico te da un puntaje y te y te forma, ¿no?, en el numerito de cual te va a tocar tu trasplante. En el contexto de una falla hepática aguda, si
tiene mayor a 33 o 32, ya sea que sea por paramolamol, eso igual te brinca hacer una prioridad cero y estar esperando de inmediato tu trasplante hepático. Los pacientes que Cumplan con criterios de Kings College y tengan un mer score entre estas puntuaciones son candidatos a trasplante hepático, por tanto deben ser trasladados a un centro especializado donde se realicen trasplantes hepáticos. Ahora, la indicación de urgencia son varias mencionan ahí, pero el contexto es fal hepática aguda. Sí, esa indicación de trasplante hepático siempre y cuando cuente con los criterios de Kings College y de Mel. La
En este caso las contraindicaciones se modifican un poco a un trasplante hepático normal, de tal forma que la única contraindicación absoluta es la muerte encefálica. Ya se se imaginarán por qué, o sea, ya no tendría caso transparente que ya tiene datos clínicos y marológicos de una muerte encefálica. Entonces, sería la única contraindicación absoluta recibir un un trasplante hepático es esto. a pesar que está es super mega grave, puede estar Con falla multiorgánica, puede estar séptico, puede tener pancreatitis, puede tener cáncer, pero en el contexto de una falla hepática aguda, estas contraindicaciones que en su momento
podrían ser absolutas seguren relativas, siendo la única contraindicación absoluta la MC. Entonces, pacientes, por más malitos que estén tienen derecho a recibir su trasplante hepático. Eso es importante saberlo. Ahora, una vez que el paciente Teóricamente pues aquí ya sale nuestras manos, ¿no? O sea, lo diagnosticamos, lo identificamos, leímos de teología, manejo específico, el soporte, lo valoramos otras especialidades y ya sabemos quién se va el trasplante y eh lo referimos. Hasta ahí llega nuestra función como médico de la sala de urgencias. Entonces voy a ser muy muy repetitiva, ¿no? Que eso es lo más importante y
es lo que quiero que se lleven de esta plática, ¿sí? Que es Imperativo. Es muy importante que nosotros como médicos y más como médicos a las salas de urgencias reconozcamos la falla hepática aguda en las primeras etapas de la presentación, ¿de acuerdo? Porque el inicio del tratamiento y la identificación de quién sí amerita o no un trasplante hepático van a ser cruciales para poder salvar la vida del paciente. Por tanto, tenemos una gran este impacto en el pronóstico de la vida de estos pacientes, ¿de acuerdo? Entonces eso quiero que se lleven a casa la identificación,
qué si es falla hepática aguda, qué no es falla hepática aguda y qué yo puedo hacer y lograr en la sala de urgencias. ¿De acuerdo? Entonces, por mi parte sería todo y eh no sé si tengan alguna duda. Gracias. Pues bueno, este, muchísimas gracias, doctora Noricel. es un tema bastante amplio, bastante complejo, la importancia de identificar este la falla hepática, la causa y sobre todo Identificar también en caso de ser posible a los pacientes que se puedan beneficiar de un trasplante hepático en estos tiempos. Tenemos muchas felicitaciones. Tenemos felicitaciones de República Dominicana, del Estado de
México, eh de Personal paramédico de bomberos de Zumpango. Saludos a los bomberos de Zpango. Y en nombre de la Asociación de Medicina de Urgencias y Desastres de México, le agradecemos totalmente su apoyo y su Colaboración en esta sesión con mucha información valiosa sobre el la falla hepática aguda, su manejo en urgencias. Eh, esperamos poder trabajar con usted en alguna otra ocasión. No tenemos preguntas en este momento, pero sí muchas felicitaciones, doctora. Ya la estoy poniendo aquí en pantalla. Si alguien tiene una pregunta, puede aprovechar este momento para hacerlo. También aprovechando este momento para para este
invitarlos a afiliarse a la Asociación de Medicina de Urgencias y Desastres de México. Para hacer lo posible pueden visitarnos en la página www.ammuden.org muden.org puse aquí abajo y pueden encontrar mucha información sobre cómo afiliarse, cómo adquirir acceso a nuestro próximo congreso, tercer congreso mundial de medicina de emergencias y desastres en Cancún, Quinto, Quintana Ro, en las fechas de 18, 19 y 20 de octubre de este año. Así que no se lo pierdan y pues Saludos de Mexicali y no hay preguntas por este momento. Entonces vamos a dar por terminada esta sesión. Doctora Dorisel, muchísimas gracias
por su apoyo y no se pierdan por la invitación. Acompáñenos el próximo mes en otra edición de sesiones mensuales a MUDEM. Y muchas gracias a todos. Hasta luego. Gracias. [Música] oh [Música] [Música]