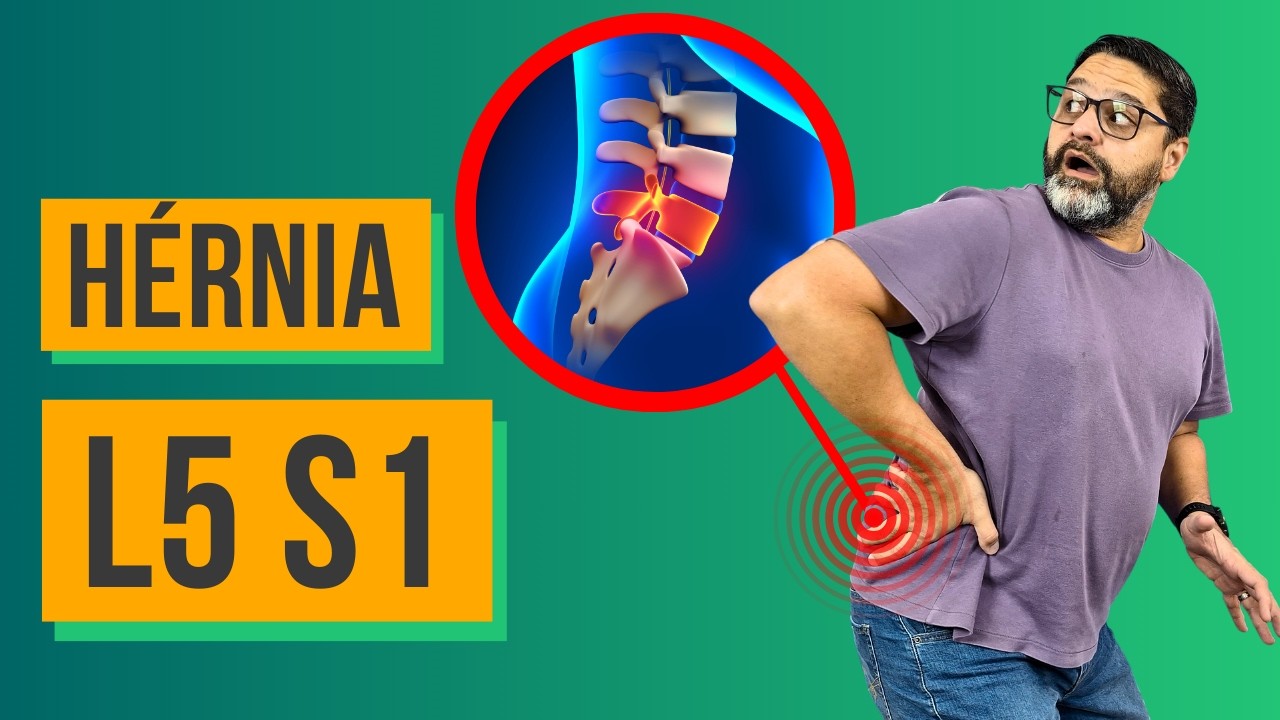
Um guia definitivo para o entendimento da hérneia de disco lombar. Nós vamos falar sobre isso e vamos começar explicando o que de fato é uma hérneia de disco. Então aqui está a nossa coluna vertebral.
A medula sai da coluna e vai emitir alguns nervos na coluna lombar e sacral que vão se juntar para formar o nervo ciático que desce pela perna esquerda e também o nervo ciático que desce pela perna direita. Então aqui nós vamos ver o nosso disco intervertebral, que é essa estrutura que fica entre as vértebras da coluna vertebral. Aqui está o núcleo e a parte externa chamada de ânulo, que pode se romper, enfraquecer, fazendo com que o disco escape um pouquinho para trás aqui, comprimindo esse nervinho que desce para a perna.
Isso é a hérneia de disco lombar. E por que que a hérneia de disco acontece? Na verdade, quais são os fatores de risco que aumentam as chances de um paciente ter hérneia de disco?
Questões genéticas. Nós sabemos que quem tem parentes com problemas de coluna também tem mais chance de ter hérneia de disco. Obesidade sobrepeso, não só pela questão mecânica de sobrecarga da coluna, mas também por uma questão inflamatória, porque nós sabemos que a gordura produz substâncias inflamatórias.
Tabagismo, pouca gente sabe, mas o tabagismo aumenta demais as chances do paciente ter héras de disco. Questões então de sobrecargas que podem acontecer no trabalho, sobrecarregando demais a coluna lombar ou eventualmente alguns esportes. Não quer dizer que você não deva fazer atividade física, mas você deve ser preparado para isso.
Fazer atividade física de forma equivocada pode ser deletério. E vamos falar sobre o principal sintoma do paciente com erna de disco, que é a dor, principalmente uma dor nas costas que desce para a perna. E para qual região da perna?
Vai depender de qual disco estiver com a Hénea, porque cada disco vai poder comprimir uma raiz nervosa e vocês vão entender melhor. Então, por exemplo, se for um disco na região de L2, comprimindo a raiz de L2, a dor que o paciente vai sentir é perto da virilha, usualmente de um lado só do corpo. Se for em L3, essa dor já desce aqui pra região do joelho.
Se for em L4, que é um pouco mais frequente, a dor pode descer até o dedão do pé. Se a raiz nervosa comprimida for a de L5, essa dor desce também para os dedos dos pés. E se for a raiz S1, ela costuma descer por trás da coxa, vindo até o último dedo do pé, o dedo mínimo.
E essas dores costumam ter algumas características, embora isso não aconteça com todos os pacientes. Muitos pacientes referem uma piora quando fica muito tempo sentado. Alguns pacientes referem uma piora quando dobram o corpo um pouquinho pra frente, quando agacha.
E alguns pacientes referem inclusive uma piora quando torce ou quando espirra. Isso acontece porque isso aumenta a pressão no disco intervertebral. O disco escapa um pouquinho ainda mais para trás, comprimindo um pouco mais a raiz nervosa que desce pra perna.
Pacientes com de disco também podem ter outros sintomas. Então, a compressão dessa raiz nervosa que desce pra perna pode levar, por exemplo, a uma sensação de formigamento na perna, que nós chamamos então de parestesia. Outro sintoma possível é a dormência, uma diminuição da sensibilidade da perna.
Em alguns casos mais graves, o que pode acontecer por uma compressão muito exuberante desse nervo é uma diminuição da própria força muscular da perna ou do pé. Alguns pacientes não conseguem sequer mexer o pé e nós vamos falar mais pra frente que isso é um sinal de alerta que o paciente precisa de uma cirurgia de forma mais urgente. O diagnóstico da hérneia de disco é muito importante.
Inicialmente nós utilizamos as características clínicas da dor para suspeitar se o paciente tem uma hérneia de disco ou não. O exame físico é crucial. Então nós fazemos algumas manobras que se aumentarem a dor do paciente aumentam o grau de suspeita que de fato a dor vem de uma hérneia de disco.
Nós temos um teste que é cientificamente conhecido então como laeg, que nós elevamos a perna do paciente, isso pode causar dor. Então o que acontece é isso daqui, ó. A perna tem um nervo ciático aqui que vai até a coluna.
Quando esse nervo tá preso pela erne de disco e nós elevamos a perna do paciente dessa forma, ele pode sentir uma dor que radia pela perna. Nós chamamos isso então de laz positivo. Outros pontos importantes de serem avaliados durante o exame físico é a sensibilidade da perna, também os reflexos, que são aquelas manobras com o martelinho no joelho e no tornozelo, e a força muscular.
documentar e examinar e definir se o paciente tem uma perda ou não de força muscular é extremamente importante, não só pro diagnóstico, mas também para o futuro tratamento desse paciente. Alguns exames são muito importantes para documentar se o paciente tem uma hérnia de disco ou não. O raio X ele não consegue enxergar a hérnia de disco.
O raio X ele enxerga principalmente o osso. E a hérneia de disco não é osso. Então a gente não consegue enxergar a hérnea de disco durante uma rádio, avaliando uma radiografia simples.
A tomografia já consegue enxergar a hérneia de disco, mas o exame que melhor avalia isso é uma ressonância nuclear magnética da coluna lomboacral. Então aqui à direita vocês veem então uma ressonância nuclear magnética da coluna lombossacral. Esse cinza escuro que desce aqui, ó, é a medula e os nervos.
Esse branco é o líquido que banha a medula e os nervos. Aqui tá o disco intervertebral. Esse disco aqui está completamente normal.
Ele vem até aqui, ó. Ele respeita esse limite. Esse disco respeita esse limite.
Esse daqui já faz um abaulamento para trás. E esse aqui também comprimindo esses nervinhos aqui que vocês veem, ó. Cinzinha aqui, tá?
Assim como nessa foto, uma hérneia de disco muito mais volumosa, comprimindo as raízes nervosas que passam por aqui. Neste corte da ressonância, nós estamos vendo o disco intervertebral desta forma aqui. Aqui está a hérne de disco ilustrativa e aqui no disco intervertebral, na ressonância, a gente vê esse abaulamento da mesma forma, comprimindo o nervo que desce para a perna.
Um outro exame que pode ser utilizado é eletroneuromiografia, que é um exame feito com eletrodos, que vai então medir a condutividade elétrica dos nervos que saem da coluna e descem para a perna e podem nos dar dicas valiosas do quanto que esse nervo já sofreu e quais as chances dele recuperar em alguns casos. O problema da eletroneografia é que ele é extremamente, nós chamamos de operador dependente. Se não for muito bem feito, ele mais atrapalha do que nos ajuda.
Antes de falarmos sobre o tratamento, nós precisamos falar sobre tipos de hérnes de disco e possibilidade de reabsorção espontânea. Exatamente. hernes de disco, elas podem ser reabsorvidas pelo corpo e isso acontece em cerca de 70% dos pacientes.
Cada tipo de hérne tem a sua predisposição a ser reabsorvidas. Então aqui nós temos um abalamento do disco, que não é considerado uma hérneia de disco. Aqui uma hérneia protusa, então uma protusão discal, uma hérneia extrusa e aqui uma hérneia sequestrada, onde já tem aqui uma descontinuidade, uma separação do conteúdo da hérneia.
Então, os abaulamentos são reabsorvidos em cerca de 13% dos casos, as protusões fiscais em cerca de 37%, as héras extrusas em mais de 66% e as héras sequestradas em mais de 87%. E por que esse dado é muito importante para definirmos melhor o tratamento? Porque a gente tende sempre que possível a aguardar a reabsorção espontânea dessa hérne de disco, que quando acontece vai acontecer entre 3 e 6 meses.
Nesse período, muita fisioterapia especializada e alguns medicamentos analgésicos. Então aqui eu não vou discorrer sobre tipos de fisioterapia, porque obviamente quem entende de fisioterapia é o próprio fisioterapeuta. Então escolha um bom fisioterapeuta especializado para te ajudar nesse caminho.
Nos casos onde a combinação da fisioterapia com os medicamentos não trazem o alívio desejado, nós começamos então a pensar em procedimentos para a hérneia de disco. E aí a gente vai escolher dependendo então da invasividade, sempre partindo daquilo que é mais simples para aquilo que é mais complexo, sempre partindo daquilo que é menos invasivo, partindo para aquilo que é mais invasivo. O primeiro procedimento que nós lançamos mão chama então bloqueio da hérne de disco ou bloqueio da raiz nervosa, também conhecido como uma infiltração que deve ser guiados por uma imagem, como vocês vão ver aqui.
É um procedimento feito no centro cirúrgico, embora não seja uma cirurgia propriamente dita, usualmente sob sedação, como se fosse uma endoscopia, o paciente dormindo. Nós então localizamos esses orifícios ósseos por onde passa os nervinhos da coluna, chamados então de forames. Esses são os forames da coluna.
Nós vamos então com a anestesia local inserir algumas agulhas ao redor do nervo que está sendo comprimido pela hérne de disco. Aqui então nós injetamos uma substância contrastante que a gente consegue ver então no raio X digital para saber, para determinar que estamos com a nossa agulha bem posicionada. Essa é uma imagem que a gente consegue ver então no raio X digital.
E aqui nós vamos injetar uma substância anestésica e anti-inflamatória ao redor dessa estrutura nervosa que está inflamada e comprimida pela hérne de disco. Existem estudos científicos muito interessantes que recrutaram pacientes com de disco que não estavam melhorando com a fisioterapia e que seriam então encaminhados para a cirurgia. Então, esses pacientes foram submetidos a esse tipo de bloqueio, mantidos em tratamento fisioterapêutico.
E os resultados mostraram que menos de 20% desses pacientes que já não estavam melhorando com a fisioterapia precisaram operar. Então, a combinação desse tipo de infiltração com a fisioterapia é extremamente poderosa. Em alguns casos, isso não resolve ou resolve e a dor volta depois de um tempo.
A gente ainda pode lançar mão de um procedimento chamado então de epiduroplastia, que é feito com uma espécie de catéter. Então a lógica aqui é a seguinte, onde acontece a herne de disco, acaba surgindo então inflamação na região e muitas vezes a ocorrência de fibrose, que são esses tecidinhos aqui que acabam envolvendo a raiz nervosa. Isso pode dificultar a chegada do anestésico injetado pela agulha na infiltração tradicional.
Então a epiduroplastia consiste na introdução de uma agulha. Aqui nessa região do cox, nós temos um orifício aqui natural chamado yao sacral. E por dentro dessa agulha a gente coloca então um catéter que vai sendo navegado através aqui da coluna, também guiados por um raio X digital.
E aqui a medicação, ela é injetada de dentro para fora, diretamente aqui na região da inflamação. Tanto esse procedimento quanto o outro que eu citei anteriormente, a infiltração, são procedimentos que não demandam internação. Então o paciente vai ao hospital, faz o procedimento sobre sedação, acorda, se alimenta e depois de algumas horas pode voltar para casa.
Agora vamos falar sobre a cirurgia, que é indicada então somente em três situações. Primeira situação, quando a dor é muito forte e não melhora com nenhum tratamento que eu citei anteriormente, ou segunda situação, quando a hérnea causa uma perda da força muscular progressiva na perna, no caso da hérne de disco lombar. Então o paciente não consegue mais mexer o pé, por exemplo, precisa operar.
Ou a terceira indicação, uma situação muito mais grave chamada então de síndrome da caldequina. onde o paciente não consegue mexer as pernas, não consegue controlar urina e feeses e fica muitas vezes até com a região perineal, até anestesiada. É uma urgência médica.
O paciente então tem que operar o quanto antes. Existem basicamente dois tipos de cirurgia: A cirurgia aberta, microdissectomia, ou eventualmente a cirurgia endoscópica, que é feito com um corte um pouco menor através de uma câmera. Então aqui uma animação explicando como funciona a dissectomia aberta, a cirurgia aberta pra hérnia de disco.
Claro, é preciso fazer uma incisão. Aqui na região lombar são colocados os asfastadores. Obviamente que o paciente está anestesiado.
E nesse momento é identificado essa região da coluna aqui do osso chamado lâmina, tá? Que está protegendo os nervos. Aqui é feita a laminectomia.
São retirados esses fragmentos de ossos para expor a região da hérne, a região que está comprimindo os nervos. de aqui, com todo o cuidado do mundo, esta região, esta hérnia de disco, é então retirada com uso, obviamente de aparelhos específicos para isso. A cirurgia endoscópica é diferente.
Então, a cirurgia endoscópica consiste na colocação de uma agulha a através de um raio X digital. Por volta aqui, em volta dessa agulha, é colocado então uma um portal. Nós chamamos el de um portal aqui por onde vai entrar uma câmera, não é?
E essa câmera então possibilita a visualização dessas estruturas. É colocado então uma pinça aqui que vai retirar esses fragmentos aqui do disco intervertebral que estão comprimindo a raiz nervosa que desce pra perna. Embora essa cirurgia endoscópica pareça muito menos invasiva e muito mais vantajosa, o que os estudos mostram é que os resultados são bastante parecidos.
Então, o mais importante é que se precisar operar, opere com a técnica que aquele cirurgião está mais acostumado, com com a técnica que ele tem mais habilidade. Muito mais vale a pena operar uma sectomia aberta com cirurgião super experiente nessa técnica do que uma cirurgia endoscópica com cirurgião que não tenha experiência na cirurgia endoscópica. Agora vamos falar por que que a gente não opera de uma vez.
Essa é uma pergunta muito feita no consultório. Doutor, por que que não opera de uma vez e resolve isso de uma vez por todas? Isso, essa cultura de que a cirurgia é resolutivo, ela resolutiva, ela é muito verdade em muitos tipos de cirurgia.
Então, eu tenho uma picite, eu operei e fiquei curado. Eventualmente eu tive um câncer, operei e fiquei curado. Isso não é necessariamente verdade para doenças, para problemas da coluna vertebral, em especial sobre hernes de disco.
Vamos falar sobre os principais pontos que não nos leva a fazer uma cirurgia logo de cara. O primeiro ponto é que se a gente comparar pacientes que fizeram cirurgia da cúlula lombar com aqueles que não fizeram a cirurgia paraa hérneia de disco, ou seja, que trataram de forma menos invasiva, no prazo de 1 2 anos todos vão estar da mesma forma. É o que mostra esses estudos científicos.
Então, percebam aqui, esse é o gráfico da média da dor. Então, aqui pacientes em azul, pacientes que foram submetidos ao tratamento conservador, inclusive sem bloqueio e aqui sem infiltração. E aqui em vermelho, os pacientes que fizeram a cirurgia precocemente.
A gente percebe que de fato há uma melhora um pouco mais rápida nos pacientes que operaram, mas depois de algumas semanas ambos os grupos estão iguais. Isso não só a dor da perna que radia pra perna, mas também a dor da região das costas. E esse estudo aqui mostra então a velocidade com o qual os pacientes atletas com N de disco voltam ao esporte fazendo ou não a cirurgia.
E esse tempo de retorno ao esporte é o mesmo nos dois grupos. Então esse é um primeiro ponto, né? Então, se todos vão estar mais ou menos iguais depois de algumas semanas, talvez não vha a pena correr o risco da cirurgia, a não ser naquelas situações que eu citei anteriormente.
O segundo ponto é a necessidade de reoperações. O que os estudos mostram é que pacientes que fizeram uma cirurgia de disco tem de 10 a 15% de chances de terem que fazer uma nova cirurgia no prazo de 5 anos. E alguns pacientes têm necessidade de fazer uma cirurgia mais agressiva chamada artrodese de cula lombar, que é aquela cirurgia que se coloca pina e parafuso, que obviamente aí a gente já está falando de uma cirurgia com maior potencial de complicação.
Não.







![Ligamento Cruzado Anterior: Como Tratar SEM Cirurgia? Guia Definitivo c/ Ortopedista [LCA]](https://img.youtube.com/vi/WGezXbRDonU/maxresdefault.jpg)