Bueno mi nombre es Alicia cuartara yo soy docente del área clínica médica de la facultad de ciencias médicas y soy médica hematóloga pertenezco al Servicio deía del hospital provincial hoy vamos a hablar de los estados tríos bien primero vamos a definir lo que es un trombo trombo es la presencia intravascular del material fibrino pletar que a su vez va a tener un variable contenido de los otros elementos Dios de la sangre como son los hematíes y leucocitos el trombo puede formarse con una respuesta fisiológica a la injuria de la pared del vaso en ese caso
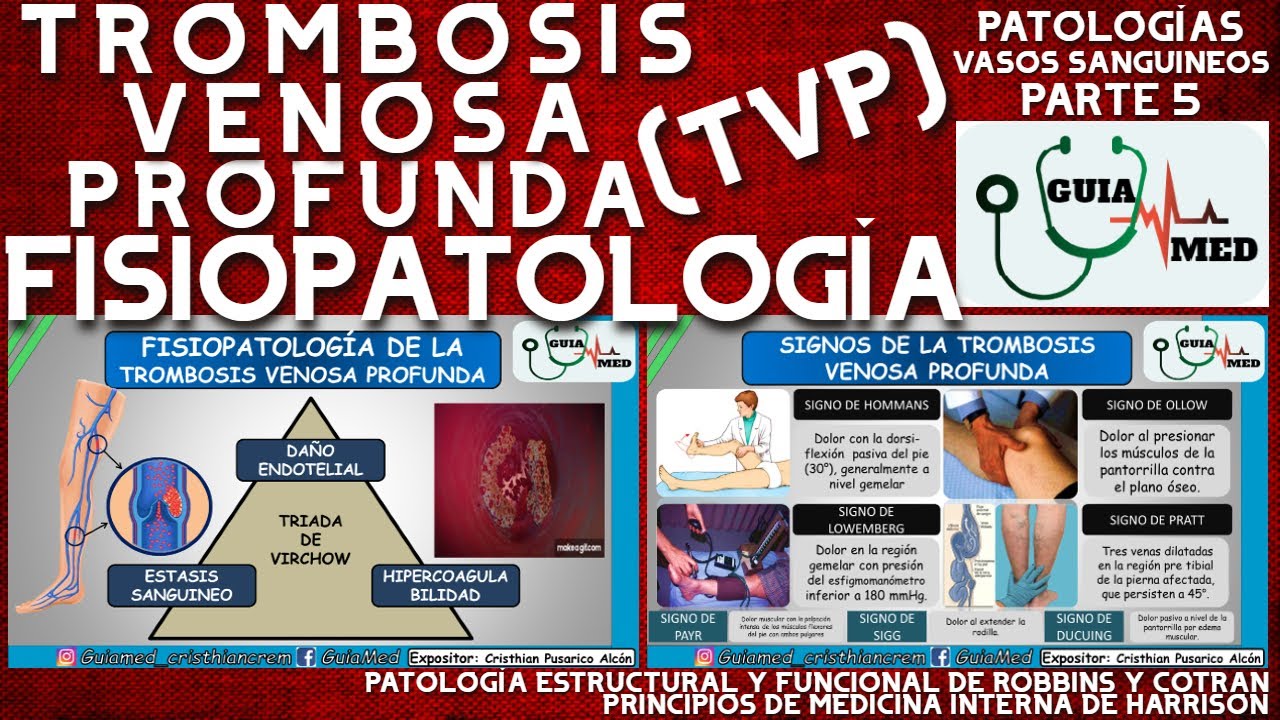
sería un trombo hemostático que trata de cohibir el sangrado mientras que cuando existe la formación de un trombo como consecuencia de la activación patológica e inapropiada del sistema de la coagulación estamos dente a una patología tró eh en el año 1856 virch describe esta triada que hasta hoy en día sigue viente con respecto a Cuáles son los factores que pueden influir en la formación de las alteraciones en el flujo sanguíneo las alteraciones en las propiedades de los vasos sanguíneos decir fundamentalmente en el endotelio de los vasos sanguíneos y la alteración en los componentes de la
sangre cada uno por sí solo en forma asociada pueden contribuir a la formación de un trombo el trombo de acuerdo a su localización puede ser en arterias en venas en la microcirculación o dentro de la Cia cardíaca la consecuencia de ese trombo va a ser la obstrucción el vaso sobre el cual ha en algunos casos la embolización a distancia Por ejemplo un cuulo en el corazón puede dar una embolia en el cerebral un coágulo en las venas de miembros inferiores puede dar origen a nuestro trombolismo pulmonar y además otra consecuencia que no ocurre en todos
los trombos pero que en algunos sí es el consumo de factores y de plaquetas que pueden llevar luego de la formación de los trombos a ías hemorragicas los trombos que se desarrollan sobre arteria recordemos que son territorios de alto flujo Por ende son trombos ricos en fibrinas y en plaquetas mientras que los trombos que se desarrollan en sitios de bajo flujo como son las venas son trombos ricos fundamentalmente en fibrinas y en glóbulos rojos y con muy poca cantidad de plaquetas esto es importante recordarlo a la hora del tratamiento de una trombosis vamos a ver
que la patología arterial se beneficia mucho más de la antiagregación mientras que la patología venosa de la anticoagulación justamente en parte tiene que ver por la composición de los trombos que es diferente en la patogenia de trombos tenemos que remontarnos a cuando estudiábamos hemostasia normal y veíamos que existe un perfecto equilibrio entre los factores prot trombóticos y los factores antitrombóticos en el caso de la formación de un trombo este equilibrio se va a romper predominando los factores trombóticos por sobre los antitrombóticos esos factores trombóticos pueden ser la activación del endotelio cuando hay lesión del endotelio
la exposición del subendotelio que habíamos visto que producía los fenómenos de adhesión y agregación plaquetaria la activación de las plaquetas y de los factores de la coagulación fundamentalmente a través del factor tisular la inhibición de la fibrinólisis y los trastornos circulatorios de Éxtasis sueñan factores que actúan como protrombótica antitrombóticos como el endotelio que no esté lesionado ni activado es decir el endotelio intacto sustancias que produce el mismo endotelio como el activador del plasmin gendo tisular que activa a la plasmina o la trombomodulina que ayuda a la inhibición de los proteína s los mismos inhibidores naturales
de la anticoagulación como la anomina 3 proteína s proteína c el flujo sanguíneo constante sin alteración el aclaramiento hepático y la fibrinólisis son todas factores que actúan como antitrombóticos Por ende en la patogenia del trombo tiene que haber o un exceso de factores trombóticos o una inhibición de los antitrombóticos o ambas situaciones para que se forme el trombo en cuanto al flujo recordemos que el trombo arterial generalmente se tiende a formar en las zonas donde existe previamente una placa de ateroma que generalmente Es sobre las bifurcación de las arterias y recordemos que eh el sistema
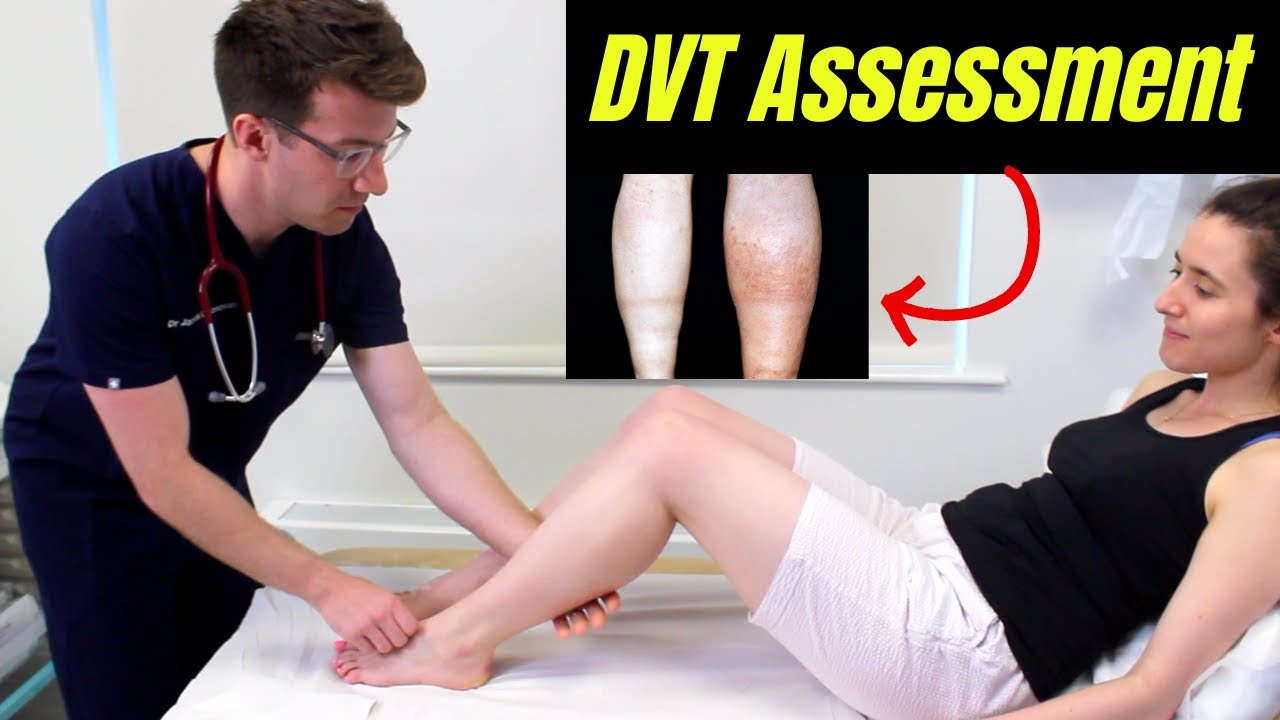
arterial es un sistema de alto flujo y en estas zonas de placas o bifurcación es en donde va a aparecer turbulencia en el flujo mientras que en un circuito de bajo flujo como es el circuito venoso el trombo se va a producir en aquellas zonas donde más enlentece el flujo que es en las zonas de las válvulas venosas incluso a veces los trombos las dejan lesionadas Y estos producen secuelas sobre la funcionalidad de a la trombosis venosa Eh puede dar un cuadro clínico totalmente asintomático es decir ser un hallazgo puede dar el cuadro clínico típico
agudo de la obstrucción con dolor tumefacción inflamación va a obstruir por supuesto el territorio sobre el cual asienta y muchas veces puede dar embolias a distancia ejemplo típico el tromboembolismo venoso de plumo pero como les decía recién por alteraciones de esas válvulas venosa puede dejar un cuadro de obstrucción Crónica que se denomina síndrome postrombótico las trombosis pueden ser sobre los territorios venosos superficiales o profundos por supuesto que son muchos más frecuentes en miembros inferiores pero pueden ocurrir también en miembros superiores en el territorio mesentérico territorio cerebral en la zona cercana a la colocación de un
catéter y este en su composición sabemos que son ricos en hematíes y fibrina y en cuanto a la tríada de bcho como factores desencadenantes fundamentalmente el más importante es el Éxtasis venoso O sea la disminución del flujo sanguíneo pero también pueden contribuir el disbalance en los componentes de la sangre y mucho en menor medida el daño vascular en miembros inferiores Recuerden que decimos que una trombosis vosa es distal cuando involucra eh Por debajo de la vena popipa y proximal cuando involucra la politas femorales o ilíacas las proximales tienen la característica de ser mucho más riesgosa
de desprender émbolos y dar tromboembolismo de pul incluso muchas veces la forma de Debut eh de esa trombosis venosa que pasó desapercibida es la el 40% de las trombosis venosas profundas se van a complicar con et es decir con tromboembolismo pulmonar y el 70 de los tep tienen como hallazgo de fuente embola una trombosis venosa profunda en miembros inferiores o en zona pelviana de hecho el 15% de las autopsias de pacientes hospitalizados presentan tep y solamente en el 30% de los casos eh premortem se había sospechado O sea que en un 70 por se encontró
en las autopsias y no habido había habido una sospecha clínica previa es por esta asociación tan estrecha en lo que sería la trombosis venosa profunda y el tromboembolismo de pulmón es que a esta enfermedad se la denomina enfermedad tromboembólica venosa para abarcar en este término ambas patologías en relación a los factores de riesgo de trombosis venosa uno de los más importantes es el reposo absoluto de niños inferiores ya sea por una patología médica o quirúrgica el paciente es sometido a un reposo absoluto el tener la trombosis venosa previa predispone a una segunda o a una
tercera trombosis porque muchas veces la pared de la vena queda dañada eh el paciente con cáncer tiene mayor riesgo de trombosis venosa los pacientes eh quirúrgicos Son factor de riesgo fundamentalmente aquellas cirugías que involucran eh miembros inferiores en especial traumatológicas de cadera y rodilla eh abdomen inferior y pelvis son cirugías urológicas ginecológicas ellas son las de mayor riesgo de trom osis los viajes prolongados el embarazo el puerperio hasta semana seis el uso de anticonceptivos o tratamientos hormonales la edad avanzada por encima de los 75 años el paciente con insuficiencia cardíaca el obeso y aquellos pacientes
que después vamos a ver con Estados trombofilico con gitos o altivos la trombosis arteriales dijimos que suelen asentar sobre una pared arterial previamente enferma con un fenómeno de arterioesclerosis que hay una enfermedad de la íntima sobre todo en arterias de mediano y grueso calite y la trombosis va a ocurrir sobre esa placa de atera habíamos dicho que los componentes fundamentales eran fibrina y plaqueta y que asientan sobre territorios de alta velocidad en el caso de las trombosis arteriales pueden dar el cuadro típico ya sea agudo o crónico de isquemia y los territorios más frecuentemente comprometidos
son tettero cerebral teroro cardíaco eh Y el de miembros inferiores y aquí el cuadro clínico depende mucho más de la fragilidad de la placa que del grado de obstrucción en sí como factores de riesgo aquí tien tenemos como denominador común el aumento del fibrinógeno que se produce con la edad eh con el tabaquismo embarazo menopausia uso de anticonceptivos eh la obesidad las dislipidemias diabetes y estrés tienen todas como denominador común el aumento del fibrinógeno que es el factor de riesgo principal para la obstrucción arterial los trombos cardíacos pueden ocurrir por la presencia de enfermedades en
las válvulas cardíacas por la presencia de prótesis valvulares mecánicas la presencia de dispositivos intraventriculares como puede ser por ejemplo un marcapaso en corazones cuya motilidad está alterada se hay una discinesia en corazones dilatados por ejemplo unaoc chagásica y en el endocardio que esté adyacente a la zona de un infarto agudo de cardio sobre todo cuando este es extenso los trombos en la microcirculación van a dar necrosis sobre el órgano sobre el cual asiente y como dijimos en algunos casos excepcionales que vimos como patologías hemorragiparo trombocitopénica trombótica síndrome lenico hemolítico coagulación intravascular diseminada por el consumo
desmedido de plaquetas y factores de la coagulación también puede haber hemlaga Qué es trombofilia trombofilia sería la predisposición a sufrir eventos trombóticos pero causado por un disbalance en los mecanismos Es decir de la triada de virchu tiene mucho más protagonismo las alteraciones de los componentes de la sangre si bien las alteraciones del flujo y propiedades del vaso pueden contribuir a tener más riesgo de tromos nosotros cuando repasamos eh coagulación dijimos que había un perfecto equilibrio entre aquello que regula la coagulación y aquello que regula las FES en este caso habría una inclinación de la balanza
hacia la coagulación las trombofilias pueden dividirse en genéticas o hereditarias o defectos adquiridos y lo que generan un estado de hipercoagulabilidad que como consecuencia va a producir la trombosis tanto de arter de territorios arteriales como de territorios venosos o separados o os las trombosis hereditarias o Perdón trombofilias hereditarias tenemos que recordar que hay pacientes que pueden tener un defecto hereditario que le predisponga a las trombosis Y ser totalmente asintomático cómo nos vamos a dar cuenta que estamos frente a este tipo de pacientes porque Generalmente algún miembro de su familia se le detectó algún problema y
se estudian a este los familiares cercanos y se descubre que ese individuo tiene ese defecto genético pero carece totalmente de síntomas no ha tenido ningún evento trombótico muchas veces estas enfermedades hereditarias evolucionan por fenómenos trombóticos en episodios separados por periodos asintomáticos y muchas veces alguno de los factores predisponentes o Perdón precipitantes o desencadenantes puede ser el que le ponga de manifiesto ese defecto hereditario que estaba eh subyacente H por ejemplo que él haya nacido con el defecto y a lo mejor el embarazo la toma de anticonceptivos un viaje le desencadena el evento tro y en
otros casos hay trombosis severas y de mucha repetición en el tiempo en estos estamos obligados también a descartar que exista la coexistencia de más de un defecto hereditario de las la lista de defectos hereditarios es muy grande pero yo se las dividí aquí en aquellos que están bien definidos aquellos en los cuales ya está estudiada su relación con el riesgo de trombosis y aquellos que por ahora son posibles candidatos a predisponer a trombosis pero que aún todavía no hay evidencias que lo consideren eh de peso dentro de los bien definidos tenemos el factor c leid
la deficiencia de la proteína c la deficiencia de la proteína s la deficiencia de la antitrombina el gen de la protrombina 20210 y la hiper homos sym esto es estadística tienen dos defectos ti una relación de riesgo con trombosis ya bien definida para hacer un breve repaso A dónde actuaba la antitrombina inhibiendo fundamentalmente al 10 y a la trombina y en el caso del complejo trombomodulina proteína sc inhiban se acuerdan a los y al ocho de la cascada de la coagulación bien Comencemos con la deficiencia de antitrombina toda vez que yo hago un dosaje de
antitrombina y esta est disminuida no necesaria necesariamente tengo que pensar que el paciente heredó esta deficiencia porque hay muchas situaciones adquiridas muchas de ellas transitorias que Pueden disminuir el dosaje de antitrombina la antitrombina se sintetiza en el hígado Así que los hepatópeto como puede ser la coagulación intravascular diseminada un trauma una trombosis previa puede ser que se pierda en el caso de los síndromes nefrótico o enteropatía perdedoras de proteínas a nivel gast intestinal el neonato y la embarazada Ada fisiológicamente tienen menor antitrombina que otros que otras personas y también se lo ha visto asociado al
uso de ciertos fármacos como la heparina o algunos quimioterápicos como la el asparaginasa estas serían todas situaciones adquiridas muchas de ellas transitorias por las cuales Yo me puedo encontrar con una disminución En los niveles de El defecto hereditario eh este solo está presente en el 0,02 de la población es muy pequeña la incidencia de esta patología y de hecho No todos van a ser trombosis algunos se van a permanecer asintomáticos a lo largo de su vida el defecto puede ser homo heterocigota y se puede heredar o una deficiencia en la síntesis o una alteración en
la funcionalidad de la molécula de clínicamente tienen más riesgos de enfermedad tromboembólica venosa mucho más que arterial y hay algunas situaciones particulares del déficit de antitrombina que quizás no lo vamos a ver en otras trombofilias hereditarias y que es la recurrencia de los fenómenos trombóticos durante el uso de parina esto por ocurre porque la heparina para ejercer el efecto anticoagulante neces cita de la antitrombina Entonces si hay una deficiencia de antitrombina Yo tengo un evento trombótico empiezo el tratamiento con parina y no actúa con su efecto terapéutico total entonces hay una recurrencia o una progresión
del fenómeno trombótico durante el tratamiento con heparina paradójicamente no Y como sabemos que la heparina se monitorea a través del kptt o aptt también el uso de heparinas estamos hablando de las heparinas estándar no fraccionadas que no prolongue el kptt me puede estar indicando una carencia de antitrombina Recuerden que este fenómeno no se va a ver reflejado en el aptt para el caso de las heparinas de bajo peso molecular que después vamos a ver que no inciden su efecto terapéutico en Modificar el capet otra trombofilia hereditaria es el déficit de proteína soc No necesariamente de
ambas eh También aquí tenemos que repasar situaciones adquiridas donde tanto la proteína S como la proteína c pueden tener niveles plasmáticos disminuidos el neonato la embarazada el uso de hormonas el hepatópeto acuérdense que además de sintetizarse en el hígado la proteína s y C son proteínas K dependientes situaciones de consumo como coagulación intravascular diseminada el uso de anticoagulantes orales específicamente los que actúan yendo a la vitamina k no los de acción directa el uso de algunos quimioterápicos como la helas paragin Asa algunas neoplasias e infecciones pueden ser situaciones muchas de ellas transitorias a través de
las cuales nosotros podemos tener dos ajes de proteína s o de proteína c disminuidos los trastornos hereditarios tienen una incidencia un poquito más alta que la incidencia del déficit de antitrombina van de un 5 a un 10% vuelvo a repetir el desordenes autosómico dominante y No necesariamente todos van a ser sintomáticos y se puede heredar formas Homero zigota y lo mismo que con la antitrombina defectos cuantitativos o defectos funcionales de la molécula dentro de las manifestaciones clínicas del déficit de proteína sc tenemos la mayor incidencia de eventos tromboembólicos sobre todo en territorio venoso mucho más
que arterial y una característica clínica que es propio del déficit de proteína sc y que que no lo vamos a encontrar en otras trombofilias hereditarias es la púrpura neonatal culminante Ya de por sí el recién nacido es deficitario de vitamina k y de proteína sc pero si además nace con un déficit hereditario de proteína s o de proteína c esto se manifiesta como necrosis cutáneas extensa y esta entidad se denomina púrpura neonatal culminal y otro eh características clínicas que es propia de este déficit es que al iniciar el tratamiento anticoagulante con inhibidores de la vitamina
k ya sea senen cumaro o warfarina ocurre un fenómeno que se denomina de necrosis cutáneas o trombosis paradojal es decir la aparición de trombosis cuando yo estoy tratando una trombosis justamente con estos anticoagulantes inhibidores de vitamina k esto ocurre porque si bien nosotros utilizamos anticoagulantes inhibidores de la vitamina k para inhibir a los factores c pendientes como son el do el 7 el 9 y el 10 debemos recordar que también vamos a inhibir a la proteína sc porque ella también está dependiente entonces por eso es que se produce al inicio del tratamiento con anticoagulantes y
idores la vitamina k en un paciente que es deficit ario de proteína e se puede precipitar una nueva trombosis o la progresión de la trombosis que estábamos tratando para evitar este fenómeno como nosotros cuando empezamos un tratamiento no hemos estudiado el paciente todavía no sabemos si es deficitario o proteína sc para minimizar este riesgo es que el inicio del tratamiento con anticoagulantes inhibidores de la vitamina k se suele hacer asociado al uso de par bien otra trombofilia hereditaria es el llamado factor 5 laid que no es más que un factor 5 que puede estar mutado
en diferentes posiciones los sus aminoácidos pero justamente cuando hay un cambio en un aminoácido por otro en esta posición 506 lo descubrió leiding y le puso factor 5 leading o un c sería mutado Qué consecuencias trae el tener esta mutación Va a haber una resistencia a la proteína c se acuerdan que la trombomodulina con la proteína c y actuando como cofactor la proteína s al activarse todo este complejo tenían como función inhibir a los factores cco y al cofactor Perdón c y al cofactor 8 cuando el cinco esté mado este complejo proteína s tromb ulina
no lo va a reconocer Por ende no se va a poder inhibir y Por ende va a seguir ese cinco mutado en circulación más tiempo de lo habitual cosa que no va a pasar con el ocho porque al no estar mutado lo va a poder inhibir Entonces el factor c leir es una causa principal de resistencia a la acción de la proteína c eh dentro de las causas congénitas o hereditarias que ocasionan resistencia a la acción de la proteína se activada la más frecuente es el cinc leiring Pero recuerde que puede haber otras mutaciones y
también algunas situaciones adquiridas como la presencia de síndrome antifosfolipídico pueden generar también resistencia a la actividad que normalmente tiene la proteína C de inhibir a losos el factor c ling se puede heredar en forma aos metad dominante de hecho puede haber homo heteros yotas y también como las que vimos anteriormente tiene predilección por territorio venoso más que por el arterial otra trombofilia hereditaria es el gen de la protrombina 202 es una variante genética eh De la protrombina que se va a asociar con niveles plasmáticos elevados de la misma por eso se genera un estado protrombótico
y también tiene pred por el territorio venoso más que Y por último otra trombofilia que me parece importante nombrar les eh es la hiperhomocisteinemia que vamos a ver que el aumento de la homocisteína es un factor de riesgo independiente para enfermedad aterotrombótico dias hereditarias que pueden afectar no solo al territorio venoso sino al territorio arterial la homocisteína para no acumularse en sangre eh tiene que transformarse o en meteon y para eso utiliza el metabolismo del ácido fólico y la vitamina B12 o bien se transforma en cisteína para esto Existen dos enzimas fundamentales como son la
metilen traíd folat reductasa y la cistein sintetasa cuando fallan alguno de estos puntos enzimáticos eh se produce acumulación de homocisteína en Sangre y aumenta elosis eh existen situaciones adquiridas en donde puede aumentar la homocisteína como son el déficit de fólico el déficit de vitamina del complejo B insuficiencia renal el hipotiroidismo el uso de algunos fármacos sobre todo que tienen que ver con el metabolismo de la C fólico el exceso de alcohol tabaco cafeína y algunas neoplas y cuando existen eh alteraciones genéticas hereditarias que elevan la la homocisteína pensamos siempre en los déficit enfáticos de la
cist sintetasa o de la lente trdr folato rasa bien las de las trombofilias adquiridas yo les quiero nombrar como causas el embarazo el poerio dijimos hasta la semana seis el uso de anticonceptivos o hormonoterapia para algunas patologías los estados postoperatorios y traumas que dimos sobre todos aquellos que involucran miembros inferior este pelvis abdomen inferior las enfermedades malignas Y como patologías existe una ustedes la deben haber visto como causa de citopenias en especial de anemia hemolítica como es la hemoglobinuria paroxística nocturna que también aumenta el riesgo de trombosis tanto arteriales como venosas aquellas patologías que algunas
ya deben haber visto donde hay hiperviscosidad como las disproteinemia ejemplo enoma múltiple la poliglobulia ya sea primaria llámese policitemia Vera o sec secundaria los síndromes nefrótico Recuerden que son estados protrombótico el sobrepeso y la obesidad algunas medicaciones Como por ejemplo el tamoxifeno que se utiliza para el cáncer de mama la talidomida que es un inmunomodulador que se utiliza en algunas patologías hematológicas malignas la insuficiencia cardíaca lo que habíamos visto como déficit eh adquiridos de antitrombina proteína s y C toda aquella situación en donde haya eh vasculitis la anemia drepanocítica es una anemia hemolítica con este
obstrucción eh Y trombosis sobre todo de la nec circulación las enfermedades inflamatorias intestinales cron colitis cerosa y el llamado síndrome antifosfolipídico son son todas situaciones adquiridas eh que predisponen a trombosis eh quería hacer un breve repaso de Por qué el cáncer este es considerado una trombofilia adquira además de predisponer a enfermedad tromor bólica venosa también puede predisponer a la formación de trombos arteriales a generar daños en las válvulas cardíacas denominado endocarditis abacteriana una situación clínica que le es bastante característico es la presencia de tromboflebitis superficiales de tipo migratorio y también puede ocasionar coagulación intravascular diseminada
y púrpura trombocitopénica reumática el 10% de todas las trombosis venosas profundas que son idiopáticas se asocian a neoplasia el diagnóstico de neoplasia puede realizarse simultáneamente con el de la la trombosis o hasta algunos consideran 5 años después cosa que me parece demasiado tiempo que la mayoría de los autores aceptan son que en los 6 meses o el año siguiente al diagnóstico de una trombosis idiopática no se encontró una causa aparente puede hacerse el diagnóstico de una neoplasia que hasta ese momento estaba bca de todas maneras Generalmente el 40% de los pacientes con trombosis venosas asociadas
a cáncer cuando se diagnostica la trombosis ya el cáncer tiene metástasis y es por esto que es un factor de riesgo de mal pronóstico este en la presencia de trombosis asociadas a cáncer porque se diagnostica en enfermedades avanzadas y disminuye la z por eso es tan importante El hacer una historia clínica y un examen físico completo Está frente a una trombosis que no le puede poner el rótulo de secundaria a qu ese examen físico debe incluir El tacto rectal y el examen ginecológico con un laboratorio general tanto hematológico hepático renal y una placa de to
Y luego sí dependerá de los factores de riesgo de cada paciente en particular cuánto vamos a avanzar en exámenes complementarios para buscar ese presunto cáncer oculto que pudiese haber detrás de una trombosis eh idiopática de causa no aparente eh dependerá No es cierto de las alteraciones en los estudios básicos y de los factores de riesgo si el fumador la edad este algunas alteraciones o historia familiar que indique hacer unaoc colonoscopía exámenes ginecológicos examen prostáticos eso va a depender de los factores de riesgo de cada paciente en particular es muy cuestionado que a todo paciente que
yo tengo con una trombosis venosa idiopática tener que someterlo a un montón de exámenes complementarios en nombre de buscarle esa ese cáncer que en teoría está oculto detrás de la trombosis es demasiado cruento para el pa Por qué el cáncer predispone a la trombosis primero porque libera productos eh que son procoagulantes dentro de los cuales está el factor de necrosis tumoral interleuquinas eh factor tisular que van a interaccionar con plaqueta endotelio y coagulación muchos tumores también invaden los vasos sanguíneos es una característica del hepatocarcinoma y de los tumores renales Muchos pacientes neoplásicos por su alteración
en el performan estatus están en reposo postrados no todos Muchas veces El tumor se manifiesta como grandes masas que comprimen en forma extrínseca algún este territorio venoso por ejemplo tumores pelvianos que pueden dar trombosis ilíacas eh conglomerados ganglionares inguinales que pudiesen dar este una trombosis de mente inferior por ejemplo muchas veces por el tratamiento por el mal estado general este los pacientes están deshidratados Tienen colocados catéteres para poderse infundir por ejemplo quimioterapia Muchos pacientes neoplásicos son sometidos a procedimientos quirúrgicos Además ya sea con fines diagnósticos con fines terapéuticos y este realizan tratamientos quimioterápicos y de
radioterapia esto predispone a el estado protrombótico estos son los tumores que más frecuentemente se asocian con trombosis que son páncreas los de tubo digestivo próstata eh ovario pulmón linfomas y sobre todo algunas leucemias los síndromes mieloproliferativos crónicos y la dentro de las leucemias agudas la llamada m3 o promielocítica aumenta muchísimo más que otras leucemias agudas otr troma eh son los den ados síndromes antifosfolipídico eh una condición trombofilica autoinmune que está marcada por la presencia en sangre de anticuerpos que reconocen proteínas unidas a fosfolipidos dentro de las cuales están las cardiolipinas y las beta2 glicoproteínas en
este gráfico vemos como la beta2 glicoproteína 1 que es una proteína unida a fosfolípidos tiene pegados anticuerpos contra El dominio uno que son justamente los anticuerpos antifosfolipídico el síndrome antifosfolipídico puede ser primario o idiopático o secundario Y en este caso puede obedecer a enfermedades autoinmunes Como por ejemplo el lupus algunos fármacos a infecciones algunas enfermedades hematológicas plas para su diagnóstico se requiere de un criterio clínico y un criterio de laboratorio Vamos a repasar Los criterios clínicos eh la presencia de una trombosis vascular ya sea arterial o venosa uno o más episodios de trombosis arterial o
venosa diagnosticada con un método complementario objetivo cierto o bien algunas patologías obstétricas como son la presencia de tres abortos temprano llamados tempranos de menos de 10 semanas de gestación una o más muertes fetales intrauterinas por encima de la semana 10 vegetación de gestación perdón de fetos que sean morfológicamente normales o uno o más nacimientos prematuros Es decir de menos de 34 semanas de neonatos que que sean morfológicamente normales y cuyo eh parto prematuro obedezca a preclancia o alguna situación de insuficiencia placentaria por la presencia de trastornos de la circulación placentaria que va a generar este
síndrome estos serían todos los criterios clínicos por supuesto No es necesario todos con uno es suficiente de todos estos Y a eso le debemos un criterio de laboratorio el criterio de laboratorio son la presencia del anticoagulante lúpico que es este un estudio que se realiza por método coagulométricas dos oportunidades separadas por un espacio de 12 semanas para evitar falsos positivos o bien la presencia de anticuerpos anticardiolipina del tipo ig o igm a título moderado o alto en dos oportunidades separadas por más de 12 semanas una determinación de la otra para evitar justamente falsos eh positivos
o bien anticuerpos anti beta2 glicoproteína 1 del tipo igg o igm a títulos también moderados o altos en dos oportunidades separados por un espacio de 12 semanas entre sí también para evitar falsos posi eh con un criterio clínico y un criterio de laboratorio se hace diagnóstico que son antifosfolipídico bien para repasar un poquito trombofilia me gustaría recordarle estas eh tres preguntas que ustedes se tienen que hacer frente a una trombosis para saber a qué paciente estudiarle trombofilia Cómo estudiarle trombofilia y cuándo estudiarle tromb a qué paciente estudiar es decir qué trombosis a mí eh Me
da pie a pensar que detrás de ella existe un estado trombofilico eh Por ejemplo cuando hay historias familiar esto nos hace pensar en trilas hereditarias por ejemplo cuando ocurren a edades tempranas incluso a edades pediátricas cuando la trombosis por ejemplo venosa es recurrente ocurre en sitios inusuales llámese inusuales este eh Por ejemplo en territorio des etérico en territorio cerebral eh Cuando ocurre la trombosis existe un factor desencadenante pero ese desencadenante es mínimo en otro paciente no hubiera desencadenado una trombosis cuando hay coexistencia de eventos trombóticos arteriales y venosos eso me tiene que hacer sospechar que
pudiese haber una trombofilia cuando se asocia trombosis ya se arteria l venosa con pérdidas de embarazos cuando empiezo el tratamiento con heparina y hay una resistencia o el fenómeno de necrosis cutáneas asociadas a el uso de inhibidores de la vitamina k como anticoagulantes o eato con púrpura feminal descartado lo adquirido estas serían todas situaciones en donde yo me debo plantear si ese paciente no hay que buscarle una pofia y muchas veces me tengo que plantear además de diagnosticar al paciente si es necesario estudiar a la familia para poder identificar portadores sanos y hacer profilaxis en
situaciones deo esto Generalmente no se recomienda para todos los miembros de la familia Pero una vez hecho el diagnóstico sí a los de primera línea y a los de más riesgos en especial a las mujeres porque las mujeres portadoras asintomáticas pueden transformarse en sintomáticas por ejemplo por el uso an conceptivos o frente a un embarazo entonces ahí identificar a un portador sano como miembro de una familia me permite hacer profilaxis Y situación cuándo estudiar casi nunca es urgente por qué casi nunca es urgente Porque además el diagnóstico temprano suele confundir excepto En aquellos casos en
donde existe déficit de antitrombina en donde poco efecto terapéutico va a ejercer la arina si yo tengo un paciente deficitario antitrombina y ahí me apurara el diagnóstico para cambiar de estrategia de tratamiento en las otras situaciones tengan en cuenta esto el evento trombótico agudo frente al cual yo estoy se trata excepto el déficit deina en la mayoría de los casos en la gran mayoría de los casos del mismo modo se trata tenga detrás una trombofilia o no O sea que no es que yo no voy a hacer un determinado tratamiento Hasta que tenga el diagnóstico
de trombo se va a tratar el evento agudo de la misma forma encima muchas veces como el evento trombótico es en el fondo un evento inflamatorio muchos de los test que se utilizan para buscar trombofilia no están reflejando la realidad Porque pueden verse alterados por ese evento inflamatorio agudo que es la trombosis en muchos de los casos las determinaciones laboratorio demandan suspender El anticoagulante y nunca se me ocurriría hacerlo en agudo que es donde más riesgo tengo de que se complique el paciente y además muchas situaciones demandan suspender anticonceptivos orales previamente y Eh no eh
estudiar embarazadas porque puede haber falsos positivos en losed entonces inicio el tratamiento por ejemplo de una trombosis venosa y antes de suspender el tratamiento que puede ser a los tres o a los 6 meses de la trombosis venosa como ustedes después van a ver en terapéutica ahí me planteo si este individuo por determinadas características bajo las cuales se desarrolló esa trombosis no merece que yo antes de suspender el tratamiento le estudio trombofilia porque eso me va a modificar la duración del tratamiento Aquí tienen eh Cómo estudiar e los estados trombofilico y van a ver que
se pide el dosaje de antitrombina proteína c yina s tanto el método funcional como el inmunológico para detectar los trastornos cualitativos o cuantitativos la resistencia a la proteína c y si esta me llega a dar alterada pensar que la causa más frecuente es el cinco leen que se hace por pcr también se puede pedir por pcr el gen de la protrombina 20 10 y otras determinaciones que se piden en caso de trombofilia son el anticoagulante lúpico los anticuerpos tanto igg como higen anticardiolipina y anti bet2 deprote 1 Recuerden que para el diagnóstico de saf hay
que repetirlo en 12 semanas se puede pedir un dosaje de homocisteína en Sangre y si está aumentado y descartamos causas eh adquiridas Como causa hereditaria la que se puede hacer por pcr la lente traídos con la Bueno eso es todo eh Muchísimas gracias le dejo nuevamente mi emil para que ustedes me puedan hacer las consultas que deseen hasta luego